Las troponinas son biomarcadores específicos de daño miocárdico y tienen implicación en el diagnóstico y el pronóstico de pacientes con síndrome coronario agudo. El objetivo es determinar las características clínicas y el pronóstico en pacientes con elevación de troponina no diagnosticados de síndrome coronario agudo.
MétodosSe estudió retrospectivamente a 1.032 pacientes con determinación de troponinas en un servicio de urgencias, que quedaron distribuidos en tres grupos: 681 pacientes sin elevación de troponina y sin síndrome coronario agudo, 139 con síndrome coronario agudo y 212 con troponina elevada sin diagnóstico de síndrome coronario agudo. Se compararon las características clínicas de estos tres grupos y su mortalidad hospitalaria y a los 12 meses de seguimiento.
ResultadosLos pacientes con troponina elevada sin diagnóstico de síndrome coronario agudo eran de mayor edad y tenían mayor comorbilidad que los pacientes con síndrome coronario agudo o sin elevación de troponina. La mortalidad a 12 meses fue del 30,2%, comparada con el 15,1 y el 4,7% de los otros grupos (log rank test p<0,001). En el modelo de regresión logística de Cox ajustado por variables de confusión, los pacientes con troponina elevada sin diagnóstico de síndrome coronario agudo tuvieron un exceso de mortalidad con respecto a los pacientes con troponina negativa sin síndrome coronario agudo (hazard ratio = 3,99; intervalo de confianza del 95%, 2,36-6,75; p<0,001) y similar pronóstico que los pacientes con síndrome coronario agudo.
ConclusionesLa troponina elevada es un importante predictor de mortalidad, independientemente del diagnóstico definitivo del paciente.
Palabras clave
Vídeo del artículo

Las troponinas son marcadores específicos de daño miocárdico y se están utilizando en práctica clínica desde hace más de 20 años. Inicialmente fueron un marcador de «angina inestable»1; posteriormente tuvieron un papel fundamental para la estratificación y para guiar la terapia de pacientes con síndrome coronario agudo (SCA)2,3; después fueron incluidas en la definición de infarto de miocardio4, y finalmente se están constituyendo como una herramienta diagnóstica fundamental en los servicios de urgencias5,6, además de un importante marcador pronóstico incluso en pacientes asintomáticos7.
El uso generalizado de la determinación de troponina en los servicios de urgencias constituye un gran reto diagnóstico ante cifras anormales de este biomarcador en pacientes con síntomas que podrían ser isquémicos o equivalentes isquémicos, pero que tienen enfermedades concomitantes en las que se ha descrito su elevación8–10. Para establecer que la elevación de troponina se debe a un SCA, se ha propuesto la identificación de incrementos porcentuales o cambios absolutos11 en determinaciones seriadas12. En la práctica diaria, normalmente se descarta un SCA en pacientes con troponina elevada con base en los datos de la historia clínica, electrocardiograma (ECG), contexto general del paciente y otras exploraciones complementarias realizadas en urgencias o durante el curso hospitalario. En la mayoría de las revisiones recientes se enfatiza la necesidad de tener mayor conocimiento de las situaciones clínicas diarias que plantean estas dudas diagnósticas12.
El objetivo de este estudio es determinar la proporción de pacientes atendidos en un servicio de urgencias que presentan troponinas elevadas sin diagnóstico de SCA, caracterizar esta población y saber cuál es su pronóstico hospitalario y a 1 año de seguimiento.
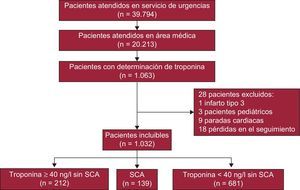
MÉTODOSMuestra en estudioSe incluyó retrospectivamente a todos los pacientes consecutivos que acudieron al servicio de urgencias médicas de un hospital universitario entre el 1 de enero de 2012 y el 30 de junio de 2012 y tuvieron por lo menos una determinación de troponina (figura 1). En el centro existe un protocolo por escrito y consensuado con el servicio de urgencias que establece que a todo paciente con dolor torácico no traumático se le practique un ECG a la llegada, así como una determinación de troponina inicial y a las 8h del dolor13. Cuando el dolor ha sucedido 6-8h antes de la llegada a urgencias, no es necesario repetir la determinación de troponina si esta resulta negativa. En la práctica, este protocolo, diseñado específicamente para pacientes con dolor torácico (ECG inicial y una o dos determinaciones de troponina), también se aplica a pacientes que tienen otros síntomas (p. ej., disnea) que, a criterio del médico de urgencias, obligan a un diagnóstico diferencial con un SCA.
Se identificó a los pacientes a partir de los listados de determinaciones analíticas urgentes realizadas por el laboratorio del centro. Se cuantificaron el número de determinaciones de troponina de cada paciente, así como el valor máximo detectado en alguna de ellas. La muestra estuvo constituida por 1.063 pacientes, de los que se exluyó del análisis a 31: 3 pacientes por edad pediátrica, 9 por parada cardiaca, 1 por infarto de miocardio tipo 3 y otros 18 por residencia fuera del área de referencia directa. Así pues, la cohorte final estudiada fue de 1.032 pacientes, sin ningún caso de pérdida de seguimiento. Estos pacientes quedaron distribuidos en tres grupos: 681 pacientes con troponina negativa y sin diagnóstico de SCA, 139 pacientes con diagnóstico de SCA (122 pacientes con infarto de miocardio y 17 con angina inestable) y 212 pacientes con troponina positiva sin diagnóstico de SCA. En el grupo de pacientes con SCA, el diagnóstico de infarto de miocardio se estableció por el consenso de, por lo menos, dos cardiólogos según criterios clínicos, electrocardiográficos y la demostración de al menos una determinación de troponina por encima de su valor máximo de referencia, mientras que el diagnóstico de angina inestable se estableció con base en criterios clínicos y demostración de isquemia por cambios transitorios del segmento ST en el ECG, prueba de esfuerzo positiva o lesiones significativas en la coronariografía, en ausencia de elevación de troponina. El comité de ética local aprobó la realización de este proyecto.
Variables estudiadasMediante la revisión de las historias clínicas, se recogieron las variables demográficas, los antecedentes médicos, incluidos todos los antecedentes que se valoran en el índice de Charlson (tabla 1), los datos principales de la exploración física a la llegada a urgencias, datos del ECG y datos de la analítica básica inicial. Se calculó el filtrado glomerular mediante la fórmula Modification of Diet in Renal Disease-4. En todos los pacientes se analizó la realización de la principales exploraciones cardiológicas (ecocardiograma, prueba de esfuerzo y cateterismo cardiaco). Se recogieron los principales diagnósticos, tanto si el paciente ingresaba como si se le daba de alta del servicio de urgencias. Se analizó la mortalidad hospitalaria y la proporción de reingresos por infarto de miocardio, reingresos por insuficiencia cardiaca y mortalidad total a 1 año de seguimiento.
Índice de comorbilidad de Charlson
| Peso asignado por patología | Condición |
|---|---|
| 1 | Infarto de miocardioInsuficiencia cardiacaEnfermedad vascular periféricaEnfermedad cerebrovascularDemenciaEnfermedad pulmonar crónicaEnfermedad del tejido conectivoEnfermedad ulcerosaEnfermedad hepática ligeraaDiabetes mellitus |
| 2 | HemiplejíaEnfermedad renal moderada o gravebDiabetes mellitus con afección de órganoCualquier tumorLeucemiaLinfoma |
| 3 | Enfermedad hepática moderada o gravec |
| 6 | Tumor sólido metastásicoSida |
La puntuación de Charlson es la suma de los pesos asignados que tiene cada paciente.
Las determinaciones de troponina I se realizaron con el mismo inmunoanálisis (Troponina I-Ultra, Siemens, Advia Centaur) en un mismo laboratorio. Los límites inferior y superior de detección fueron los establecidos por el fabricante, 6 y 5.000 ng/l respectivamente. En determinaciones inferiores al límite detectable, se asumió el valor 0 y en las superiores al valor 5.000 ng/l, se utilizó el valor 5.000. El límite de referencia para la positividad de troponina I fue el utilizado por el laboratorio de urgencias (> 39 ng/l), valor que muestra un coeficiente de variación ≤ 10% en el percentil 99 de un grupo control de referencia.
Análisis estadísticoLas variables cuantitativas se describen como media ± desviación estándar. Las variables categóricas se describen como frecuencias y porcentajes. La asociación entre variables cuantitativas y categóricas se analizó mediante el test de la t de Student o el análisis de la varianza, en función de si existían dos o más categorías. La asociación entre variables categóricas se estudió mediante el análisis de las tablas de contingencia y el test de la χ2. En ambos casos se realizaron pruebas a posteriori para valorar la posible existencia de grupos cuyas medias o proporciones no diferían entre sí mediante la técnica de Bonferroni. El análisis de supervivencia de los tres grupos diagnósticos se realizó con el método de Kaplan-Meier, comparándose mediante el log rank test. La asociación entre variables cuantitativas y cualitativas con la supervivencia se analizó con el método de riesgos proporcionales de Cox univariable y multivariable. En el modelo ajustado para el análisis multivariable, se introdujeron todas las variables que habían resultado significativas en el análisis univariable, además de la edad y el sexo. Se utilizó la técnica de eliminación escalonada retrógrada (con un valor de p de entrada < 0,05 y un valor de p de salida > 0,1). Los resultados se presentan en forma de hazard ratio, junto con los intervalos de confianza del 95%. El nivel de significación estadística quedó establecido en p<0,05. Los análisis estadísticos se realizaron con el programa SPSS 15.0 para Windows (SPSS, Inc.; Chicago, Illinois, Estados Unidos).
RESULTADOSCaracterísticas basales y presentación clínicaLas características fundamentales de los pacientes se expresan en la tabla 2. Los pacientes con troponina elevada sin SCA, con respecto a los diagnosticados de SCA y los que no presentan elevación de troponina. se caracterizaron por tener mayor edad y mayor comorbilidad, con un índice de Charlson significativamente peor.
Pacientes, factores de riesgo, antecedentes y comorbilidades, según grupos diagnósticos
| Total (n=1.032) | Tn negativa sin SCA (n=681) | SCA (n=139) | Tn positiva sin SCA (n=212) | p* | |
|---|---|---|---|---|---|
| Edad (años) | 66,72±16,31 | 64,82±16,48a | 67,66±14,91a | 72,19±15,35b | < 0,001** |
| Mujeres | 443 (42,9) | 303 (44,5)a | 35 (25,2)b | 105 (49,5)a | < 0,001 |
| Factores de riesgo | |||||
| Diabetes mellitus | 265 (25,7) | 154 (22,6)a | 42 (30,2)a,b | 69 (32,5)b | 0,006 |
| Hipertensión | 612 (59,3) | 362 (53,2)a | 92 (66,2)b | 158 (74,5)b | < 0,001 |
| Tabaquismo | 276 (26,7) | 166 (24,4)a | 64 (46,0)b | 46 (21,7)a | < 0,001 |
| Antecedentes y comorbilidades | |||||
| Infarto de miocardio | 282 (27,3) | 158 (23,2)a | 65 (46,8)b | 59 (27,8)a | < 0,001 |
| Insuficiencia cardiaca | 79 (7,7) | 33 (4,8)a | 5 (3,6)a | 41 (19,3)b | < 0,001 |
| Enfermedad vascular periférica | 76 (7,4) | 27 (4,0)a | 19 (13,7)b | 30 (14,2)b | < 0,001 |
| Enfermedad cerebrovascular | 79 (7,7) | 36 (5,3)a | 11 (0,9)a,b | 32 (15,1)b | < 0,001 |
| Demencia | 34 (3,3) | 20 (2,9)a,b | 1 (0,7)a | 13 (6,1)b | 0,015 |
| Enfermedad pulmonar crónica | 225 (21,8) | 145 (21,3) | 30 (21,6) | 50 (23,6) | 0,778 |
| Enfermedad del tejido conectivo | 7 (0,7) | 4 (0,6) | 0 (0,0) | 3 (1,4) | 0,254 |
| Enfermedad ulcerosa | 67 (6,5) | 38 (5,6) | 12 (8,6) | 17 (8,0) | 0,247 |
| Enfermedad hepática ligera | 19 (1,8) | 12 (1,8) | 5 (3,6) | 2 (0,9) | 0,188 |
| Enfermedad hepática moderada o grave | 16 (1,6) | 8 (1,2) | 2 (1,4) | 6 (2,8) | 0,233 |
| Diabetes mellitus y lesión de órgano | 33 (3,2) | 18 (2,6) | 5 (3,6) | 10 (4,7) | 0,312 |
| Hemiplejía | 6 (0,6) | 3 (0,4) | 0 (0,0) | 3 (1,4) | 0,166 |
| Enfermedad renal | 94 (9,1) | 38 (5,6)a | 14 (10,1)a | 42 (19,8)b | < 0,001 |
| Neoplasias | 129 (12,5) | 79 (11,6) | 16 (11,5) | 34 (16,0) | 0,217 |
| Leucemias | 5 (0,5) | 4 (0,6) | 0 (0,0) | 1 (0,5) | 0,661 |
| Linfoma | 3 (0,3) | 2 (0,3) | 1 (0,7) | 0 (0,0) | 0,472 |
| Índice de Charlson | 1,64±1,73 | 1,35±1,52a | 1,90±1,73b | 2,38±2,05c | < 0,001** |
SCA: síndrome coronario agudo; Tn: troponina.
Los valores expresan n (%) o media±desviación estándar.
Los síntomas fundamentales para la solicitud de troponinas y los datos básicos de la exploración física, ECG y analítica realizada en urgencias se recogen en la tabla 3. Los pacientes con troponina positiva no diagnosticados de SCA presentaban más frecuentemente disnea y, con menos frecuencia, dolor torácico como manifestación clínica inicial. Su estado hemodinámico en urgencias era significativamente peor por el hecho de estar ligeramente más taquicárdicos y más hipoxémicos. El ECG de estos pacientes mostraba con menos frecuencia alteraciones sugestivas de isquemia (elevación o depresión del ST, ondas T negativas) y más frecuentemente trastorno de la conducción interventricular y fibrilación auricular. Desde el punto de vista analítico, presentaban peor cifra de glucemia y de creatinina, así como menor concentración de hemoglobina.
Síntomas, constantes clínicas, electrocardiograma, analítica inicial y exploraciones básicas según grupos diagnósticos
| Total (n=1.032) | Tn negativa sin SCA (n=681) | SCA (n=139) | Tn positiva sin SCA (n=212) | p* | |
|---|---|---|---|---|---|
| Síntomas | |||||
| Solo dolor torácico | 284 (27,5) | 159 (23,3)a | 111 (79,9)b | 14 (6,6)c | < 0,001 |
| Disnea | 233 (22,6) | 128 (18,8)a | 20 (14,4)a | 85 (40,1)b | < 0,001 |
| Síncope | 81 (7,8) | 61 (9,0)a | 1 (0,7)b | 19 (9,0)a | 0,004 |
| Otros | 434 (42,1) | 333 (48,9)a | 7 (5,0)b | 94 (44,3)a | < 0,001 |
| Constantes clínicas | |||||
| Frecuencia cardiaca (lpm) | 80,6±21,9 | 79,4±20,4a | 79,9±17,4a | 84,9±24,9b | 0,005** |
| PA sistólica (mmHg) | 137,3±26,6 | 137,8±25,0 | 138,2±27,4 | 134,8±30,8 | 0,358 |
| SaO2 | 96,9±4,5 | 97,5±3,6a | 96,9±3,7b | 94,9±6,3b | < 0,001** |
| ECG | |||||
| ST elevado | 36 (3,5) | 10 (1,6)a | 18 (13,1)b | 8 (4,2)a | < 0,001 |
| ST deprimido | 53 (5,1) | 16 (2,5)a | 30 (21,9)b | 7 (3,6)a | < 0,001 |
| Onda T negativa | 114 (11,0) | 61 (9,7)a | 33 (24,1)b | 20 (10,4)a | < 0,001 |
| BRI o BRD | 168 (16,3) | 93 (14,7)a | 29 (21,2)a,b | 46 (21,6)a | 0,007 |
| FA | 161 (15,6) | 84 (13,3)a | 16 (11,8)a | 61 (31,8)b | < 0,001 |
| Analítica | |||||
| Glucemia (mg/dl) | 134±65,0 | 127±63,6a | 152±75,2b | 147±62,5b | < 0,001** |
| Creatinina (mg/dl) | 1,19±1,05 | 1,04±0,78a | 1,30±1,25b | 1,61±1,45c | < 0,001** |
| Hemoglobina (g/100 ml) | 13,0±1,9 | 13,2±1,8a | 13,3±1,7a | 12,2±2,2b | < 0,001** |
| FG (ml/min/1,73 m2) | 75,9±30,9 | 80,9±28,0a | 75,9±30b | 58,4±31,0b | < 0,001** |
| Exploraciones | |||||
| Ergometría | 80 (7,8) | 63 (9,3)a | 13 (9,4)b | 4 (1,9)b | 0,002 |
| Ecocardiograma | 251 (24,3) | 76 (11,2)a | 123 (88,5)b | 52 (24,5)c | < 0,001 |
| Cateterismo | 102 (9,9) | 6 (0,9)a | 86 (61,9)b | 10 (4,7)c | < 0,001 |
BRD: bloqueo de rama derecha; BRI: bloqueo de rama izquierda; ECG: electrocardiograma: FA: fibrilación auricular; FG: filtrado glomerular; PA: presión arterial; SCA: síndrome coronario agudo; Tn: troponina.
Los valores expresan n (%) o media±desviación estándar.
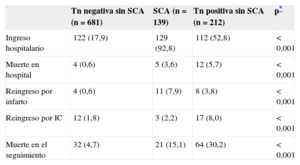
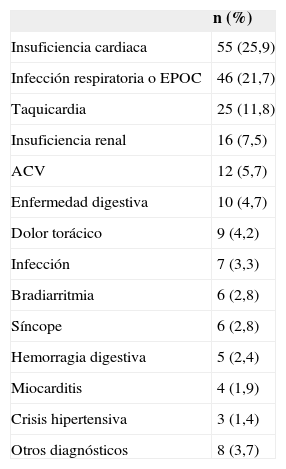
Del total de 1.032 pacientes, 519 tuvieron una sola determinación de troponina, la gran mayoría de ellos negativa, 289 tuvieron dos determinaciones de troponina y 224 más de dos determinaciones. En la presente serie, de los 284 pacientes que acudieron por dolor torácico como síntoma exclusivo, en 174 la determinación de troponinas fue negativa. En la mayoría de estos pacientes se consultó al cardiólogo de guardia y en 15 de ellos se estableció el diagnóstico de angina inestable con base en los datos de historia clínica, el ECG y el resultado de la prueba de esfuerzo o del cateterismo cardiaco. A cerca de la mitad de los pacientes con troponina positiva no diagnosticados de SCA se les dio de alta, lo que contrasta con los pacientes diagnosticados de SCA, que en su gran mayoría permanecieron ingresados (tabla 4). Los pacientes diagnosticados de SCA que no ingresaron presentaban generalmente edad avanzada con importante comorbilidad, o procesos médicos terminales. Los diagnósticos principales de pacientes con troponina positiva y no diagnosticados de SCA se muestran en la tabla 5. Es de notar la alta prevalencia de los diagnósticos de insuficiencia cardiaca y enfermedad pulmonar obstructiva crónica agudizada o infección respiratoria. Es necesaria una aclaración sobre los pacientes con troponina positiva que tienen el diagnóstico final de dolor torácico. Este grupo está constituido por 9 pacientes a los que se revisó específicamente. Hay que señalar que todos estos pacientes tuvieron una mínima elevación de troponina. En la mayoría de estos pacientes el dolor torácico era muy atípico y su edad era superior a 80 años. Ninguno de estos 9 pacientes tuvo eventos o reingresos en los 3 meses siguientes a la fecha índice de inclusión en el registro, pero 4 pacientes murieron en el seguimiento (3 pacientes de edad avanzada y un paciente joven de 52 años con cardiopatía isquémica grave, insuficiencia cardiaca, enfermedad arterial periférica grave y enfermedad pulmonar obstructiva crónica, respectivamente).
Datos de ingreso hospitalario y eventos en el seguimiento a 12 meses
| Tn negativa sin SCA (n=681) | SCA (n=139) | Tn positiva sin SCA (n=212) | p* | |
|---|---|---|---|---|
| Ingreso hospitalario | 122 (17,9) | 129 (92,8) | 112 (52,8) | < 0,001 |
| Muerte en hospital | 4 (0,6) | 5 (3,6) | 12 (5,7) | < 0,001 |
| Reingreso por infarto | 4 (0,6) | 11 (7,9) | 8 (3,8) | < 0,001 |
| Reingreso por IC | 12 (1,8) | 3 (2,2) | 17 (8,0) | < 0,001 |
| Muerte en el seguimiento | 32 (4,7) | 21 (15,1) | 64 (30,2) | < 0,001 |
IC: insuficiencia cardiaca; SCA: síndrome coronario agudo; Tn: troponina.
Los valores expresan n (%).
Diagnóstico principal de pacientes con troponina elevada no diagnosticados de síndrome coronario agudo (n=212)
| n (%) | |
|---|---|
| Insuficiencia cardiaca | 55 (25,9) |
| Infección respiratoria o EPOC | 46 (21,7) |
| Taquicardia | 25 (11,8) |
| Insuficiencia renal | 16 (7,5) |
| ACV | 12 (5,7) |
| Enfermedad digestiva | 10 (4,7) |
| Dolor torácico | 9 (4,2) |
| Infección | 7 (3,3) |
| Bradiarritmia | 6 (2,8) |
| Síncope | 6 (2,8) |
| Hemorragia digestiva | 5 (2,4) |
| Miocarditis | 4 (1,9) |
| Crisis hipertensiva | 3 (1,4) |
| Otros diagnósticos | 8 (3,7) |
ACV: accidente cerebrovascular; EPOC: enfermedad pulmonar obstructiva crónica.
Hay un grupo de pacientes que conviene especificar y es el de aquellos con antecedente de infarto de miocardio (282 pacientes) que tienen troponina positiva (113 pacientes): en 54 pacientes se estableció el diagnóstico de SCA y los 59 pacientes restantes quedaron en el grupo de troponina elevada sin SCA. Solo 2 pacientes de estos 59 acudieron a urgencias por dolor torácico exclusivamente. Los demás fueron por otros síntomas, la mayoría por disnea o combinación de diferentes síntomas, y se pudo establecer un diagnóstico final alternativo al de SCA (insuficiencia cardiaca y enfermedad respiratoria, fundamentalmente).
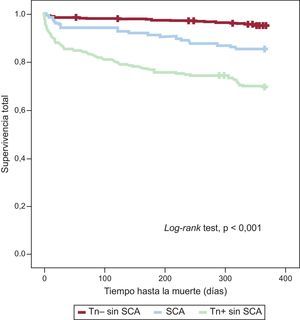
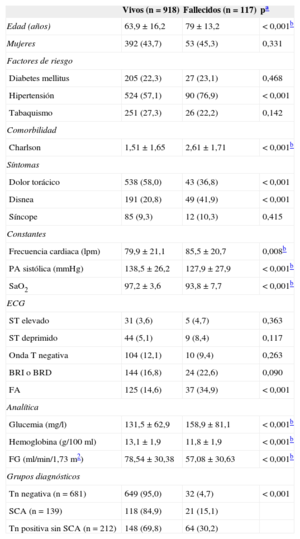
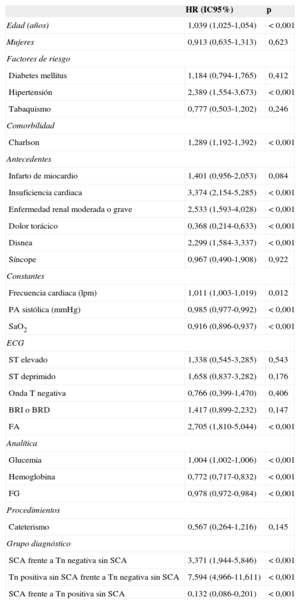
Seguimiento a los 12 mesesLa mortalidad hospitalaria de los pacientes con troponina elevada sin diagnóstico de SCA fue significativamente mayor, así como los reingresos por insuficiencia cardiaca y la mortalidad a 12 meses (tabla 4). Las curvas de supervivencia a 1 año de seguimiento en los tres grupos de pacientes fueron significativamente diferentes (log rank test) (figura 2). Se analizaron las variables relacionadas con la supervivencia (tabla 6). Los pacientes con troponina elevada no diagnosticados de SCA tuvieron peor supervivencia que los pacientes con SCA y los pacientes con troponina negativa sin SCA en el análisis univariable (tabla 7). Esta peor supervivencia entre pacientes con troponina elevada sin SCA y sin elevación de troponina permaneció como variable independiente en el análisis multivariable (hazard ratio=3,536; intervalo de confianza del 95%, 2,067-6,048; p<0,001) (tabla 8) y sin diferencias con los pacientes con SCA (hazard ratio=0,962; intervalo de confianza del 95%, 0,540-1,713; p=0,895).
Curvas de supervivencia a 12 meses en tres grupos de pacientes: sin elevación de troponina y sin síndrome coronario agudo; con síndrome coronario agudo, y con troponina elevada sin síndrome coronario agudo. SCA: síndrome coronario agudo; Tn+: troponina elevada; Tn -: sin elevación de troponina.
Asociación entre variables clínicas y supervivencia a 12 meses
| Vivos (n=918) | Fallecidos (n=117) | pa | |
|---|---|---|---|
| Edad (años) | 63,9±16,2 | 79±13,2 | < 0,001b |
| Mujeres | 392 (43,7) | 53 (45,3) | 0,331 |
| Factores de riesgo | |||
| Diabetes mellitus | 205 (22,3) | 27 (23,1) | 0,468 |
| Hipertensión | 524 (57,1) | 90 (76,9) | < 0,001 |
| Tabaquismo | 251 (27,3) | 26 (22,2) | 0,142 |
| Comorbilidad | |||
| Charlson | 1,51±1,65 | 2,61±1,71 | < 0,001b |
| Síntomas | |||
| Dolor torácico | 538 (58,0) | 43 (36,8) | < 0,001 |
| Disnea | 191 (20,8) | 49 (41,9) | < 0,001 |
| Síncope | 85 (9,3) | 12 (10,3) | 0,415 |
| Constantes | |||
| Frecuencia cardiaca (lpm) | 79,9±21,1 | 85,5±20,7 | 0,008b |
| PA sistólica (mmHg) | 138,5±26,2 | 127,9±27,9 | < 0,001b |
| SaO2 | 97,2±3,6 | 93,8±7,7 | < 0,001b |
| ECG | |||
| ST elevado | 31 (3,6) | 5 (4,7) | 0,363 |
| ST deprimido | 44 (5,1) | 9 (8,4) | 0,117 |
| Onda T negativa | 104 (12,1) | 10 (9,4) | 0,263 |
| BRI o BRD | 144 (16,8) | 24 (22,6) | 0,090 |
| FA | 125 (14,6) | 37 (34,9) | < 0,001 |
| Analítica | |||
| Glucemia (mg/l) | 131,5±62,9 | 158,9±81,1 | < 0,001b |
| Hemoglobina (g/100 ml) | 13,1±1,9 | 11,8±1,9 | < 0,001b |
| FG (ml/min/1,73 m2) | 78,54±30,38 | 57,08±30,63 | < 0,001b |
| Grupos diagnósticos | |||
| Tn negativa (n=681) | 649 (95,0) | 32 (4,7) | < 0,001 |
| SCA (n=139) | 118 (84,9) | 21 (15,1) | |
| Tn positiva sin SCA (n=212) | 148 (69,8) | 64 (30,2) | |
BRD: bloqueo rama derecha; BRI: bloqueo rama izquierda; ECG: electrocardiograma; FA: fibrilación auricular; FG: filtrado glomerular; PA: presión arterial; SaO2: saturación arterial de oxígeno; SCA: síndrome coronario agudo; Tn: troponina.
Los valores expresan n (%) o media±desviación estándar. En la variable «Grupos diagnósticos», el porcentaje se expresa respecto a la n de cada grupo.
Análisis de la asociación entre las diferentes variables y la supervivencia mediante regresión de Cox
| HR (IC95%) | p | |
|---|---|---|
| Edad (años) | 1,039 (1,025-1,054) | < 0,001 |
| Mujeres | 0,913 (0,635-1,313) | 0,623 |
| Factores de riesgo | ||
| Diabetes mellitus | 1,184 (0,794-1,765) | 0,412 |
| Hipertensión | 2,389 (1,554-3,673) | < 0,001 |
| Tabaquismo | 0,777 (0,503-1,202) | 0,246 |
| Comorbilidad | ||
| Charlson | 1,289 (1,192-1,392) | < 0,001 |
| Antecedentes | ||
| Infarto de miocardio | 1,401 (0,956-2,053) | 0,084 |
| Insuficiencia cardiaca | 3,374 (2,154-5,285) | < 0,001 |
| Enfermedad renal moderada o grave | 2,533 (1,593-4,028) | < 0,001 |
| Dolor torácico | 0,368 (0,214-0,633) | < 0,001 |
| Disnea | 2,299 (1,584-3,337) | < 0,001 |
| Síncope | 0,967 (0,490-1,908) | 0,922 |
| Constantes | ||
| Frecuencia cardiaca (lpm) | 1,011 (1,003-1,019) | 0,012 |
| PA sistólica (mmHg) | 0,985 (0,977-0,992) | < 0,001 |
| SaO2 | 0,916 (0,896-0,937) | < 0,001 |
| ECG | ||
| ST elevado | 1,338 (0,545-3,285) | 0,543 |
| ST deprimido | 1,658 (0,837-3,282) | 0,176 |
| Onda T negativa | 0,766 (0,399-1,470) | 0,406 |
| BRI o BRD | 1,417 (0,899-2,232) | 0,147 |
| FA | 2,705 (1,810-5,044) | < 0,001 |
| Analítica | ||
| Glucemia | 1,004 (1,002-1,006) | < 0,001 |
| Hemoglobina | 0,772 (0,717-0,832) | < 0,001 |
| FG | 0,978 (0,972-0,984) | < 0,001 |
| Procedimientos | ||
| Cateterismo | 0,567 (0,264-1,216) | 0,145 |
| Grupo diagnóstico | ||
| SCA frente a Tn negativa sin SCA | 3,371 (1,944-5,846) | < 0,001 |
| Tn positiva sin SCA frente a Tn negativa sin SCA | 7,594 (4,966-11,611) | < 0,001 |
| SCA frente a Tn positiva sin SCA | 0,132 (0,086-0,201) | < 0,001 |
BRD: bloqueo de rama derecha; BRI: bloqueo de rama izquierda; ECG: electrocardiograma; FA: fibrilación auricular; FG: filtrado glomerular; HR: hazard ratio; IC95%: intervalo de confianza del 95%; PA: presión arterial; SaO2: saturación arterial de oxígeno; SCA: síndrome coronario agudo; Tn: troponina.
Análisis multivariable por regresión de Cox. Variables incluidas en el modelo bruto (inicial) y variables del modelo ajustado (final)
| HR (IC95%) | p* | |
|---|---|---|
| Modelo inicial | ||
| Edad | 1,017 (1,000-1,033) | 0,048 |
| Mujeres | 0,771 (0,474-1,256) | 0,297 |
| HTA | 1,930 (1,065-3,497) | 0,030 |
| Charlson | 0,967 (0,838-1,116) | 0,647 |
| Insuficiencia cardiaca | 2,306 (1,267-4,196) | 0,006 |
| Enfermedad renal | 1,447 (0,726-2,884) | 0,293 |
| Dolor torácico | 0,549 (0,243-1,241) | 0,150 |
| Disnea | 0,820 (0,497--1,356) | 0,440 |
| Frecuencia cardiaca | 1,010 (1,000-1,020) | 0,048 |
| PA sistólica | 0,984 (0,975-0,992) | < 0,001 |
| SaO2 | 0,942 (0,909-0,976) | < 0,001 |
| Fibrilación auricular | 1,076 (0,657-1,762) | 0,771 |
| Glucemia | 1,002 (0,999-1,005) | 0,226 |
| Hemoglobina | 0,810 (0,731-0,897) | 0,001 |
| FG | 1,000 (0,990-1,010) | 0,954 |
| Grupos diagnósticos | ||
| SCA frente a Tn negativa | 4,210 (1,967-9,012) | < 0,001 |
| Tn positiva sin SCA frente a Tn negativa | 3,344 (1,909-5,858) | < 0,001 |
| Modelo final | ||
| Edad | 1,016 (1,000-1,032) | 0,054 |
| HTA | 2,125 (1,204-3,749) | 0,009 |
| Insuficiencia cardiaca | 2,258 (1,330-3,834) | 0,003 |
| Frecuencia cardiaca | 1,012 (1,002-1,021) | 0,014 |
| PA sistólica | 0,983 (0,976-0,991) | < 0,001 |
| SaO2 | 0,936 (0,906-0,968) | < 0,001 |
| Hemoglobina | 0,818 (0,746-0,896) | < 0,001 |
| Grupos diagnósticos | ||
| SCA frente a Tn negativa | 3,402 (1,832-6,316) | < 0,001 |
| Tn positiva sin SCA frente a Tn negativa | 3,536 (2,067-6,048) | < 0,001 |
FG: filtrado glomerular; HR: hazard ratio; HTA: hipertensión arterial; IC95%: intervalo de confianza del 95%; PA: presión arterial; SaO2: saturación arterial de oxígeno; SCA: síndrome coronario agudo; Tn: troponina.
Este estudio pone en evidencia que una proporción importante de pacientes atendidos en un servicio de urgencias y que tienen una concentración de troponina elevada no se diagnostican de SCA. El diagnóstico de estos pacientes es muy heterogéneo y su perfil clínico es de alto riego. Su pronóstico a medio plazo es muy desfavorable, claramente peor que en el grupo de pacientes que no tienen elevación de troponina y similar al de pacientes con SCA.
Pacientes con troponina elevada sin síndrome coronario agudoSe ha descrito que un porcentaje importante de pacientes con troponina elevada detectada en el servicio de urgencias y que son hospitalizados no tienen un SCA14. Un primer aspecto que comentar es que, especialmente en varones de edad avanzada, puede detectarse basalmente troponina elevada (por encima del percentil 99), independientemente de cualquier afección cardiovascular o sistémica aguda15. En la serie de Javed et al16, el 65% de los pacientes con troponina elevada no fueron catalogados de infarto de miocardio, porcentaje muy similar al detectado en los datos del presente estudio. Estos pacientes tienen alta mortalidad hospitalaria y a los 6 meses17 respecto a los que no presentan elevación de troponina y similar16 o superior a la de los que tienen un SCA18. El diagnóstico en este grupo de pacientes también fue muy heterogéneo y muy parecido al de la presente serie. Es posible que entre estos pacientes haya algunos con criterios de infarto tipo 219, pero, en cualquier caso, en este medio es todavía muy infrecuente que dicho diagnóstico se explicite en un informe de alta, y muchas veces solo se hace referencia a «daño mínimo miocárdico», «lesión miocárdica» o similar. La alta mortalidad hospitalaria y en el seguimiento de estos pacientes probablemente esté muy condicionada por su mayor edad y por su comorbilidad, como lo demuestra que tengan puntuaciones en el índice de Charlson significativamente mayores. El índice de Charlson, pese a ser una escala de morbilidad descrita hace muchos años, tiene un interés creciente en la estratificación pronóstica de todo tipo de pacientes e incluso en pacientes con SCA20. En estos pacientes es prevalente el diagnóstico de insuficiencia cardiaca entre sus antecedentes o como diagnóstico principal como motivo de su atención en urgencias. En la práctica clínica, en ocasiones es muy difícil el diagnóstico diferencial de infarto tipo 1 en pacientes con insuficiencia cardiaca y elevación de troponinas. En esta serie establecer el diagnóstico se adjudicó según criterios clínicos (síntomas típicos de insuficiencia cardiaca y, en la gran mayoría de los casos, ausencia de dolor torácico), ausencia de cambios evolutivos en el ECG y muy ligera elevación de troponinas. El estudio TROPICA21, realizado en hospitales españoles, también ha demostrado la alta prevalencia de troponina elevada en pacientes atendidos por insuficiencia cardiaca aguda, algo que marcó un peor pronóstico hospitalario y a 30 días de seguimiento.
A casi la mitad de estos pacientes con troponina elevada que no se diagnosticaron de SCA, se les dio el alta del servicio de urgencias sin ingreso hospitalario. Este porcentaje puede parecer muy alto, pero también lo han descrito otros autores22 y probablemente sea similar al de la mayoría de los servicios de urgencias que han de ajustar mucho los ingresos hospitalarios al diagnóstico principal del paciente, la necesidad de cuidados agudos de enfermería y la disponibilidad de camas para hospitalización. Por lo tanto, no es de extrañar que no se ingrese a pacientes de edad avanzada con un perfil clínico de riesgo pero con un diagnóstico alternativo al de SCA, a pesar de aumento del troponina, y su manejo sea ambulatorio.
Valor predictivo e implicaciones clínicas de la troponina elevadaEn la bibliografía existe numerosa evidencia de que la elevación de troponina es un predictor independiente para la mortalidad a corto y largo plazo en pacientes hospitalizados por diversos motivos23–25. Normalmente, dicha evidencia se basa en estudios realizados en pacientes críticos admitidos en unidades de cuidados intensivos. El presente estudio demuestra que el valor predictivo de mortalidad de la troponina elevada también se da en pacientes mucho menos críticos, cuyo ingreso hospitalario en muchas ocasiones no se considera.
LimitacionesLa determinación de troponinas normalmente está protocolizada en todos los servicios de urgencias. Sin embargo, se sabe que en muchas ocasiones se solicita la determinación de troponinas ante cuadros clínicos que claramente no corresponden a un SCA, cuando se analiza los datos de forma retrospectiva o cuando se obtiene un diagnóstico definitivo a posteriori. En cualquier caso, dado que el SCA puede presentarse con otros síntomas aparte del dolor torácico, es normal que los médicos de urgencias utilicen frecuentemente la determinación de troponina para descartar un infarto de miocardio, aunque a veces pueda parecer una solicitud con criterios subjetivos.
En el presente estudio se analiza la mortalidad de los pacientes y sus variables predictoras sin tener en cuenta que, dependiendo de su diagnóstico inicial, han estado sometidos a un manejo clínico muy diferente. Esta puede parecer una importante limitación del estudio, pero conviene aclarar que cada proceso clínico tiene normalmente su manejo específico que condiciona su pronóstico y, por lo tanto, de alguna manera el pronóstico de los diferentes grupos analizados es inherente al manejo realizado. Es decir, normalmente se ingresa a los pacientes con SCA para tratamiento antiagregante, anticoagulante, estatinas, revascularización, etc., y con este manejo tienen un pronóstico determinado. Sin embargo, al paciente con insuficiencia cardiaca y troponina elevada se lo maneja según su protocolo específico de insuficiencia cardiaca, pero el hecho de tener troponina elevada, hoy por hoy, no condiciona ningún manejo diferente que si la troponina no está elevada. Este aspecto es lo que interesa resaltar en este estudio.
Las variables analizadas en el presente estudio provienen de los datos recogidos de manera retrospectiva del informe de alta de urgencias y de hospitalización de los pacientes con determinación de troponina. En ocasiones, historias clínicas pueden ser incompletas y es posible que los antecedentes médicos estén infravalorados. De cualquier forma, se ha podido calcular el índice de Charlson para tener una información general de la comorbilidad en los diferentes grupos de análisis. Otra limitación es que no se conoce la causa de la muerte de los pacientes fallecidos.
La determinación de troponina utilizada en el estudio está catalogada como método sensible contemporáneo26. En la actualidad no existe un consenso aceptado universalmente sobre la definición de los métodos analíticos de troponinas considerados ultrasensibles. En opinión de los expertos26, se puede considerar ultrasensible cuando el coeficiente de variación en el valor que determina el 99 percentil es < 10% y, además, cuando por lo menos el 50% de los sujetos sanos (idealmente el 95%) tienen valores detectables con dicho método analítico. La diferenciación entre un método analítico «sensible» y «ultrasensible» tampoco está universalmente aceptada aunque se ha propuesto que el término ultrasensible se reserve a los métodos que permiten detectar concentraciones por debajo del percentil 99 en al menos el 50% de la población sana y el término sensible cuando sea menor del 50%12, como es el caso del método analítico empleado en este trabajo9.
CONCLUSIONESLos datos obtenidos detectan que una proporción importante de pacientes con una determinación de troponina elevada solicitada en un servicio de urgencias no se diagnostican de SCA. Estos pacientes tienen un perfil clínico de alto riesgo, gran heterogeneidad en el diagnóstico principal y pronóstico adverso a 12 meses. Es importante seguir caracterizando a estos pacientes para implementar estrategias terapéuticas que mejoren su pronóstico.
CONFLICTO DE INTERESESNinguno.