La trombosis del stent es una complicación poco frecuente pero muy temida por su alta morbimortalidad. En los últimos años se han introducido nuevos armazones vasculares bioabsorbibles (AVB) como una alternativa terapéutica que ofrece las ventajas de los stents farmacoactivos pero permite su completa desaparición. No obstante, algunos estudios han detectado un aumento en la incidencia de trombosis de los AVB respecto a los stents farmacoactivos de nueva generación1–3. El uso de técnicas de imagen intracoronaria parece útil para el diagnóstico y guiar el tratamiento de esta complicación4. Sin embargo, la etiología y el mejor tratamiento de la trombosis de los AVB siguen siendo desconocidos.
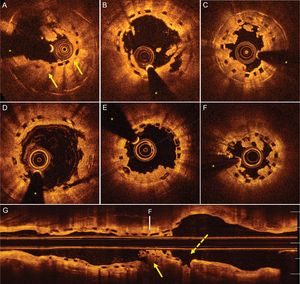
Desde enero de 2013 a marzo de 2017, se implantaron 285 AVB en 252 pacientes. En todos los casos, el procedimiento se realizó atendiendo a las recomendaciones técnicas para conseguir un implante óptimo. Se realizó seguimiento prospectivo (mediana de seguimiento, 647 [intervalo intercuartílico, 352-868] meses, con solo 1 paciente perdido). Durante ese tiempo, 6 pacientes sufrieron una trombosis definitiva del AVB (2,1%). Las características basales de estos pacientes con trombosis del AVB se muestran en la tabla. No se observaron diferencias significativas con los pacientes que no sufrieron trombosis (tabla del material suplementario). La presentación más frecuente fue como infarto agudo de miocardio con elevación del segmento ST (IAMEST). La indicación en el momento del implante del AVB fue mayoritariamente off-label debido a diferentes protocolos de nuestro centro: 3 casos de implante en pacientes con IAMCEST y 2 para tratamiento de una reestenosis del stent. Por protocolo, en todos los casos se realizó un estudio con tomografía de coherencia óptica (OCT). En el paciente 1, se observó una clara infraexpansión en la zona donde se localizaba el trombo (figura A), mientras que en el paciente 2 el trombo asentaba en una zona de infraexpansión por solapamiento de 2 dispositivos a pesar de un resultado angiográfico aparentemente bueno (figura B). En el paciente 3, la trombosis se relacionó con la suspensión voluntaria del tratamiento antiagregante en presencia de una ligera infraexpansión del AVB (figura C). En los pacientes 4 y 5, la OCT mostró una óptima apariencia estructural del AVB en la zona de trombosis (figuras D y E). Se presentaron como una trombosis aguda en el seno de un IAMCEST y en ambos casos la carga (600 mg) de clopidogrel se administró poco tiempo (< 30 min) antes del procedimiento. Por último, el paciente 6 presentó una trombosis muy tardía, 2 semanas después de suspenderse la medicación al cumplirse 1 año del implante. La OCT demostró una placa rota fuera del borde proximal del AVB y zonas de infraexpansión y desestructuración (figuras F y G).
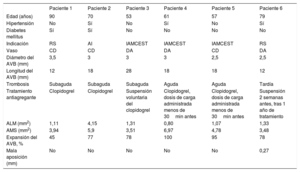
Características clínicas y angiográficas de los pacientes con trombosis de AVB
| Paciente 1 | Paciente 2 | Paciente 3 | Paciente 4 | Paciente 5 | Paciente 6 | |
|---|---|---|---|---|---|---|
| Edad (años) | 90 | 70 | 53 | 61 | 57 | 79 |
| Hipertensión | No | Sí | No | Sí | No | Sí |
| Diabetes mellitus | Sí | Sí | No | No | No | No |
| Indicación | RS | AI | IAMCEST | IAMCEST | IAMCEST | RS |
| Vaso | CD | CD | DA | DA | CD | DA |
| Diámetro del AVB (mm) | 3,5 | 3 | 3 | 3 | 2,5 | 2,5 |
| Longitud del AVB (mm) | 12 | 18 | 28 | 18 | 18 | 12 |
| Trombosis | Subaguda | Subaguda | Subaguda | Aguda | Aguda | Tardía |
| Tratamiento antiagregante | Clopidogrel | Clopidogrel | Suspensión voluntaria del clopidogrel | Clopidogrel, dosis de carga administrada menos de 30min antes | Clopidogrel, dosis de carga administrada menos de 30min antes | Suspensión 2 semanas antes, tras 1 año de tratamiento |
| ALM (mm2) | 1,11 | 4,15 | 1,31 | 0,80 | 1,07 | 1,33 |
| AMS (mm2) | 3,94 | 5,9 | 3,51 | 6,97 | 4,78 | 3,48 |
| Expansión del AVB, % | 45 | 77 | 78 | 100 | 95 | 78 |
| Mala aposición (mm) | No | No | No | No | No | 0,27 |
AI: angina inestable; ALM: área luminal mínima; AMS: área mínima de stent; AVB: armazón vascular bioabsorbible; CD: coronaria derecha; DA: descendente anterior; IAMCEST: infarto agudo de miocardio con elevación del segmento ST; RS: reestenosis del stent.
Imágenes de tomografía de coherencia óptica. A: infraexpansión grave del AVB (flechas). B: trombosis del AVB infraexpandido en zona de solapamiento. C: trombosis del AVB infraexpandido secundaria a suspensión voluntaria de la doble antiagregación. D y E: trombosis aguda tras el implante de un AVB en un infarto agudo de miocardio con elevación del segmento ST; no se observan zonas de mala aposición o infraexpansión significativas. F y G: trombosis muy tardía tras suspensión de la doble antiagregación en zona de infraexpansión grave y desestructuración(flecha continua) con imagen de placa rota no cubierta y proximal al AVB (flecha discontinua). El asterisco corresponde al artefacto de guía. AVB: armazón vascular bioabsorbible.
Teóricamente, los AVB ofrecen los mismos beneficios que los stents farmacoactivos de nueva generación, pero permiten la restauración completa de la pared del vaso tras cumplir sus funciones de soporte y antiproliferativas. Estudios previos han descrito un ligero aumento de la tasa de trombosis1,2. En nuestra serie se ha detectado una incidencia del 2,1%, algo mayor que la descrita en algunos estudios controlados. Esto podría deberse a que el implante frecuentemente se realizó en situaciones relativamente adversas (pacientes no seleccionados del mundo real) o en indicaciones off-label. Estudios previos han descrito una mayor incidencia de trombosis cuando estos dispositivos se implantan en indicaciones off-label5.
En nuestra serie, todos los pacientes recibieron tratamiento con clopidogrel como segundo antiagregante. En los 2 pacientes que sufrieron la trombosis en el contexto de un IAMCEST, la OCT no logró detectar ningún problema mecánico. Ambos pacientes recibieron la medicación antiagregante escasos minutos antes del procedimiento, por lo que se presume que su antiagregación era deficiente. A los pacientes con IAMCEST que no sufrieron trombosis del AVB, se los trató mayoritariamente con ticagrelor o prasugrel, antiagregantes más potentes y de acción más rápida. En intervenciones urgentes, una antiagregación inadecuada podría aumentar el riesgo de trombosis de estos dispositivos con elementos estructurales relativamente gruesos (150 μm). En el último paciente, el clopidogrel se suspendió al año del implante y la trombosis ocurrió 2 semanas después.
Las conclusiones que se puede extraer de esta pequeña serie de pacientes son: a) la OCT ofrece información relevante sobre problemas estructurales subyacentes y permite mejorar su diagnóstico y su tratamiento; b) la OCT durante el primoimplante podría ser de utilidad para detectar problemas que la angiografía no identifica y prevenir la aparición de eventos adversos tardíos; c) la trombosis del AVB podría ser más frecuente en casos con indicaciones off-label; d) en los pacientes tratados con AVB, se debe prestar un cuidado exquisito para garantizar un tratamiento antiagregante óptimo. Se debe estudiar el posible valor de los nuevos antiagregantes o de su utilización más prologada en pacientes portadores de un AVB.
FINANCIACIÓNEste estudio ha sido financiado en parte por el proyecto Europeo del 7.° Programa Marco PRESTIGE (PREvention of late Stent Thrombosis by an Interdisciplinary Global Effort) (número de proyecto: 260309).