La oclusión crónica es actualmente el escenario de mayor complejidad en el tratamiento percutáneo de las lesiones coronarias. Hasta hace pocos años, el éxito de este tipo de intervenciones estaba en torno al 50-60%, y el principal paso limitante era el cruce a la luz verdadera distal con la guía coronaria. A pesar de estos resultados tan pobres, la comunidad internacional de cardiólogos intervencionistas no se desanimó, y los procedimientos siguieron realizándose mientras se incorporaban nuevas técnicas y nuevos materiales1, hasta conseguir las actuales cifras de éxito en unidades especializadas en torno al 85-90%. Resulta destacable que durante los 30 años que se lleva practicando este tipo de procedimientos2 no se haya realizado ningún estudio aleatorizado comparándolo con el tratamiento médico. Sin embargo, en el último año han aparecido 3: el EXPLORE3, el DECISION-CTO (NCT01078051) y el EURO CTO (NCT01760083). Cada uno de ellos tiene unos criterios de inclusión, objetivo primario y resultados completamente diferentes (tabla). Cabe destacar que ninguno de los 3ha demostrado una reducción significativa de objetivos «duros» como la mortalidad cardiaca, por lo que estos resultados han producido cierto pesimismo en la comunidad científica internacional sobre el uso de la revascularización percutánea en pacientes con oclusiones crónicas. Sin embargo, antes de plantear un cambio en nuestra práctica clínica, es preciso realizar algunas consideraciones generales y particulares que pueden haber influido en los resultados de estos estudios. Entre las primeras, hay 3 situaciones de interés: a) el éxito del procedimiento es variable (73-91%) y menor que en otro tipo de revascularizaciones coronarias, y lógicamente, si es bajo, penaliza en gran manera al grupo de intervención; b) la cifra de pacientes que cruzan de un grupo a otro, si es alta, afecta a la validez de la comparación, y c) un periodo de inclusión largo en centros de gran volumen significa que no se ha incluido a muchos pacientes elegibles para el estudio. Por lo tanto, las conclusiones no pueden generalizarse y solo son aplicables a un grupo seleccionado de pacientes que muchas veces son los menos sintomáticos.
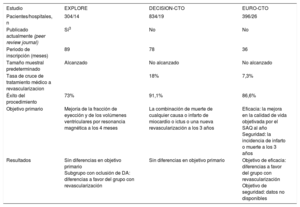
Estudios aleatorizados en oclusiones crónicas: revascularización percutánea frente a tratamiento médico
| Estudio | EXPLORE | DECISION-CTO | EURO-CTO |
|---|---|---|---|
| Pacientes/hospitales, n | 304/14 | 834/19 | 396/26 |
| Publicado actualmente (peer review journal) | Sí3 | No | No |
| Periodo de inscripción (meses) | 89 | 78 | 36 |
| Tamaño muestral predeterminado | Alcanzado | No alcanzado | No alcanzado |
| Tasa de cruce de tratamiento médico a revascularizacion | 18% | 7,3% | |
| Éxito del procedimiento | 73% | 91,1% | 86,6% |
| Objetivo primario | Mejoría de la fracción de eyección y de los volúmenes ventriculares por resonancia magnética a los 4 meses | La combinación de muerte de cualquier causa o infarto de miocardio o ictus o una nueva revascularización a los 3 años | Eficacia: la mejora en la calidad de vida objetivada por el SAQ al año Seguridad: la incidencia de infarto o muerte a los 3 años |
| Resultados | Sin diferencias en objetivo primario Subgrupo con oclusión de DA: diferencias a favor del grupo con revascularización | Sin diferencias en objetivo primario | Objetivo de eficacia: diferencias a favor del grupo con revascularización Objetivo de seguridad: datos no disponibles |
DA: descendente anterior, SAQ: cuestionario de angina de Seattle.
El estudio EXPLORE3 aleatorizó a 304 pacientes con IAM tratados con angioplastia primaria y oclusión crónica de algún vaso en un segundo tiempo a tratamiento médico o revascularización percutánea de la oclusión crónica. El objetivo primario fue la mejoría de la fracción de eyección y de los volúmenes ventriculares por resonancia magnética a los 4 meses. En el estudio general, no hubo diferencias en la fracción de eyección entre los grupos (el 44,1±12,2% frente al 44,8±11,9%; p = no significativo). Sin embargo, en el subgrupo de pacientes con oclusión crónica de la descendente anterior, las diferencias fueron significativas en favor del grupo de pacientes con intervencionismo (el 47,2±12,3% frente al 40,4±11,9%; p<0,02). Una de las principales limitaciones es la baja tasa de éxito primario (73%), por debajo de los estándares actuales. En la tabla se resumen las principales características de este estudio.
En el estudio DECISION-CTO, se aleatorizó a 834 pacientes a tratamiento médico o intervención percutánea sobre la oclusión crónica. El objetivo primario fue la combinación de muerte por cualquier causa, infarto de miocardio, ictus o una nueva revascularización a los 3 años. Aunque no hubo diferencias significativas entre los grupos, este estudio tampoco está exento de limitaciones. Así, no se alcanzó el tamaño muestral predeterminado (1.284 pacientes) debido a una inclusión lenta (6,5 años) en centros de gran volumen, por lo que al déficit metodológico se une la limitación anteriormente comentada sobre la aplicabilidad de los resultados. Además, la tasa de cruce en el grupo de tratamiento médico fue relativamente alta (18%).
Por último, el estudio EURO-CTO incluyó a 396 pacientes con oclusión crónica, a los que se aleatorizó 2:1 a intervención percutánea o tratamiento médico. El objetivo primario de eficacia fue la mejora en la calidad de vida objetivada por el cuestionario de angina de Seattle (SAQ) al año; el de seguridad, la incidencia de infarto o muerte a los 3 años. El estudio resultó positivo en cuanto al objetivo de eficacia; sin embargo, todavía no están disponibles los datos a los 3 años de seguimiento. Tampoco en este estudio se alcanzó el tamaño muestral predeterminado (600 pacientes para el objetivo de eficacia y 1.200 para el de seguridad), por lo que este estudio también tiene limitaciones metodológicas similares a las ya comentadas.
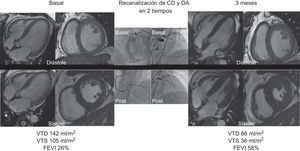
En espera de un estudio aleatorizado con suficiente potencia estadística y sin limitaciones mayores que pudiera demostrar una reducción de mortalidad, la comunidad científica seguirá dividida entre los que creemos que existen algunas evidencias basadas en la experiencia clínica (figura) y estudios observacionales4,5, frente a los que mantienen que no hay evidencia alguna para recomendar sistemáticamente la estrategia intervencionista. Entre tanto, las últimas guías clínicas de revascularización norteamericanas y europeas coinciden con un grado de recomendación IIA y nivel de evidencia B para el tratamiento percutáneo de la oclusión crónica en centros experimentados.
Cambios en la fracción de eyección por resonancia magnética a los 3 meses del procedimiento, en un paciente con oclusión crónica de la CD y la DA, que se recanalizaron en 2 tiempos. CD: coronaria derecha; DA: descendente anterior; FEVI: fracción de eyección del ventrículo izquierdo; VTD: volumen telediastólico; VTS: volumen telesistólico.