Se ha descrito una infrautilización de bloqueadores beta en pacientes de edad avanzada con insuficiencia cardiaca. El objetivo es determinar el grado de prescripción actual de bloqueadores beta en servicios de medicina interna y su asociación con la morbimortalidad.
MétodosLa información analizada se obtuvo de los datos de una cohorte prospectiva de pacientes hospitalizados por insuficiencia cardiaca (registro RICA, incluidos entre marzo de 2008 y septiembre de 2011) con al menos 1 año de seguimiento. Se evaluaron los porcentajes de prescripción de bloqueadores beta al alta hospitalaria, a los 3 meses y al año, y su asociación con la mortalidad y los reingresos hospitalarios. Se excluyó a los pacientes con valvulopatía significativa.
ResultadosSe analizó a 515 pacientes (el 53,5% mujeres; media de edad, 77,1 ± 8,7 años). La prescripción de bloqueadores beta al alta hospitalaria fue del 62,1%. Durante el seguimiento, este porcentaje de prescripción fue similar tanto a los 3 meses (65,6%) como al año (67,9%). La mortalidad total y la variable combinada de mortalidad total y reingresos por insuficiencia cardiaca fue significativamente inferior entre los pacientes tratados que en los no tratados (hazard ratio = 0,59; intervalo de confianza del 95%, 0,41-0,84 frente a hazard ratio = 0,64; intervalo de confianza del 95%, 0,49-0,83). La disminución de la mortalidad se mantuvo tras ajustar por edad, sexo, fracción de eyección, clase funcional, comorbilidades y tratamiento concomitante.
ConclusionesLos datos del estudio indican incremento en la utilización de bloqueadores beta en pacientes mayoritariamente ancianos con insuficiencia cardiaca atendidos en servicios de medicina interna, y su implementación probablemente se asocia a una reducción de los eventos clínicos.
Palabras clave
La insuficiencia cardiaca (IC) es un problema de gran relevancia por sus elevadas prevalencia y morbimortalidad, especialmente en la población anciana1–3. En la última década se han producido avances importantes en el tratamiento farmacológico de la IC con disfunción sistólica4. Sin embargo, la morbimortalidad en la práctica clínica sigue siendo muy importante, sobre todo entre los pacientes de edad avanzada, en gran medida por una implementación terapéutica insuficiente debido sobre todo a una excesiva aprensión al uso de bloqueadores beta (BB)5. Así, en un registro previo de la Sociedad Española de Medicina Interna (SEMI) del año 2002, el uso de BB en pacientes con IC fue muy bajo (el 9,8% en total y el 12,3% en IC sistólica)6, y en un estudio posterior (2006) llegó a ser del 35,3%7.
Los BB forman parte esencial del tratamiento de base de la IC sistólica4. En la IC con fracción de eyección preservada apenas existen evidencias científicas sobre su tratamiento8–11. No obstante, teniendo en cuenta sus bases fisiopatológicas, se aconseja ampliamente la prescripción de BB a estos enfermos, por sus acciones cronotrópicas negativas, antiisquémicas e hipotensoras4.
Sobre la base de los datos del registro RICA12, hemos evaluado el estado actual del uso de BB en pacientes con IC hospitalizados, mayoritariamente ancianos, seguidos durante 1 año en servicios de medicina interna. Nuestra hipótesis de trabajo fue que la prescripción de BB es mayor y se asocia a mejor evolución. En concreto, los objetivos son: a) determinar el porcentaje de pacientes que recibieron BB al alta hospitalaria, a los 3 meses y al año de seguimiento, y b) evaluar la asociación del uso de BB con la morbimortalidad.
MÉTODOSPacientesLos datos de los pacientes se obtuvieron de la información recogida en el registro RICA entre marzo de 2008 y septiembre de 2011. Se trata de un registro multicéntrico, prospectivo y de cohortes, coordinado por el Grupo de Trabajo de Insuficiencia Cardiaca de la SEMI y descrito previamente13,14. En resumen, se incluyó a los pacientes ingresados por un episodio de IC descompensada atendidos consecutivamente por los médicos participantes en el estudio. En caso de que no se introdujera a algún paciente, no se debió a ninguna característica propia de este. Los datos se cumplimentaron a través de la página web12, de manera anónima para garantizar la confidencialidad del paciente. Se analizaron los datos en el momento de la inclusión (al alta hospitalaria) y a los 3 y 12 meses de seguimiento. Este registro incluye datos de 52 hospitales públicos y privados de diferente complejidad asistencial. El protocolo del estudio fue aprobado por el Comité de Ética del Hospital Universitario Reina Sofía de Córdoba, y se obtuvo el consentimiento informado de todos los pacientes antes de su inclusión.
Criterios de inclusiónAdemás de dar su consentimiento informado, los pacientes tenían que ser mayores de 50 años y haber ingresado por IC descompensada según los criterios de la European Society of Cardiology15: a) presencia de síntomas de IC; b) evidencia objetiva de disfunción cardiaca (sistólica o diastólica), preferiblemente por ecocardiografía, y c) en caso de diagnóstico cuestionable, respuesta clínica adecuada al tratamiento dirigido a la IC.
Criterios de exclusiónNo se incluyó a los pacientes con IC secundaria a hipertensión pulmonar o que rechazaron participar en el estudio. Para el presente trabajo, además se excluyeron los casos de disfunción valvular significativa (moderada-grave o grave) y se analizó solo a los pacientes con al menos 1 año de seguimiento.
Variables del estudioEn el momento de la inclusión de los pacientes, se registraron: a) variables sociodemográficas: edad, sexo; b) antecedentes y características clínicas: hipertensión arterial, diabetes mellitus, tabaquismo, infarto agudo de miocardio, fibrilación auricular, hiperlipemia, enfermedad pulmonar obstructiva crónica, neoplasia, enfermedad arterial periférica, ictus, índice de comorbilidad de Charlson16, capacidad funcional previa al ingreso evaluada mediante el índice de Barthel17 previo a la descompensación que motivó el ingreso, presión arterial, frecuencia cardiaca, clase funcional de la New York Heart Association (NYHA); c) datos analíticos: función renal, hemoglobina y natremia; d) parámetros electrocardiográficos y ecocardiográficos: bloqueo de rama, hipertrofia ventricular izquierda y fracción de eyección del ventrículo izquierdo (FEVI); se consideró FEVI preservada la mayor del 50%, y e) tratamiento: BB, inhibidores de la enzima de conversión de la angiotensina, antagonistas de los receptores de la angiotensina II, antagonistas de la aldosterona, diuréticos, digoxina, estatinas, dicumarínicos y ácido acetilsalicílico.
Durante el seguimiento se obtuvo información sobre la mortalidad total y los reingresos hospitalarios por IC. Se analizó a los pacientes distribuidos en dos grupos según recibieran BB o no.
Análisis estadísticoPara las variables cualitativas, se realizó la prueba de la χ2. Para las variables cuantitativas, se utilizó la t de Student. Se confeccionó un análisis de supervivencia mediante curvas de Kaplan-Meier. Para comparar las curvas de supervivencia, se utilizó el log rank test. Se empleó un análisis multivariable de regresión de Cox de riesgos proporcionales, en el cual se incluyeron las variables estadísticamente significativas en el modelo univariable y las consideradas de valor pronóstico independientemente de su significación estadística. El nivel de significación estadística se estableció en p < 0,05. En el análisis estadístico se utilizó el programa IBM SPSS versión 20.0.
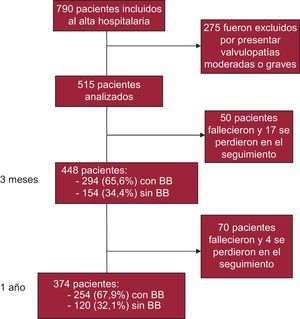
RESULTADOSMuestra de pacientes analizadosEn la figura 1 se expone el diagrama de flujo de los pacientes evaluados. En septiembre de 2011, el número de pacientes incluidos en el registro RICA era 1.478. Del total, habían cumplido 1 año de seguimiento 790, de los que se excluyó a 275 por valvulopatía significativa. Por lo tanto, se analizó a 515 pacientes. La media de edad era 77,1 ± 8,7 años, y el 53,6% eran mujeres. A los 3 y 12 meses del alta fallecieron 50 y 70 pacientes respectivamente, y no se pudo obtener información de 17 (7 con BB) y 4 casos (2 con BB).
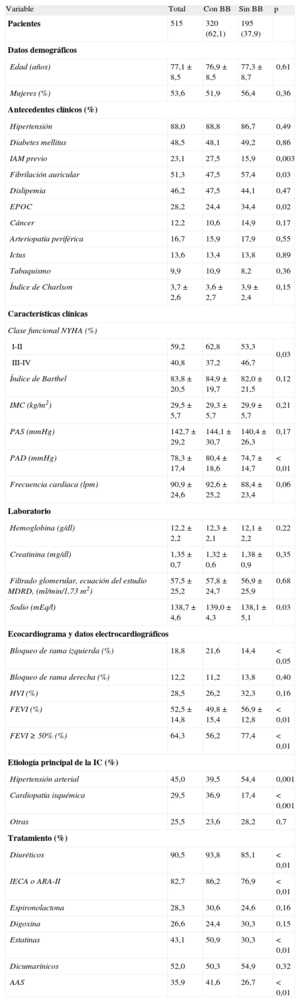
Características de los pacientes en el momento del alta hospitalariaEn la tabla 1 se recogen las características clínicas basales en el momento del ingreso y el tratamiento al alta del grupo total de pacientes y los subgrupos con y sin BB.
Características basales en el momento del ingreso y tratamiento al alta de los pacientes con y sin tratamiento con bloqueadores beta
| Variable | Total | Con BB | Sin BB | p |
| Pacientes | 515 | 320 (62,1) | 195 (37,9) | |
| Datos demográficos | ||||
| Edad (años) | 77,1 ± 8,5 | 76,9 ± 8,5 | 77,3 ± 8,7 | 0,61 |
| Mujeres (%) | 53,6 | 51,9 | 56,4 | 0,36 |
| Antecedentes clínicos (%) | ||||
| Hipertensión | 88,0 | 88,8 | 86,7 | 0,49 |
| Diabetes mellitus | 48,5 | 48,1 | 49,2 | 0,86 |
| IAM previo | 23,1 | 27,5 | 15,9 | 0,003 |
| Fibrilación auricular | 51,3 | 47,5 | 57,4 | 0,03 |
| Dislipemia | 46,2 | 47,5 | 44,1 | 0,47 |
| EPOC | 28,2 | 24,4 | 34,4 | 0,02 |
| Cáncer | 12,2 | 10,6 | 14,9 | 0,17 |
| Arteriopatía periférica | 16,7 | 15,9 | 17,9 | 0,55 |
| Ictus | 13,6 | 13,4 | 13,8 | 0,89 |
| Tabaquismo | 9,9 | 10,9 | 8,2 | 0,36 |
| Índice de Charlson | 3,7 ± 2,6 | 3,6 ± 2,7 | 3,9 ± 2,4 | 0,15 |
| Características clínicas | ||||
| Clase funcional NYHA (%) | ||||
| I-II | 59,2 | 62,8 | 53,3 | 0,03 |
| III-IV | 40,8 | 37,2 | 46,7 | |
| Índice de Barthel | 83,8 ± 20,5 | 84,9 ± 19,7 | 82,0 ± 21,5 | 0,12 |
| IMC (kg/m2) | 29,5 ± 5,7 | 29,3 ± 5,7 | 29,9 ± 5,7 | 0,21 |
| PAS (mmHg) | 142,7 ± 29,2 | 144,1 ± 30,7 | 140,4 ± 26,3 | 0,17 |
| PAD (mmHg) | 78,3 ± 17,4 | 80,4 ± 18,6 | 74,7 ± 14,7 | < 0,01 |
| Frecuencia cardiaca (lpm) | 90,9 ± 24,6 | 92,6 ± 25,2 | 88,4 ± 23,4 | 0,06 |
| Laboratorio | ||||
| Hemoglobina (g/dl) | 12,2 ± 2,2 | 12,3 ± 2,1 | 12,1 ± 2,2 | 0,22 |
| Creatinina (mg/dl) | 1,35 ± 0,7 | 1,32 ± 0,6 | 1,38 ± 0,9 | 0,35 |
| Filtrado glomerular, ecuación del estudio MDRD, (ml/min/1,73 m2) | 57,5 ± 25,2 | 57,8 ± 24,7 | 56,9 ± 25,9 | 0,68 |
| Sodio (mEq/l) | 138,7 ± 4,6 | 139,0 ± 4,3 | 138,1 ± 5,1 | 0,03 |
| Ecocardiograma y datos electrocardiográficos | ||||
| Bloqueo de rama izquierda (%) | 18,8 | 21,6 | 14,4 | < 0,05 |
| Bloqueo de rama derecha (%) | 12,2 | 11,2 | 13,8 | 0,40 |
| HVI (%) | 28,5 | 26,2 | 32,3 | 0,16 |
| FEVI (%) | 52,5 ± 14,8 | 49,8 ± 15,4 | 56,9 ± 12,8 | < 0,01 |
| FEVI ≥ 50% (%) | 64,3 | 56,2 | 77,4 | < 0,01 |
| Etiología principal de la IC (%) | ||||
| Hipertensión arterial | 45,0 | 39,5 | 54,4 | 0,001 |
| Cardiopatía isquémica | 29,5 | 36,9 | 17,4 | < 0,001 |
| Otras | 25,5 | 23,6 | 28,2 | 0,7 |
| Tratamiento (%) | ||||
| Diuréticos | 90,5 | 93,8 | 85,1 | < 0,01 |
| IECA o ARA-II | 82,7 | 86,2 | 76,9 | < 0,01 |
| Espironolactona | 28,3 | 30,6 | 24,6 | 0,16 |
| Digoxina | 26,6 | 24,4 | 30,3 | 0,15 |
| Estatinas | 43,1 | 50,9 | 30,3 | < 0,01 |
| Dicumarínicos | 52,0 | 50,3 | 54,9 | 0,32 |
| AAS | 35,9 | 41,6 | 26,7 | < 0,01 |
AAS: ácido acetilsalicílico; ARA-II: antagonista del receptor de la angiotensina II; BB: bloqueadores beta; EPOC: enfermedad pulmonar obstructiva crónica; FEVI: fracción de eyección del ventrículo izquierdo; HVI: hipertrofia ventricular izquierda; IAM: infarto agudo de miocardio; IC: insuficiencia cardiaca; IECA: inhibidor de la enzima de conversión de la angiotensina; IMC: índice de masa corporal; MDRD: Modification of Diet in Renal Disease; NYHA: New York Heart Association; PAD: presión arterial diastólica; PAS: presión arterial sistólica.
Salvo otra indicación, las cifras expresan n (%) o media ± desviación estándar.
La prescripción de BB en el momento del alta fue del 62,1%. En cuanto a las comorbilidades de los pacientes, se observó mayor uso de BB en aquellos con infarto agudo de miocardio, mientras que la prescripción fue menor entre los que padecían enfermedad pulmonar obstructiva crónica. Los pacientes que recibieron BB presentaban mejor clase funcional, así como presión arterial diastólica y frecuencia cardiaca más elevadas. En cuanto al tratamiento concomitante, se observó mayor prescripción de diuréticos, inhibidores de la enzima de conversión de la angiotensina o antagonistas del receptor de la angiotensina II, ácido acetilsalicílico y estatinas en los tratados con BB que entre los no tratados.
Por otra parte, aunque la FEVI fue significativamente menor en el grupo con BB, la mayor parte de estos pacientes (56%) tenían IC con fracción de eyección preservada. Solo el 15,7% de nuestros pacientes tenían FEVI menor del 35%.
Prescripción de bloqueadores beta y tasa de eventos durante el seguimientoLas tasas de prescripción de BB a los 3 meses (65,6%) y al año (67,9%) fueron ligeramente superiores al momento del alta (62,1%), aunque las diferencias no fueron significativas (p > 0,05).
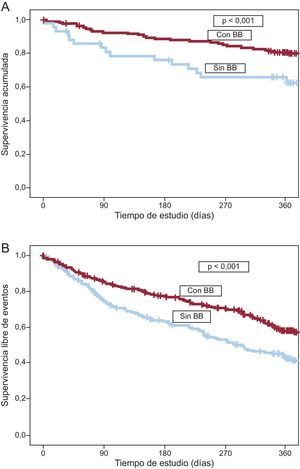
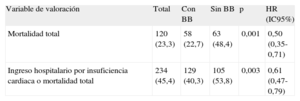
Respecto a las tasas de muerte, se recogieron 120 casos de fallecimientos durante el año de seguimiento (figura 1), que en su mayoría (58,5%) fueron por IC. El resto se debió a otras causas cardiovasculares (19%) y no cardiovasculares (22,5%). Como se observa en la tabla 2 y la figura 2, tanto la mortalidad total (figura 2A) como la variable combinada de mortalidad total y reingresos por IC (figura 2B) fueron significativamente menores en los pacientes tratados con BB que en los no tratados (p < 0,001 y p < 0,003 respectivamente). Se realizó un análisis comparativo entre la prescripción de BB al alta y el año de la inclusión de los pacientes, y no hubo diferencias significativas en los porcentajes de prescripción de BB entre los años 2008, 2009, 2010 y 2011 (el 59,9, el 64,3, el 62,2 y el 60,0%; p > 0,05).
Asociación entre el tratamiento con bloqueadores beta y mortalidad y reingreso por insuficiencia cardiaca a 1 año
| Variable de valoración | Total | Con BB | Sin BB | p | HR (IC95%) |
| Mortalidad total | 120 (23,3) | 58 (22,7) | 63 (48,4) | 0,001 | 0,50 (0,35-0,71) |
| Ingreso hospitalario por insuficiencia cardiaca o mortalidad total | 234 (45,4) | 129 (40,3) | 105 (53,8) | 0,003 | 0,61 (0,47-0,79) |
BB: bloqueadores beta; HR: hazard ratio; IC95%: intervalo de confianza del 95%.
Las cifras expresan n (%).
A: curva de Kaplan-Meier para mortalidad por todas las causas entre los pacientes con y sin tratamiento con bloqueadores beta. B: curva de Kaplan-Meier para mortalidad por todas las causas o reingreso de los pacientes con y sin tratamiento con bloqueadores beta. BB: bloqueadores beta.
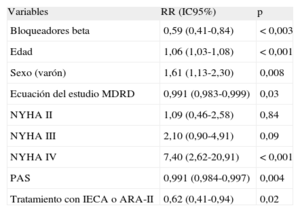
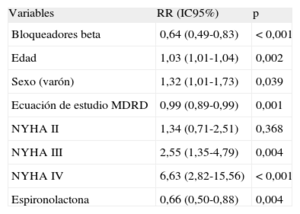
Los resultados del análisis multivariable mostraron asociación significativa entre la administración de BB y la reducción de la mortalidad total (riesgo relativo = 0,59; intervalo de confianza del 95%, 0,41-0,84) y de la variable combinada de mortalidad y reingreso hospitalario (riesgo relativo = 0,64; intervalo de confianza del 95%, 0,49-0,83) (tablas 3 y 4). Además de los BB, la presión arterial sistólica, el filtrado glomerular y el uso de inhibidores de la enzima de conversión de la angiotensina o antagonistas del receptor de la angiotensina II se relacionaron directamente con una reducción de la mortalidad, mientras que el filtrado glomerular y el uso de espironolactona se asociaron con una reducción del evento combinado.
Análisis multivariable. Modelo de riesgos proporcionales: mortalidad a 1 año
| Variables | RR (IC95%) | p |
| Bloqueadores beta | 0,59 (0,41-0,84) | < 0,003 |
| Edad | 1,06 (1,03-1,08) | < 0,001 |
| Sexo (varón) | 1,61 (1,13-2,30) | 0,008 |
| Ecuación del estudio MDRD | 0,991 (0,983-0,999) | 0,03 |
| NYHA II | 1,09 (0,46-2,58) | 0,84 |
| NYHA III | 2,10 (0,90-4,91) | 0,09 |
| NYHA IV | 7,40 (2,62-20,91) | < 0,001 |
| PAS | 0,991 (0,984-0,997) | 0,004 |
| Tratamiento con IECA o ARA-II | 0,62 (0,41-0,94) | 0,02 |
ARA-II: antagonista del receptor de la angiotensina II; IC95%: intervalo de confianza del 95%; IECA: inhibidor de la enzima de conversión de la angiotensina; MDRD: Modification of Diet in Renal Disease; NYHA: New York Heart Association; PAS: presión arterial sistólica; RR: riesgo relativo.
Variables incluidas en el análisis: bloqueadores beta, edad (años), sexo (varón), ecuación del estudio Modification of Diet in Renal Disease, clase funcional de la New York Heart Association, presión arterial sistólica, tratamiento con inhibidores de la enzima de conversión de la angiotensina o antagonistas del receptor de la angiotensina II, hemoglobina, diabetes mellitus, infarto agudo de miocardio, arteriopatía periférica, ictus, fibrilación auricular, enfermedad pulmonar obstructiva crónica, espironolactona, diuréticos de asa, digoxina y fracción de eyección del ventrículo izquierdo.
Análisis multivariable. Modelo de riesgos proporcionales: mortalidad o reingresos por insuficiencia cardiaca a 1 año
| Variables | RR (IC95%) | p |
| Bloqueadores beta | 0,64 (0,49-0,83) | < 0,001 |
| Edad | 1,03 (1,01-1,04) | 0,002 |
| Sexo (varón) | 1,32 (1,01-1,73) | 0,039 |
| Ecuación de estudio MDRD | 0,99 (0,89-0,99) | 0,001 |
| NYHA II | 1,34 (0,71-2,51) | 0,368 |
| NYHA III | 2,55 (1,35-4,79) | 0,004 |
| NYHA IV | 6,63 (2,82-15,56) | < 0,001 |
| Espironolactona | 0,66 (0,50-0,88) | 0,004 |
IC95%: intervalo de confianza del 95%; MDRD: Modification of Diet in Renal Disease; NYHA: New York Heart Association; RR: riesgo relativo.
Variables incluidas en el análisis: bloqueadores beta, edad (años), sexo (varón), ecuación del estudio Modification of Diet in Renal Disease, clase funcional de la New York Heart Association, presión arterial sistólica, tratamiento con inhibidores de la enzima de conversión de la angiotensina o antagonistas del receptor de la angiotensina II, hemoglobina, diabetes mellitus, infarto agudo de miocardio, arteriopatía periférica, ictus, fibrilación auricular, enfermedad pulmonar obstructiva crónica, espironolactona, diuréticos de asa, digoxina y fracción de eyección del ventrículo izquierdo.
Por el contrario, la edad, el sexo masculino y la clase funcional fueron predictores de ambos eventos clínicos (tablas 3 y 4). Debe mencionarse que no hubo asociación con otras variables como FEVI, diabetes mellitus, infarto agudo de miocardio o ictus.
DISCUSIÓNLos resultados de nuestro estudio muestran que el 62% de los pacientes ingresados por IC en servicios de medicina interna, mayoritariamente ancianos, reciben tratamiento con BB al alta, independientemente de que la FEVI haya disminuido o no. Debe resaltarse que este porcentaje de prescripción se mantuvo a los 3 y 12 meses de seguimiento, lo cual indica buena tolerabilidad de los BB para la población anciana con IC. A pesar de que los BB constituyen una medida terapéutica básica de la IC, la utilización de estos fármacos en la población de edad avanzada es muy baja, con porcentajes de prescripción claramente inferiores al 50% en la mayoría de los estudios observacionales18–20. Esta baja prescripción de BB se argumenta por diferentes razones, como la escasa inclusión de pacientes ancianos en la mayoría de los ensayos clínicos, la ausencia de evidencias consistentes para el tratamiento de la IC con fracción de eyección preservada, que es el tipo predominante en este grupo de edad, y la comorbilidad y la polifarmacia frecuentes, con el supuesto riesgo de aparición de efectos adversos y disminución de la tolerancia21,22. Sin embargo, trabajos recientes de práctica clínica muestran un incremento de la utilización de BB en ancianos con IC, con cifras similares a las del registro RICA23. Además, tanto en ensayos clínicos como en estudios observacionales prospectivos, se ha confirmado una excelente tolerancia a los BB en ancianos24,25. En concreto, en el estudio BETANIC, llevado a cabo por el grupo de IC de la SEMI (media de edad, 79 años), comprobamos que el 80% de los pacientes tratados con BB mantenían el tratamiento después de 6 meses de seguimiento26. Asimismo, en el estudio CARACTER-BETA se constató una tasa de uso de BB en pacientes ingresados o ambulatorios atendidos de servicios de medicina interna del 64%27. Estas cifras demuestran un incremento muy notable en la prescripción de BB respecto a la de 20026 (10%). Se debe mencionar también que el uso de BB en pacientes ancianos está justificado no solo por la IC en sí, sino también por la elevada prevalencia de fibrilación auricular (en nuestra cohorte, más del 51%). Por otra parte, aunque no es el objetivo principal de nuestro estudio, observamos una disminución significativa de eventos clínicos (mortalidad total y mortalidad total más reingresos hospitalarios por IC) en los tratados con BB al alta hospitalaria tras 1 año de seguimiento. Debe destacarse que el beneficio de los BB en cuanto a mortalidad fue independiente de otros factores como FEVI, infarto agudo de miocardio, ictus o diabetes mellitus. Este dato es especialmente relevante en los casos con IC y fracción de eyección preservada, en los que apenas existen evidencias sobre la utilidad del empleo de BB7,8,11.
Nuestra muestra es representativa de los pacientes atendidos en medicina interna, como lo demuestra su edad avanzada y las múltiples comorbilidades, de forma similar a las características de la población atendida por internistas del estudio CARACTER-BETA. Por lo tanto, estos resultados no son extrapolables a los pacientes seguidos en servicios de cardiología, que habitualmente son de menor edad y padecen menos comorbilidades27.
Fortalezas y limitacionesPosiblemente, la principal fortaleza del registro RICA sea su representatividad de la población anciana con IC, que es la atendida preferentemente en los servicios de medicina interna: edad avanzada, comorbilidad marcada y predominio de mujeres con IC y fracción de eyección preservada28. Sin embargo, nuestro estudio tiene algunas limitaciones. Al no realizarse un análisis secuencial de los datos de cada uno de los pacientes en las diferentes fases del seguimiento, desconocemos con exactitud el número de pacientes a los que se modificó el tratamiento con BB (suspensión o inicio después del alta). Tampoco es objeto del estudio conocer las razones de la falta de prescripción o la suspensión ni la dosis de BB alcanzada. No obstante, las diferencias clínicas entre los tratados con BB y los no tratados son las esperadas (mayor frecuencia de infarto agudo de miocardio, clase funcional III-IV y menor frecuencia de enfermedad pulmonar obstructiva crónica y FEVI inferior en los tratados). De cualquier manera, los resultados demuestran un uso claramente más frecuente que en evaluaciones observacionales previas. En cuanto a las pérdidas de información en el seguimiento, fueron pocas (21 casos), sin diferencias entre los que tomaban y los que no tomaban BB, por lo que no creemos que esta circunstancia modificase los datos de manera relevante. Por último, los resultados sobre la influencia de los BB en el pronóstico deberían confirmarse mediante un ensayo clínico aleatorizado y controlado.
CONCLUSIONESLos datos del registro RICA muestran una utilización de BB en pacientes ancianos con IC mayor que en estudios previos, independientemente de la FEVI, e indican que su uso se asocia a beneficio en eventos clínicos. Por lo tanto, no existen razones para la excesiva aprensión al uso de estos fármacos en ancianos. Es necesario promover la aplicación de programas que aumenten aún más la implementación de este tratamiento en la práctica clínica, a las dosis recomendadas, especialmente en la población de edad avanzada.
CONFLICTO DE INTERESESNinguno.
Estamos muy agradecidos a todos los investigadores que forman parte del registro RICA. Nuestro agradecimiento al centro coordinador del registro RICA, S&H Medical Science Service, por su labor de monitorización, apoyo logístico y administrativo.
L. Anarte, O. Aramburu, J.C. Arévalo, J.L. Arias, A. Armengou, F. Bas-Sanchis, P. Bettencourt, F.J. Carrasco, M. Carrera, J. Casado, L.M. Ceresuela, J.M. Cerqueiro, D. Chivite, A. Conde, M.F. Dávila, J. Díez-Manglano, F. Epelde, F. Formiga, J. Franco, A. González-Franco, J. Grau-Amorós, R. Oropesa, C. Pérez-Bocanegra, J.I. Pérez-Calvo, M.A. Quesada, P. Llacer, L. Manzano, M. Montero, A. Muela, I. Murado, J. Recio, N. Ribas, B. Roca, F. Ruiz-Laiglesia, M.P. Salamanca, J.C. Trullàs, M. Sánchez-Marteles, C. Sánchez, J.L. Santiago, J.A. Satué, A. Serrado y A. Urrutia.