Full English text available from: www.revespcardiol.org/en
La respuesta correcta es la 3, se trata de una taquicardia ventricular y hay que sospechar una enfermedad del ventrículo derecho.
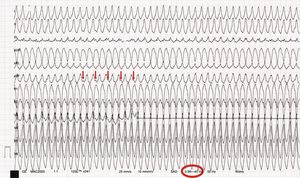
La observación atenta del ECG permite identificar ondas P positivas, disociadas de la taquicardia, en II y aVF, lo que indica un origen ventricular (figura 1, flechas), por lo que se descartan las opciones 2 y 4.
La movilización de marcadores y alteraciones del segmento ST (especialmente en precordiales derechas y con filtrados de ECG no recomendados [0,01 – 40/50Hz]) tras la cardioversión de una taquicardia ventricular pueden conducir al falso diagnóstico de evento coronario agudo. Obsérvese el subóptimo filtrado en el ECG realizado durante la taquicardia y tras la cardioversión (figura 1, círculo). Por lo tanto, no hay datos objetivos que respalden la respuesta 1.
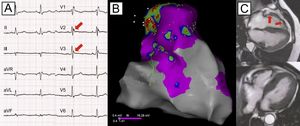
Cuando el eje QRS está comprendido entre 0 y 60° y es similar en las 12 derivaciones durante una taquicardia ventricular y ritmo sinusal, debe sospecharse un origen arrítmico comprendido entre la región hisiana y el tracto de salida del ventrículo derecho bajo, zona de afección histopatológica habitual de la displasia del ventrículo derecho1. La relación con el esfuerzo del síncope previo y de la arritmia documentada, el origen de esta y la aparición de ondas épsilon en ECG evolutivos (figura 2A, flechas) llevaron al diagnóstico de miocardiopatía del ventrículo derecho, confirmado por datos del mapeo electroanatómico (figura 2B) y de la resonancia cardiaca (figura 2C)2.