Valorar la posible relación de la presión arterial central con la masa ventricular izquierda.
MétodosEstudio observacional transversal en 392 pacientes con hipertensión arterial sin tratamiento farmacológico previo. Se valoraron las presiones clínicas, ambulatorias de 24 h y centrales (medidas por tonometría de aplanamiento) y se calculó el índice de masa del ventrículo izquierdo por ecocardiografía.
ResultadosTodos los valores de presión de 24 h tienen mejor relación en el análisis de regresión múltiple con el índice de masa del ventrículo izquierdo que los respectivos de presión clínica y central tras corregir por edad, sexo y síndrome metabólico. La correlación fue siempre mayor con las cifras de presión sistólicas que con las diastólicas en las tres determinaciones. La correlación del índice de masa del ventrículo izquierdo con la presión sistólica de 24 h fue superior a la que presentaba con las presiones sistólicas clínica (p < 0,002) y central (p < 0,002). La variación en las cifras de presión sistólica de 24 h son las que producen un incremento mayor en el índice de masa del ventrículo izquierdo (p < 0,001).
ConclusionesEl índice de masa del ventrículo izquierdo se correlaciona más con los valores de presión sistólica ambulatoria de 24 h que con las demás medidas de la presión arterial, incluidas todas las medidas de presión central. La medición de la presión arterial central no permite identificar mejor a los pacientes con hipertrofia del ventrículo izquierdo.
Palabras clave
El incremento de la presión arterial (PA) es uno de los principales factores del daño vascular inicial y de las complicaciones cardiovasculares1, 2 que suceden en la arteriosclerosis. Sin embargo, la valoración de qué parámetros de la PA medida en la clínica se relacionan mejor con el daño vascular y sus complicaciones clínicas es un debate persistente a lo largo de los años y ha implicado sucesivamente a la presión arterial sistólica (PAS), la presión arterial diastólica (PAD), la presión de pulso y las respectivas determinaciones obtenidas en 24 h (PA24h).
La PA medida en la aorta, o presión arterial central (PAC), es el principal factor de carga hemodinámica que afecta al músculo miocárdico, y es razonable pensar que guarda relación con las principales complicaciones clínicas cardiovasculares que acontecen en las grandes arterias del organismo, datos confirmados por diversos estudios3, 4. La aparición de métodos incruentos que permiten la lectura indirecta de la PAC ha abierto un gran interés tanto en conocerla como en la utilidad que pueda tener medirla en el estudio de la hipertensión arterial.
En la evaluación inicial de los pacientes hipertensos, se aconseja la búsqueda sistemática de lesiones subclínicas del daño vascular en órganos diana, ya que permite estratificar mejor el riesgo cardiovascular de cada paciente1, 2. La hipertrofia del ventrículo izquierdo (HVI) medida por ecocardiografía es un parámetro de daño vascular que además indica un riesgo cardiovascular añadido5, 6, 7.
El objetivo del presente estudio es analizar la relación de diferentes métodos de medición y valoración de la PA (clínica, PA24h y PAC) con la existencia de HVI e intentar identificar la rentabilidad de cada uno de ellos para predecir el riesgo de sufrir HVI.
MétodosEstudioSe realizó un estudio observacional transversal en pacientes remitidos desde atención primaria a una unidad de hipertensión y riesgo vascular de un servicio de medicina interna hospitalario con el diagnóstico reciente de hipertensión arterial.
PacientesSe incluyó a todos los pacientes hipertensos atendidos consecutivamente desde el 1 de octubre de 2006 al 31 de mayo de 2011 que reunían los siguientes requisitos: a) edad > 18 años; b) no haber recibido tratamiento con fármacos antihipertensivos previamente, y c) tener unas cifras de PAS clínica ≥ 140mmHg o PAD clínica ≥ 90mmHg en tres mediciones sucesivas durante 1 mes de seguimiento o presentar durante el mismo periodo unos valores de PAS24h ≥ 130mmHg o PAD24h ≥ 80mmHg en la monitorización ambulatoria de la PA.
Los criterios de exclusión del estudio fueron: a) hipertensión secundaria de cualquier tipo; b) enfermedad neoplásica, insuficiencia hepática o renal (filtrado glomerular < 60ml/min/1,73 m2 o proteinuria clínica); c) insuficiencia cardiaca (clases III y IV de la New York Hearty Association [NYHA]); d) historia de cardiopatía isquémica o antecedentes de enfermedad cerebrovascular o arteriopatía periférica; e) diabetes diagnosticada, y f) antecedentes de arritmias crónicas tales como fibrilación auricular crónica. También se excluyó a los pacientes con datos incompletos o con calidad insuficiente en el estudio ecocardiográfico, la monitorización ambulatoria de PA o la determinación de la PAC por tonometría.
Examen clínico y métodosAdemás del examen clínico habitual, en la visita inicial se determinaron peso (kg), talla (cm) y perímetro de la cintura (cm) y se calculó el índice de masa corporal de todos los pacientes.
La PA clínica se midió con un esfigmomanómetro de mercurio con el paciente sentado tras 5 min de reposo siguiendo las indicaciones de la British Hypertension Society8. La PAS y la PAD se identificaron por los ruidos I y V de Korotkoff y fueron la media de tres determinaciones obtenidas en un intervalo de 5 min. La PA se midió en los dos brazos y todas las mediciones se realizaron posteriomente en el brazo donde se midieron los valores más altos.
Monitorización ambulatoria de presión arterialPara determinar la PA24h se utilizó un monitor oscilométrico (Spacelabs 902207; Redmond, Washington, Estados Unidos) durante un día laborable. Antes de comenzar la monitorización, se comprobó que las mediciones de PA del monitor difirieran menos de 3 mmHg de las realizadas con un esfigmomanómetro de mercurio. Se realizaron lecturas cada 20 min entre las 6.00 y las 0.00 y cada 30 min entre las 0.00 y las 6.00. Se calcularon los valores medios horarios y de 24 h de todas las lecturas efectuadas. Las mediciones de PAS ≥ 260 o ≤ 70 mmHg y de PAD ≥ 150 o ≤ 40 mmHg se desecharon automáticamente.
Medición de presión arterial centralSe realizó después de que el paciente hubiera permanecido en la consulta 15 min en reposo en decúbito supino. Se utilizó el mismo brazo que el empleado en las determinaciones de PA clínica y siguiendo las recomendaciones del consenso de la European Society of Hypertension9. Las ondas de pulso se recogieron en la arteria radial, mediante la técnica de tonometría de aplanamiento, con un transductor de presión Millar STP 301 y 304 conectado a un dispositivo SphygmoCor Vx system (AtCor Medical; Sídney, Australia). Para calibrar el sistema antes de realizar la tonometría, se utilizaron las mediciones de PA clínica obtenidas con el esfigmomanómetro de mercurio. El sistema informático utilizado obtiene los valores de PAC utilizando un algoritmo previamente validado10. Se corrigió la frecuencia cardiaca a 75 lpm. Se desestimaron las mediciones con valores del índice de calidad de medición < 85%. La velocidad de la onda del pulso (m/s) se determinó, según la técnica descrita previamente11, con el mismo dispositivo con que se determinó la PAC. Los médicos que realizaron las mediciones habían sido validados previamente para esta técnica por el Quality Control Procedures for Vascular Ultrasounds Measurements of InGenious HyperCare network of Mechanomics of Hypertension-Related Diseases (http://www.hypercare.eu).
EcocardiogramaSe realizó un ecocardiograma en decúbito lateral en modo-M mediante un ecocardiógrafo bidimensional. Las mediciones se obtuvieron siguiendo las recomendaciones de la American Society of Echocardiography. La masa del ventrículo izquierdo se calculó según Devereaux et al12. El índice de masa del ventrículo izquierdo (IMVI) se obtuvo dividiendo la masa del ventrículo izquierdo (g) por la superficie corporal (m2). La lectura de la masa ventricular se realizo a ciegas, ya que el explorador que realizó las mediciones desconocía los datos clínicos de los pacientes. Los valores de corte para definir la presencia de HVI fueron de 125g/m2 para varones y 110g/m2 para mujeres, acordes con las guías de la Sociedad Europea de Hipertensión1.
Otras determinacionesSe realizó una determinación analítica a todos los pacientes para valorar los principales parámetros bioquímicos. El filtrado glomerular estimado se calculó mediante la fórmula abreviada de Modification of Diet in Renal Disease13. Se calculó las concentraciones urinarias de albúmina y creatinina en dos muestras de orina matinales. La excreción urinaria de albúmina se expresó como el cociente albúmina/creatinina. Los valores de corte para determinar la presencia de microalbuminuria fueron 22 mg/g (varones) y 31 mg/g (mujeres).
Se diagnosticó síndrome metabólico a los pacientes que cumplían los criterios del National Colesterol Education Program-Adult Treatmente Panel III14. El diagnóstico de diabetes se realizó según los criterios de la American Diabetes Association15.
Se recogieron, de forma informatizada y respetando la confidencialidad marcada por la ley, los datos epidemiológicos, clínicos y analíticos. El estudio se realizó de acuerdo con las normas de buena práctica clínica y el comité de investigación del hospital lo aprobó y lo controló. Todos los pacientes dieron el consentimiento al inicio del estudio.
Análisis estadísticoLas variables continuas se expresan como media ± desviación estándar si siguen una distribución normal, y como mediana [intervalo intercuartílico] en caso contrario. Las variables categóricas se expresan como porcentajes. La normalidad de las variables se comprobó mediante la prueba de Kolmogorov-Smirnov. Para la comparación intergrupal se utilizó la prueba de la t de Student en las variables de distribución normal y la de la U de Mann-Whitney en las demás. Para la comparación de proporciones, se utilizó la prueba de la X2. Para analizar el grado de correlación lineal entre variables continuas, se utilizó el coeficiente de correlación de Pearson. Se transformaron logarítmicamente los valores del IMVI. Para comparar los distintos coeficientes de correlación entre los diferentes valores de PA y el IMVI, se utilizó el índice Z16. En las comparaciones múltiples se aplicó la corrección de Bonferroni en el nivel de significación. Se han utilizado modelos de regresión lineal múltiple para predecir la variación del IMVI según las diferentes cifras de PA. Los modelos de regresión logística se han utilizado para estimar el riesgo de sufrir HVI. Todo el análisis estadístico para este estudio se ha realizado utilizando el paquete SPSS para Windows. Se ha asumido significación estadística si p < 0,05.
ResultadosCaracterísticas de los pacientesDe un total de 1.622 pacientes atendidos en la unidad de hipertensión y riesgo vascular durante el periodo de estudio, se valoró inicialmente a 472 que cumplían los criterios de inclusión. De estos, se descartó a 24 por sospecha de hipertensión arterial secundaria o alteración de la función renal, 15 por diabetes mellitus y 1 por historia de cardiopatía isquémica. Se descartó a 40 pacientes por mediciones subóptimas, incompletas o no realizadas de la ecocardiografía, la monitorización ambulatoria o la tonometría arterial para el cálculo de PAC (las características clínicas generales de este grupo eran similares las del grupo final estudiado; no se muestran los datos).
Se incluyó finalmente en el estudio a un total de 392 pacientes (178 mujeres), con una media de edad de 49 ± 12 años, cuyas características principales se muestran en la Tabla 1. La PAS clínica fue de 147 ± 17 mmHg y la PAD clínica, 88 ± 11 mmHg; en la monitorización ambulatoria la PAS24h fue de 135 ± 12 mmHg y la PAD24h, 85 ± 9 mmHg; el valor de PAC sistólica fue 137 ± 18 mmHg y el de PAC diastólica, 88 ± 10 mmHg; 120 pacientes (31%) presentaron criterios ecocardiográficos de HVI, 49 mujeres (el 27% del total de mujeres) y 71 varones (el 33% de los varones).
Tabla 1. Características generales de la muestra (n = 392)
| Edad (años) | 49 ± 12 |
| Mujeres | 178 (45) |
| IMC | 29 ± 5 |
| Perímetro de cintura (cm) | 97 ± 46 |
| Fumadores | 109 (28) |
| Síndrome metabólico | 132 (34) |
| PAS (mmHg) | 147 ± 17 |
| PAD (mmHg) | 88 ± 11 |
| PP (mmHg) | 59 ± 15 |
| PAS24 h (mmHg) | 135 ± 12 |
| PAD24 h (mmHg) | 85 ± 9 |
| PP24 h (mmHg) | 50 ± 10 |
| PACS (mmHg) | 137 ± 18 |
| PACD (mmHg) | 88 ± 10 |
| PPC (mmHg) | 48 ± 15 |
| Glucemia (mg/dl) | 96 [90-104] |
| Urato (mg/dl) | 5,2 [4-6] |
| Filtrado glomerular (ml/min/1,73 m 2 ) | 93,5 [82-108] |
| Colesterol total (mg/dl) | 203 ± 38 |
| cHDL (mg/dl) | 53 [43-64] |
| cLDL (mg/dl) | 123 ± 35 |
| Triglicéridos (mg/dl) | 109 [78-151] |
| Microalbuminuria | 46 (12) |
| Rigidez arterial (VOP > 12 m/s) | 33 (8,4) |
| HVI | 120 (31) |
| Mujeres con IMVI ≥ 110 g/m2 | 49 (27) |
| Varones con IMVI ≥ 125 g/m2 | 71 (33) |
cHDL: colesterol unido a lipoproteínas de alta densidad; cLDL: colesterol unido a lipoproteínas de baja densidad; HVI: hipertrofia del ventrículo izquierdo; IMC: índice de masa corporal; IMVI: índice de masa del ventrículo izquierdo; PACD: presión arterial central diastólica; PACS: presión arterial central sistólica; PAD: presión arterial diastólica; PAS: presión arterial sistólica; PP: presión de pulso (PAS – PAD); PPC: presión de pulso central; VOP: velocidad de onda de pulso.
Los datos expresan n (%), media ± desviación estándar o mediana [intervalo intrercuartílico].
Se realizó una comparación de los pacientes distribuyéndolos en grupos según tuvieran o no HVI ecocardiográfica (Tabla 2). Los pacientes con HVI tenían más edad (p = 0,005) y con más frecuencia síndrome metabólico (p = 0,015), así como valores más elevados de glucemia (p = 0,004). Se observaron unas cifras de PA mayores en el grupo de pacientes con HVI, tanto en los valores clínicos de PAS —5 mmHg (intervalo de confianza del 95% [IC95%], 1-9; p = 0,007)— y PAD —2 mmHg (IC95%, 0,03-5; p = 0,047)— como en los datos de la PAS24h —7 mmHg (IC95%, 5-10; p < 0,001)— y PAD24h —4 mmHg (IC95%, 2-6; p < 0,001)—, pero sólo en los valores de PAC sistólica —7 mmHg (IC95%, 4-12; p < 0,001)—, sin alcanzar significación en la PAC diastólica. Se observaron diferencias en la prevalencia de rigidez arterial que se aproximaban a la significación estadística; así, al comparar las velocidades de onda de pulso medias, se observó una diferencia de 0,64 m/s (IC95%, 0,2-1,1; p = 0,004) a favor del grupo con HVI (9,1 m/s en el grupo con HVI frente a 8,5 m/s).
Tabla 2. Características de los pacientes según la presencia de hipertrofia del ventrículo izquierdo
| Características | HVI (n = 120) | Sin HVI (n = 272) | Diferencia de medias (IC95%) | p |
| Edad (años) | 52 ± 12 | 48 ± 13 | 4 (1-7) | 0,005 a |
| Mujeres | 49 (41) | 129 (48) | 0,2 b | |
| IMC | 30 ± 5 | 29 ± 5 | 1 (0,1-2) | 0,049 a |
| Perímetro de cintura (cm) | 97 ± 14 | 97 ± 55 | 0,1 (–10 a 10) | 0,09 a |
| Fumadores | 35 (29) | 74 (27) | 0,7 b | |
| Síndrome metabólico | 51 (42) | 81 (30) | 0,015 b | |
| PAS (mmHg) | 151 ± 18 | 145 ± 16 | 5 (1-9) | 0,007 a |
| PAD (mmHg) | 90 ± 12 | 87 ± 10 | 2 (0,1-5) | 0,047 a |
| PP (mmHg) | 61 ± 16 | 58 ± 15 | 3 (–0,4 a 6) | 0,08 a |
| PAS24 h (mmHg) | 140 ± 14 | 132 ± 10 | 7 (5-10) | 0,001 a |
| PAD24 h (mmHg) | 88 ± 11 | 84 ± 8 | 4 (2-6) | 0,001 a |
| PP24 h (mmHg) | 52 ± 11 | 49 ± 9 | 4 (1-6) | 0,002 a |
| PACS (mmHg) | 142 ± 19 | 134 ± 17 | 7 (4-12) | 0,001 a |
| PACD (mmHg) | 90 ± 12 | 88 ± 9 | 2 (–0,2 a 5) | 0,07 a |
| PPC (mmHg) | 52 ± 14 | 47 ± 14 | 5 (2-8) | 0,001 a |
| Glucemia (mg/dl) | 99 [92-106] | 95 [89-102] | 0,004 c | |
| Urato (mg/dl) | 5,3 [4,2-6,2] | 5,1 [4,2-6,3] | 0,6 c | |
| Filtrado glomerular (ml/min/1,73 m2) | 94 [82-110] | 94 [83-108] | 0,7 c | |
| Colesterol total (mg/dl) | 201 ± 37 | 204 ± 39 | –3 (–11 a 5) | 0,5 a |
| cHDL (mg/dl) | 50 [43-64] | 54 [43-64] | 0,5 c | |
| cLDL (mg/dl) | 123 ± 33 | 123 ± 35 | 0,55 (–7 a 8) | 0,88 a |
| Triglicéridos (mg/dl) | 106 [73-158] | 110 [80-149] | 0,5 c | |
| Microalbuminuria | 18 (16) | 28 (10) | 0,16 b | |
| Rigidez arterial (VOP > 12 m/s) | 15 (12) | 18 (7) | 0,058 b | |
| IMVI (g/m2) | 137 ± 20 | 98 ± 16 | 40 (36-44) | 0,001 a |
cHDL: colesterol unido a lipoproteínas de alta densidad; cLDL: colesterol unido a lipoproteínas de baja densidad; HVI: hipertrofia del ventrículo izquierdo; IC95%: intervalo de confianza del 95%; IMC: índice de masa corporal; IMVI: índice de masa del ventrículo izquierdo; PACD: presión arterial central diastólica; PACS: presión arterial central sistólica; PAD: presión arterial diastólica; PAS: presión arterial sistólica; PP: presión de pulso (PAS – PAD); PPC: presión de pulso central; VOP: velocidad de onda de pulso.
Los datos expresan n (%), media ± desviación estándar o mediana [intervalo intrercuartílico].
a Prueba de la t de Student.
b Prueba de la χ2.
c Prueba de la U de Mann-Whitney.
El análisis de correlación univariable (Tabla 3) entre las variables seleccionadas y el logaritmo del IMVI, en todos los pacientes, mostró una asociación directa y estadísticamente significativa con la edad, el índice de masa corporal, la glucemia, el urato (inversa con los valores de colesterol unido a lipoproteínas de alta densidad), la velocidad de onda del pulso y con los valores de PAS y presión de pulso clínica, PAS24h y PAD24h, y presión de pulso de 24 h, y con la PAC sistólica y la presión de pulso. Al comparar los valores de las correlaciones de las diferentes presiones con el IMVI, entre sí dos a dos, los valores de la PAS24h fueron superiores a todos los demás (Tabla 4).
Tabla 3. Correlación univariable entre el logaritmo del índice de masa del ventrículo izquierdo y variables clínicas determinadas
| Variable | r* | p |
| Edad | 0,18 | 0,001 |
| IMC | 0,14 | 0,005 |
| Glucemia | 0,23 | 0,001 |
| Urato | 0,36 | 0,001 |
| cHDL | –0,25 | 0,001 |
| VOP | 0,13 | 0,008 |
| PAS | 0,21 | 0,001 |
| PAD | 0,09 | 0,070 |
| PP | 0,17 | 0,001 |
| PAS 24 h | 0,36 | 0,001 |
| PAD 24 h | 0,27 | 0,001 |
| PP 24 h | 0,20 | 0,001 |
| PACS | 0,19 | 0,001 |
| PACD | 0,07 | 0,100 |
| PPC | 0,18 | 0,001 |
cHDL: colesterol unido a lipoproteínas de alta densidad; IMC: índice de masa corporal; PACD: presión arterial central diastólica; PACS: presión arterial central sistólica; PAD: presión arterial diastólica; PAS: presión arterial sistólica; PP: presión de pulso (PAS – PAD); PPC: presión de pulso central; VOP: velocidad de onda de pulso.
* Coeficiente de Pearson.
Tabla 4. Comparación de coeficientes de correlación de cifras de presión arterial con el logaritmo del índice de masa del ventrículo izquierdo a
| Comparación de rb | p de Z |
| PAS24 h frente a PAS | 0,002 |
| PAS24 h frente a PACS | 0,002 |
| PAS frente a PACS | ns |
| PP24 h frente a PP | ns |
| PP24 h frente a PPC | ns |
| PP frente a PPC | ns |
| PAS frente a PP | ns |
| PAS24 h frente a PP24 h | ns |
| PACS frente a PPC | ns |
ns: no alcanza significación estadística; PACS: presión arterial central sistólica; PAS: presión arterial sistólica; PP: presión de pulso; PPC: presión de pulso central.
a Comparación de correlaciones mediante estadístico Z de Steiger.
b Coeficiente de Pearson.
En todos los modelos de regresión lineal múltiple realizados (Tabla 5) para predecir el IMVI en función de los diversos valores de PA, tras corregir por edad, sexo, síndrome metabólico y rigidez arterial, se observó una relación estadísticamente significativa. La presencia de rigidez arterial no mostró una relación estadísticamente significativa en los modelos de regresión lineal para predecir el IMVI.
Tabla 5. Modelos de regresión lineal (variable dependiente: logaritmo del índice de masa del ventrículo izquierdo) con las diferentes mediciones de presión arterial (en todos se incluyen edad, sexo, síndrome metabólico y rigidez arterial)
| Modelos | R2 | B | IC95% | p |
| PAS | 0,25 | 0,001 | 0-0,001 | 0,001 |
| PAD | 0,25 | 0,001 | 0-0,002 | 0,020 |
| PP | 0,23 | 0,001 | 0-0,001 | 0,054 |
| PAS24 h | 0,29 | 0,002 | 0,001-0,003 | 0,001 |
| PAD24 h | 0,28 | 0,002 | 0,001-0,003 | 0,001 |
| PP24 h | 0,24 | 0,001 | 0-0,002 | 0,014 |
| PACS | 0,26 | 0,001 | 0-0,001 | 0,001 |
| PACD | 0,24 | 0,001 | 0-0,002 | 0,040 |
| PPC | 0,24 | 0,001 | 0-0,002 | 0,004 |
B: coeficiente b no estandarizado; IC95%: intervalo de confianza del 95%; PACD: presión arterial central diastólica; PACS: presión arterial central sistólica; PAD: presión arterial diastólica; PAS: presión arterial sistólica; PP: presión de pulso (PAS – PAD); PPC: presión de pulso central; R2: coeficiente de determinación.
Todos los valores de PA24h (PAS, PAD y de pulso) tuvieron mejor correlación que los respectivos de PA clínica y PAC. La variación en las cifras de PAS24h fue lo que produjo mayor incremento en el IMVI; para los valores medios de PAS24h, a un incremento de 10 mmHg correspondía un incremento de 5,3 (IC95%, 3,5-7,1) g/m2 del IMVI (p < 0,001) (Tabla 6).
Tabla 6. Variación del índice de masa del ventrículo izquierdo en función de la presión arterial sistólica después de ajustar por edad, sexo, síndrome metabólico y rigidez arterial
| Factor de multiplicación del IMVI cada 10 mmHg de aumento de PAS (IC95%) | p | R2 para el modelo | |
| PAS | 1,02 (1,00-1,02) | 0,001 | 0,24 |
| PAS24 h | 1,05 (1,02-1,07) | 0,001 | 0,28 |
| PACS | 1,02 (1,00-1,02) | 0,001 | 0,24 |
IC95%: intervalo de confianza del 95%; IMVI: índice de masa del ventrículo izquierdo; PACS: presión arterial central sistólica; PAS: presión arterial sistólica; R2: coeficiente de determinación.
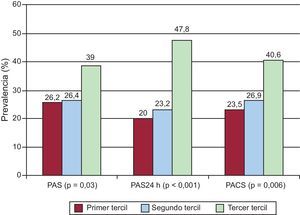
También se analizó la prevalencia de HVI en cada una de las medidas de PAS: clínica, PA24h y PAC divididas por terciles. Se observó un marcado aumento de la prevalencia de HVI en el tercil superior tanto en los valores de PAS clínica (p = 0,03) como en la de PAS24h (p = 0,001) y la PAC sistólica (p = 0,006) Figura. Se realizó un análisis de regresión logística para estimar el riesgo de sufrir HVI según los terciles de PAS comparados anteriormente. Así, se observó que los pacientes del tercil superior de las cifras de PAS24h y PAC sistólica tenían más probabilidad de sufrir HVI que los pacientes en el tercil inferior, mayor en el caso de las cifras de PAS24h, expresado como odds ratio multivariable (ORm) = 3,2 (IC95%, 1,8-5,7; p < 0,001), frente a ORm = 1,8 (IC95%, 1,1-3,2; p = 0,04) en el caso de PAC sistólica, sin alcanzar significación con las cifras de PAS clínica (Tabla 7).
Figura. Prevalencia de hipertrofia del ventrículo izquierdo por grupos según terciles de las cifras de presión arterial sistólica (clínica, ambulatoria de 24 h y central). Análisis entre grupos con test de la χ2. PACS: presión arterial central sistólica; PAS: presión arterial sistólica.
Tabla 7. Análisis de regresión logística múltiple. Variable dependiente: hipertrofia del ventrículo izquierdo (en todos se incluyen edad, sexo, síndrome metabólico y rigidez arterial)
| Grupos por terciles | HVI (%) | ORm | IC95% | p |
| PAS | ||||
| Primer tercil | 26,2 | 1 | ||
| Segundo tercil | 26,4 | 0,9 | 0,5-1,6 | 0,8 |
| Tercer tercil | 39 | 1,4 | 0,8-2,4 | 0,2 |
| PAS24 h | ||||
| Primer tercil | 20 | 1 | ||
| Segundo tercil | 23,2 | 1,08 | 0,6-1,9 | 0,9 |
| Tercer tercil | 47,8 | 3,2 | 1,8-5,7 | 0,001 |
| PACS | ||||
| Primer tercil | 23,5 | 1 | ||
| Segundo tercil | 26,9 | 1,1 | 0,6-1,9 | 0,9 |
| Tercer tercil | 40,6 | 1,8 | 1,1-3,2 | 0,04 |
HVI: hipertrofia del ventrículo izquierdo; IC95%: intervalo de confianza del 95%; ORm: odds ratio multivariable; PACS: presión arterial central sistólica; PAS: presión arterial sistólica.
También se analizó mediante regresión logística el riesgo de sufrir HVI con unos valores de PA determinados. Tras corregir por edad, sexo y síndrome metabólico, resultó: PAS24h ≥ 140 mmHg, ORm = 2,7 (IC95%, 1,6-4,2; p < 0,001); PAS clínica ≥ 150 mmHg, ORm = 1,3 (IC95%, 0,8-2,1; p = 0,2), y PAS clínica ≥ 140 mmHg, ORm = 1,5 (IC95%, 0,97-2,4; p = 0,07).
DiscusiónLos resultados del presente estudio indican que, en pacientes hipertensos sin tratamiento farmacológico antihipertensivo previo, los valores de la PAC no tienen mayor correlación con la masa ventricular izquierda medida por ecocardiografía que la PA clínica. Sin embargo, la PA24h obtenida en la monitorización sí que tuvo mayor correlación con el IMVI e identificó mejor a los pacientes con HVI que la PA clínica y la PAC. En los tres métodos empleados para valorar la PA (clínica, central y de 24 h), la PAS guardó más relación con el IMVI que la PAD y la presión de pulso.
La PA clínica no siempre refleja el valor real de la PAC, que desde el punto de vista fisiopatológico es probable que guarde más relación con el daño vascular causado por la hipertensión arterial (muchas de sus complicaciones ocurren en las arterias centrales, como las coronarias o carótidas). La PAD y la presión media permanecen prácticamente constantes desde el cayado aórtico a las arterias periféricas (componente tónico), pero la PAS y la presión de pulso (componente dinámico) aumentan y se amplifican con la distancia hacia las arterias periféricas. Esta amplificación está influida por múltiples factores (edad, sexo, talla, tratamiento antihipertensivo, etc.) que modifican el riesgo vascular. La aparición de técnicas sencillas para su medición en la clínica explican el creciente interés en el estudio de la PAC en la hipertensión arterial.
En diversos estudios previos han relacionado los valores de PAC con la HVI y el daño orgánico17, 18, 19. En el Strong-Heart Study17 se estudió a 2.585 participantes de una población heterogénea (el 32% hipertensos, el 60% de ellos con tratamiento farmacológico). La PAC sistólica (r = 0,396) se relacionó algo mejor que la PAS clínica (r = 0,374) con el IMVI, y en ambos casos la correlación de los valores de PAS fue superior al de las presiones de pulso periférica y central. En un estudio en Taiwán con 1.272 sujetos (el 34% hipertensos no tratados), también la PAC sistólica (r = 0,410) fue superior a la PAS clínica (r = 0,370) en su relación con el IMVI, y de nuevo las presiones sistólicas fueron superiores a las demás determinaciones de PA periférica y PAC18. Neisius et al, en una cohorte con 535 sujetos (el 62% hipertensos) de mediana edad, con un alto porcentaje (84%) en tratamiento antihipertensivo, observaron que la presión central de pulso está mejor relacionada que la periférica con los fenotipos cardiovasculares de daño orgánico analizados, también el IMVI. Sin embargo, al ajustar por cofactores relevantes, las presiones de pulso central y periférica mostraron valores predictivos similares20. En ninguno de estos estudios se midió simultáneamente la PA24h. Nuestra serie de hipertensos sin tratamiento previo y con menor evolución clínica es más homogénea, lo que probablemente explique estas diferencias.
El valor pronóstico de la PAC, comparado con la PA clínica, en la aparición de complicaciones cardiovasculares es un tema asimismo sujeto a considerable controversia. En los estudios longitudinales de seguimiento del Strong-Heart Study17, como en el estudio de Taiwán18, los valores de PAC fueron mejores indicadores de mortalidad cardiovascular que las medidas de PA clínica. No obstante, es necesario destacar que en otros estudios, entre los que destacan el Framingham Heart Study21 y el Segundo Estudio Nacional Australiano de Presión Arterial22, sucedió lo contrario y los valores de PAC no fueron predictores independientes de complicaciones cardiovasculares al compararlos con la PA clínica. Un estudio importante que resalta el potencial uso de la medición de la PAC ha sido el estudio CAFE, en el que se estudió a 2.073 pacientes tratados aleatorizadamente con amlodipino o atenolol (más otros antihipertensivos si era necesario). Tras un seguimiento de 4 años, los pacientes tenían similar PA clínica, pero los pacientes tratados con amlodipino presentaban valores de PAC inferiores que los tratados con atenolol, y eso se relacionó con menos complicaciones cardiovasculares al final del estudio, lo que ha planteado la utilidad de la PAC como objetivo terapéutico en el tratamiento antihipertensivo23.
Otra medida de PA periférica, la PA24h medida por monitorización ambulatoria, ha mostrado en estudios previos que se correlaciona mejor con el daño orgánico que la PA clínica24. Además, la PA24h es un predictor independiente de riesgo cardiovascular, y se ha demostrado superior a la medición de la PA clínica en la predicción de mortalidad cardiovascular en estudios de seguimiento25, 26, por lo que su uso es habitual en la práctica clínica.
No hemos encontrado en la literatura médica actual ningún estudio tan extenso y numeroso que compare las diferentes mediciones de la PA (clínica, PA24h y PAC) en su relación con la masa del ventrículo izquierdo y la presencia de HVI.
En el presente estudio, las cifras de PA24h fueron las que mostraron una asociación más potente con el IMVI, claramente superior a la PA clínica y la PAC. Dado que por ahora la realización de una monitorización ambulatoria en nuestro medio está mucho más extendida que la medición de la PAC, estos resultados son importantes y relevantes para el manejo clínico habitual de nuestros pacientes.
En nuestro estudio la prevalencia de HVI ha sido del 31% (el 27% en mujeres y el 33% en varones), valores que se encuentran en la franja habitual de diversas series estudiadas.
Así, al analizar el riesgo de sufrir HVI, en nuestro estudio se observó que los pacientes con mayores cifras de PAS (tercil superior en cualquiera de las medidas) tenían más riesgo de HVI.
Los pacientes con valores de PA24h ≥ 150 mmHg tenían un riesgo de HVI casi 3 veces mayor. Sin embargo, unos valores equivalentes de PAS clínica y PAC sistólica no predecían significativamente el riesgo de HVI, lo que tiene interés práctico en la valoración clínica.
LimitacionesEs necesario mencionar las limitaciones del presente estudio. Se trata de un estudio transversal, y la muestra de pacientes incluidos era muy seleccionada, con media de edad baja, hipertensión recién diagnosticada en pacientes no diabéticos y sin tratamiento farmacológico previo, por lo que sus resultados no pueden extrapolarse a toda la población hipertensa, especialmente a pacientes con hipertensión grave de larga evolución y mayor rigidez arterial, en los que la situación puede ser diferente.
ConclusionesEn resumen, en nuestra serie de pacientes con hipertensión con reciente diagnóstico, en la valoración clínica se ha podido relacionar los valores del IMVI con diferentes medidas de PA. Con todo ello, podemos concluir que, en la estratificación del riesgo cardiovascular de los pacientes hipertensos, la monitorización ambulatoria de la PA es el método más eficaz para predecir la presencia de HVI, y que la determinación de la PAC en esos pacientes no aporta beneficios sobre la PA clínica en dicha estratificación.
Conflicto De InteresesNinguno.
Recibido 20 Marzo 2012
Aceptado 11 Mayo 2012
Autor para correspondencia: Unidad de Hipertensión y Riesgo Vascular, Servicio de Medicina Interna, Hospital de Sagunto, Ramón y Cajal s/n, 46520 Sagunto, Valencia, España. pascual_jma@gva.es