Se presentan los resultados del Registro Español de Desfibrilador Automático Implantable de 2016, elaborado por la Sección de Electrofisiología y Arritmias de la Sociedad Española de Cardiología.
MétodosSe envió de forma prospectiva a la Sociedad Española de Cardiología la hoja de recogida de datos cumplimentada voluntariamente por cada equipo implantador.
ResultadosEl número de implantes comunicados fue 5.673 (el 85% del total de implantes estimado). La tasa de implantes fue 122 por millón de habitantes y la estimada, 143. Los primoimplantes fueron el 66,8%. Se obtuvieron datos de 177 hospitales (8 más que en 2015). La mayoría de los implantes (81,9%) se realizaron en varones. La media de edad fue 62,7 ± 13,4 años. La mayoría de los pacientes presentaban una disfunción ventricular grave o grave-moderada y clase funcional II de la New York Heart Association. La cardiopatía más frecuente fue la isquémica, seguida de la dilatada. Las indicaciones por prevención primaria han sido el 62%. Los implantes realizados por electrofisiólogos fueron el 81,2%.
ConclusionesEl Registro Español de Desfibrilador Automático Implantable de 2016 recoge información del 85% de los implantes realizados en España. El número de implantes ha crecido respecto a los datos de los últimos años. El porcentaje de indicación por prevención primaria ha aumentado con respecto al registro anterior.
Palabras clave
El desfibrilador automático implantable (DAI) se ha mostrado útil en la disminución de la mortalidad total en la prevención primaria y secundaria debido a la reducción de la muerte súbita cardiaca. Los resultados de los diversos estudios publicados han permitido sentar las principales indicaciones del implante de DAI que se han recogido en las sucesivas guías clínicas de atención al paciente con arritmias ventriculares o riesgo de muerte súbita cardiaca1-3. Sin embargo, el incremento de su utilización suscita interés sobre su eficacia fuera del contexto de los ensayos clínicos, la selección de los pacientes para implante en el mundo real, el acceso a esta terapia, su seguridad o su coste-efectividad4. En este sentido, dada la poca información en la literatura médica sobre estos aspectos y sobre la aplicación de las guías clínicas a poblaciones de pacientes no seleccionadas, los registros sanitarios pueden ser de gran utilidad.
En el presente registro se presentan los datos correspondientes a los implantes de dispositivos en España comunicados al Registro Español de Desfibrilador Automático Implantable en el año 2016. En él han colaborado la mayoría de los centros que implantan DAI en España. Como cada año, se repasan las indicaciones, las características clínicas de los pacientes, los datos de implante, los tipos de dispositivos, la programación y las complicaciones durante el procedimiento. Al igual que en los informes oficiales que recogieron la actividad de años previos1-15, han elaborado el presente informe miembros de la Sección de Electrofisiología y Arritmias de la Sociedad Española de Cardiología (SEC).
MÉTODOSLos datos del registro se obtuvieron empleando una hoja de recogida, disponible en la página web de la SEC16. Cada equipo implantador, con la colaboración del personal técnico de la compañía fabricante del DAI, cumplimentó directa y voluntariamente esa hoja durante o tras el implante.
Un técnico contratado al efecto introdujo la información en la base de datos del Registro Español de Desfibrilador Automático Implantable, con ayuda de un técnico en informática de la SEC y un miembro de la Sección de Electrofisiología y Arritmias. El técnico y el miembro de esta sección llevaron a cabo la depuración de datos. Los autores de este artículo se encargaron de realizar el análisis de los datos y son los responsables de esta publicación.
Los datos poblacionales para los distintos cálculos de tasas referidas a millón de habitantes, tanto nacionales como por comunidad autónoma y provincia, se obtuvieron de las estimaciones del Instituto Nacional de Estadística referidas al 1 de enero de 201617.
Para estimar la representatividad del registro, se calculó la proporción de implantes y recambios enviados respecto al número total de implantes y recambios realizados en España en 2016. Dicho número se basa en los datos que las compañías que ese año comercializaron DAI en España comunicaron a la European Confederation of Medical Suppliers Associations (Eucomed)18.
En caso de que en la hoja de recogida de datos concurrieran varias formas de presentación o arritmias clínicas en un mismo paciente, para el análisis se consideró la más grave.
Los porcentajes en cada una de las variables analizadas se calcularon teniendo en cuenta el número total de implantes con información disponible sobre la variable de análisis.
Análisis estadísticoLos resultados numéricos se expresan como media ± desviación estándar o mediana [intervalo intercuartílico], según la distribución de la variable. La comparación de variables cuantitativas continuas se realizó mediante el test de análisis de la varianza o de Kruskal-Wallis. Las variables cualitativas se compararon mediante el test de la χ2. Las relaciones entre el número de implantes y el de unidades implantadoras por millón de habitantes y entre el número total de implantes y el número de implantes por prevención primaria en cada centro se estudiaron mediante modelos de regresión lineal.
RESULTADOSEl grado de respuesta a los distintos campos recogidos en la hoja de datos osciló entre el 90% para el campo «nombre del hospital implantador» y el 41,8% para el campo «hospital de procedencia».
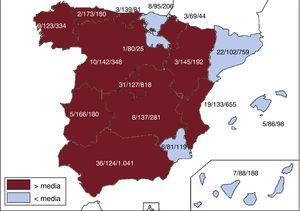
Centros implantadoresLos hospitales que realizaron implantes de DAI y comunicaron los datos al registro fueron 177 (169 en 2015). En la tabla 1 se recogen los datos de 177 hospitales; 124 hojas de implante no han sido incluidas por defectos en el registro del centro; 97 hospitales eran centros públicos. En la figura 1 se recoge el número total de centros implantadores, la tasa por millón de habitantes y el número total por comunidad autónoma según los datos remitidos al registro. Durante 2016 solo 18 centros implantaron ≥ 100 dispositivos; 87 centros, ≤ 10, y 37, solo 1.
Implantes por comunidad autónoma, provincia y hospital
| Andalucía | ||
| Almería | Hospital Torrecárdenas | 32 |
| Hospital Vithas Virgen del Mar | 1 | |
| Cádiz | Hospital de Jerez | 38 |
| Hospital Ntra. Señora de la Salud | 1 | |
| Hospital San Carlos | 8 | |
| Hospital Universitario de Puerto Real | 17 | |
| Hospital Universitario Puerta del Mar | 40 | |
| Hospital Sanlúcar de Barrameda | 1 | |
| Córdoba | Hospital de la Cruz Roja de Córdoba | 2 |
| Hospital Reina Sofía de Córdoba | 88 | |
| Granada | Hospital Clínico Universitario San Cecilio | 1 |
| Hospital Universitario Virgen de las Nieves | 129 | |
| Clínica Ntra. Sra. de la Salud | 1 | |
| Huelva | Hospital Costa de la Luz | 8 |
| Hospital General Juan Ramón Jiménez | 58 | |
| Jaén | Complejo Hospitalario de Jaén | 40 |
| Málaga | Clínica Rincón Sport-La Rosaleda | 1 |
| Hospiten Estepona | 1 | |
| Clínica El Ángel | 13 | |
| Clínica Parque San Antonio | 11 | |
| Clínica Santa Elena | 6 | |
| Hospital General | 1 | |
| Hospital Internacional Xanit | 27 | |
| Hospital Quirón de Málaga | 11 | |
| Hospital Quirón Salud Marbella | 4 | |
| Hospital Regional Universitario Carlos Haya | 2 | |
| Hospital Virgen de la Victoria | 244 | |
| Sevilla | Clínica de Fátima | 1 |
| Clínica Sagrado Corazón, S.A. | 3 | |
| Clínica Santa Isabel | 5 | |
| Hospital Infanta Luisa (Clínica Esperanza de Triana) | 4 | |
| Hospital Nisa Alfaraje | 2 | |
| Hospital Ntra. Sra. de Valme | 70 | |
| Hospital San Agustín | 1 | |
| Hospital Virgen del Rocío | 101 | |
| Hospital Virgen Macarena | 68 | |
| Aragón | ||
| Zaragoza | Hospital Clínico Universitario Lozano Blesa | 44 |
| Hospital Miguel Servet | 144 | |
| Hospital Quirón Zaragoza | 4 | |
| Principado de Asturias | Hospital Universitario Central de Asturias | 179 |
| Centro Médico de Asturias | 1 | |
| Islas Baleares | Clínica Juaneda | 3 |
| Clínica Quirón Palmaplanas | 8 | |
| Hospital Son Llàtzer | 13 | |
| Clínica Rotger Sanitaria Balear, S.A. | 1 | |
| Hospital Universitari Son Espases | 73 | |
| Canarias | ||
| Las Palmas | Clínica Santa Catalina | 1 |
| Hospital Dr. Negrín | 41 | |
| Hospital Insular de Gran Canaria | 42 | |
| Sta. Cruz de Tenerife | Hospital Quirón Salud | 1 |
| Hospital Ntra. Sra. de la Candelaria | 52 | |
| Hospital S. Juan de Dios de Tenerife | 1 | |
| Hospital Universitario de Canarias | 50 | |
| Cantabria | Hospital Universitario Marqués de Valdecilla | 81 |
| Castilla y León | ||
| Ávila | Hospital Ntra. Sra. de Sonsoles | 19 |
| Clínica Santa Teresa | 1 | |
| Burgos | Hospital Universitario de Burgos, S.A. (HUBU) | 68 |
| León | Clínica San Francisco | 1 |
| Hospital de León | 56 | |
| Hospital del Bierzo | 2 | |
| Salamanca | Complejo Hospitalario de Salamanca | 61 |
| Valladolid | Hospital Clínico Universitario de Valladolid | 104 |
| Hospital Recoletas Campo Grande | 4 | |
| Hospital del Río Hortega | 32 | |
| Castilla-La Mancha | ||
| Albacete | Hospital General de Albacete | 54 |
| Ciudad Real | Hospital General de Ciudad Real | 40 |
| Hospital Quirón Salud Ciudad Real | 3 | |
| Cuenca | Hospital Virgen de la Luz | 13 |
| Guadalajara | Hospital General y Universitario de Guadalajara | 25 |
| Toledo | Clínica Marazuela | 2 |
| Hospital Ntra. Sra. del Prado | 29 | |
| Hospital Virgen de la Salud | 115 | |
| Cataluña | ||
| Barcelona | Centre Cardiovascular Sant Jordi, S.A. | 2 |
| Centro Médico Teknon | 3 | |
| Clínica Delfos | 2 | |
| Clínica Dexeus | 1 | |
| Clínica Quirón Salud de Barcelona | 3 | |
| Clínica Sagrada Família | 2 | |
| Hospital Clínic de Barcelona | 213 | |
| Hospital de Barcelona | 2 | |
| Hospital de Bellvitge | 100 | |
| Hospital de la Santa Creu i Sant Pau | 120 | |
| Hospital Parc Taulí de Sabadell | 2 | |
| Hospital del Mar | 22 | |
| Hospital El Pilar | 13 | |
| Hospital General de Catalunya | 14 | |
| Hospital Germans Trias i Pujol | 62 | |
| Hospital Sant Joan de Déu | 10 | |
| Hospital Vall d’Hebron | 127 | |
| Girona | Hospital Josep Trueta | 1 |
| Clínica Girona | 1 | |
| Lleida | Hospital Universitario Arnau de Vilanova | 27 |
| Tarragona | Hospital Universitario de Tarragona Joan XXIII | 31 |
| Hospital de Sant Pau i Santa Tecla | 1 | |
| Comunidad Valenciana | ||
| Alicante | Clínica Vistahermosa | 6 |
| Hospital General Universitario de Alicante | 137 | |
| Hospital General Universitario de Elche | 2 | |
| Hospital IMED de Levante | 3 | |
| Hospital IMED Elche | 1 | |
| Hospital Quirón de Torrevieja | 1 | |
| Hospital Universitari Sant Joan d’Alacant | 45 | |
| Sanatorio del Perpetuo Socorro | 2 | |
| Hospital Maria Baixa de la Vila Joiosa | 1 | |
| Castellón | Hospital General de Castelló | 46 |
| Valencia | Grupo Hospitalario Quirón, S.A | 1 |
| Hospital Clínico Universitario | 111 | |
| Hospital de Manises | 17 | |
| Hospital General Universitario | 52 | |
| Hospital Nisa 9 de Octubre | 2 | |
| Hospital Quirón Valencia | 1 | |
| Hospital Universitari de la Ribera | 57 | |
| Hospital Universitario Dr. Peset | 35 | |
| Hospital Universitario La Fe | 135 | |
| Extremadura | ||
| Badajoz | Hospital Quirón Clideba Badajoz | 1 |
| Hospital Infanta Cristina de Badajoz | 144 | |
| Cáceres | Clínica Quirúrgica Cacereña | 3 |
| Clínica San Francisco de Cáceres | 30 | |
| Complejo Hospitalario de Cáceres | 2 | |
| Galicia | ||
| A Coruña | Complejo Hospitalario Universitario A Coruña | 152 |
| Complejo Hospitalario Universitario de Santiago | 82 | |
| Hospital Quirón Salud A Coruña | 3 | |
| Lugo | Hospital Universitario Lucus Augusti | 4 |
| Ourense | Complejo Hospitalario de Ourense | 9 |
| Pontevedra | Complejo Hospitalario Universitario de Vigo (CHUVI) | 50 |
| Hospital Álvaro Cunqueiro | 31 | |
| Hospital Ntra. Sra. de Fátima | 1 | |
| Hospital Povisa | 2 | |
| La Rioja | Hospital de San Pedro | 25 |
| Comunidad de Madrid | Clínica La Luz | 3 |
| Clínica Ruber | 6 | |
| Fundación Hospital Alcorcón | 20 | |
| Fundación Jiménez Díaz, Clínica Ntra. Sra. de la Concepción | 98 | |
| Grupo Hospital de Madrid | 12 | |
| Hospital 12 de Octubre | 80 | |
| Hospital Central de la Defensa | 24 | |
| Hospital Clínico San Carlos | 69 | |
| Hospital de Fuenlabrada | 11 | |
| Hospital del Henares | 1 | |
| Hospital de Torrejón | 12 | |
| Hospital de Villalba | 1 | |
| Hospital General Universitario Gregorio Marañón | 56 | |
| Hospital Infanta Elena de Valdemoro | 7 | |
| Hospital La Zarzuela | 1 | |
| Hospital Los Madroños | 2 | |
| Hospital Nisa Prado de Aravaca | 2 | |
| Hospital Quirón San Camilo | 1 | |
| Hospital Quirón Madrid | 6 | |
| Hospital Ramón y Cajal | 93 | |
| Hospital Rey Juan Carlos | 19 | |
| Hospital San Rafael | 7 | |
| Hospital Severo Ochoa | 6 | |
| Hospital Sur de Alcorcón | 1 | |
| Hospital Universitario de Getafe | 11 | |
| Hospital Universitario La Paz | 94 | |
| Hospital Universitario Puerta de Hierro de Majadahonda | 159 | |
| Hospital Virgen de la Paloma | 8 | |
| Hospital Virgen del Mar | 1 | |
| Hospital VITHAS Ntra. Sra. de América | 5 | |
| Sanatorio San Francisco de Asís | 2 | |
| Hospital General Universitario Morales Meseguer | 6 | |
| Región de Murcia | Hospital General Universitario Reina Sofía | 1 |
| Hospital General Universitario Santa Lucía | 30 | |
| Hospital La Vega-HLA | 7 | |
| Hospital Rafael Méndez | 16 | |
| Hospital Universitario Virgen de la Arrixaca | 59 | |
| Comunidad Foral de Navarra | Clínica Universitaria de Navarra | 20 |
| Clínica San Miguel IMQ | 1 | |
| Hospital de Navarra | 23 | |
| País Vasco | ||
| Álava | Hospital San José | 1 |
| Hospital Txagorritxu | 10 | |
| Hospital Universitario de Araba | 58 | |
| Guipúzcoa | Hospital Universitario Donostia | 16 |
| Hospital de Basurto | 43 | |
| Vizcaya | Hospital de Cruces | 57 |
| Hospital de Galdakao-Usansolo | 19 | |
| Hospital IMQ Zorrotzaurre | 2 | |
| Sin datos | 124 | |
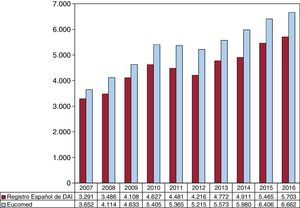
El número total de implantes (primoimplantes y recambios) en 2016 fue 5.673, superior al de 2015 (5.465). Teniendo en cuenta que, según los datos de Eucomed18, el número total de dispositivos fue 6.662, esta cifra representa el 85% del total. En la figura 2 se recoge el número total de implantes comunicados al registro y los estimados por Eucomed en los últimos 10 años.
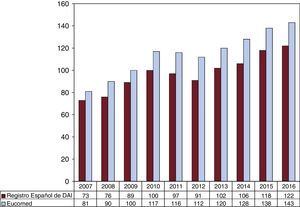
La tasa total de implantes registrados fue 122 por millón de habitantes; según los datos de Eucomed, 143. En la figura 3 se refleja la evolución en la tasa de implantes por millón de habitantes durante los últimos 10 años según los datos del registro y de Eucomed. En la tabla 1 se recogen los implantes comunicados por cada centro implantador.
Se ha registrado el hospital de implante en el 96% de los casos. La mayor parte de los implantes, 5.069 (89,3%), se han realizado en centros sanitarios públicos.
Primoimplantes frente a recambiosSe disponía de esta información en 4.557 formularios remitidos a la SEC (80,6%). Los primoimplantes fueron 3.044, lo que representa el 66,8% del total (el 71,8% en 2015; el 72,6% en 2014; el 68,8% en 2013; el 69,4% en 2012; el 70,2% en 2011, y el 73,8% en 2010). La tasa de primoimplantes por millón de habitantes fue de 65,5 (75,1 en 2015; 79,0 en 2014; 63,8 en 2013, y 64,0 en 2012).
Edad y sexoLa media ± desviación estándar (intervalo) de edad de los pacientes a los que se implantó o reemplazó un DAI fue 62,7 ± 13,4 (6-90) años en 2016 en comparación con 62,8 ± 13,3 (6-98) en 2015 y 61,8 ± 13,7 (7-94) años en 2014. En primoimplantes, la edad fue 61,2 ± 13,4 años. El sexo predominante fue el masculino, el 81,9% de todos los pacientes y el 82,4% de los primoimplantes.
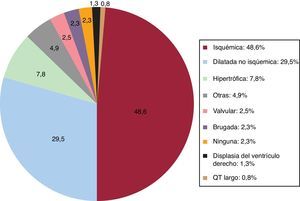
Cardiopatía de base, fracción de eyección del ventrículo izquierdo, clase funcional y ritmo de baseLa cardiopatía de base más frecuente en primoimplantes fue la cardiopatía isquémica (48,6%), seguida de la miocardiopatía dilatada (29,5%), la hipertrófica (7,8%), el grupo de alteraciones eléctricas primarias (síndrome de Brugada y síndrome de QT largo) (3,1%), las valvulopatías (2,5%) y la displasia arritmogénica (1,3%) (figura 4).
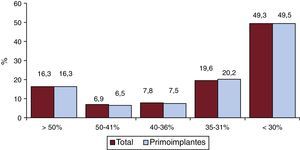
En cuanto a la función ventricular izquierda, el 16,3% de los pacientes del registro (totales) tenían fracción de eyección del ventrículo izquierdo > 50%; el 6,5%, 50-41%; el 7,5%, 40-36%; el 20,2%, 35-31%, y el 49,5%, < 30% (figura 5). Una distribución similar presentan los pacientes con recambio de DAI. Este dato estaba presente en el 68,6% de los formularios del registro.
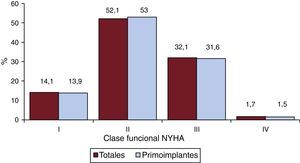
Con respecto a la clase funcional de la New York Heart Association (NYHA), la mayoría de los pacientes se encontraban en NYHA II (52,1%), seguidos de aquellos en NYHA III (32,1%), I (14,1%) y IV (1,7%). También en esta variable la distribución entre el total y los primoimplantes es muy similar (figura 6), y se consignó el dato en el 52,9% de los formularios del registro.
El ritmo de base, conocido en el 45,9% de los casos, fue mayoritariamente sinusal (80,4%), seguido por fibrilación auricular (16,7%) y ritmo de marcapasos (2,1%); el resto es de otros ritmos (aleteo auricular y otras arritmias).
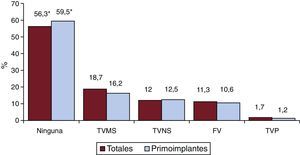
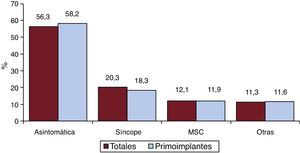
Arritmia clínica que motivó el implante, forma de presentación y arritmia inducida en el estudio electrofisiológicoEstos datos constan en el 74,9% de los registros. En los primoimplantes, el grupo más frecuente fue el que no tenía arritmias clínicas documentadas (59,5%), seguido por los de taquicardia ventricular monomorfa sostenida, taquicardia ventricular no sostenida y fibrilación ventricular (el 16,2, el 12,5 y el 10,6% respectivamente). En el grupo total, los pacientes sin arritmia clínica documentada eran el 56,3% (figura 7). Las diferencias en el tipo de arritmias entre el grupo de primoimplantes y el total no fueron estadísticamente significativas, salvo para el grupo de ninguna arritmia. La forma más frecuente de presentación clínica, tanto en el grupo de total de implantes como en el de primoimplantes (el 66,3 y el 72,8% de respuestas completadas), fue la ausencia de síntomas, seguida de síncope, muerte súbita y otros síntomas (figura 8).
Se tiene información sobre la realización de estudios electrofisiológicos en 2.398 registros de primoimplantes (78,8%). Se practicaron solamente en 214 casos (8,9%). La taquicardia ventricular monomorfa sostenida fue la arritmia inducida con mayor frecuencia (44,8%), seguida de la taquicardia ventricular no sostenida (15,5%), de la fibrilación ventricular (11,5%) y, en menor medida, otras (5,2%). No se indujo ninguna arritmia en el 23,0% de los estudios electrofisiológicos. Estos se realizaron mayoritariamente en pacientes con cardiopatía isquémica y miocardiopatía dilatada.
Historia clínicaDesde 2011 se dispone de datos sobre los antecedentes clínicos del paciente que no se habían registrado en años anteriores.
En los primoimplantes se obtuvo respuesta a estas preguntas entre el 82,5 y el 66,3% de los casos. En relación con los factores de riesgo cardiovascular y antecedentes, los datos más relevantes son: hipertensión, el 56,0%; hipercolesterolemia, el 46,2%; tabaquismo, el 37,4%; diabetes mellitus, el 30,8%; antecedentes de fibrilación auricular y antecedentes familiares de muerte súbita, el 24,8%; insuficiencia renal, el 14,0% y accidente cerebrovascular, el 9,0%.
En el 52,7% de los registros se documentó la anchura del QRS (media, 125 ± 33 ms). De ellos, en el 35,2% era > 140 ms, y el 60,5% de estos llevaban un desfibrilador resincronizador (DAI-TRC [terapia de resincronización cardiaca]); en primoimplantes, el 60,4% del total.
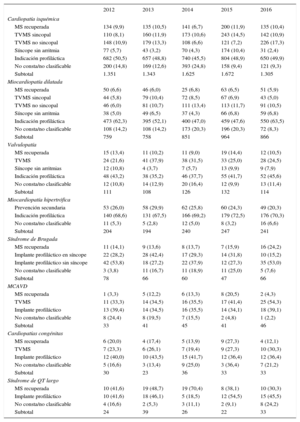
IndicacionesLa tabla 2 muestra la evolución de los primoimplantes por tipo de cardiopatía y la forma de presentación desde el 2012 a 2016. Se obtuvo este dato en el 53,3% de los registros. En cardiopatía isquémica, la causa más frecuente de indicación es la prevención primaria (49,9%), superior a la del último año (2015, 48,9%), y a la de 2014 (45,5%). También en la miocardiopatía dilatada la indicación principal es profiláctica (el 63,5 frente al 47,6% en 2015 y el 47,0% en 2014). En las cardiopatías menos habituales, la indicación más frecuente es la prevención primaria en miocardiopatía hipertrófica, valvulopatías, congénitas y síndrome de Brugada. También, en el síndrome de QT largo, el implante profiláctico es la indicación mayoritaria (45,5%), datos similares a los de 2015 (54,5%) y diferentes de los de 2014 (18,5%).
Número de primoimplantes en función de tipo de cardiopatía, arritmia clínica y forma de presentación en los años 2012-2016
| 2012 | 2013 | 2014 | 2015 | 2016 | |
|---|---|---|---|---|---|
| Cardiopatía isquémica | |||||
| MS recuperada | 134 (9,9) | 135 (10,5) | 141 (6,7) | 200 (11,9) | 135 (10,4) |
| TVMS sincopal | 110 (8,1) | 160 (11,9) | 173 (10,6) | 243 (14,5) | 142 (10,9) |
| TVMS no sincopal | 148 (10,9) | 179 (13,3) | 108 (6,6) | 121 (7,2) | 226 (17,3) |
| Síncope sin arritmia | 77 (5,7) | 43 (3,2) | 70 (4,3) | 174 (10,4) | 31 (2,4) |
| Indicación profiláctica | 682 (50,5) | 657 (48,8) | 740 (45,5) | 804 (48,9) | 650 (49,9) |
| No consta/no clasificable | 200 (14,8) | 169 (12,6) | 393 (24,8) | 158 (9,4) | 121 (9,3) |
| Subtotal | 1.351 | 1.343 | 1.625 | 1.672 | 1.305 |
| Miocardiopatía dilatada | |||||
| MS recuperada | 50 (6,6) | 46 (6,0) | 25 (6,8) | 63 (6,5) | 51 (5,9) |
| TVMS sincopal | 44 (5,8) | 79 (10,4) | 72 (8,5) | 67 (6,9) | 43 (5,0) |
| TVMS no sincopal | 46 (6,0) | 81 (10,7) | 111 (13,4) | 113 (11,7) | 91 (10,5) |
| Síncope sin arritmia | 38 (5,0) | 49 (6,5) | 37 (4,3) | 66 (6,8) | 59 (6,8) |
| Indicación profiláctica | 473 (62,3) | 395 (52,1) | 400 (47,0) | 459 (47,6) | 550 (63,5) |
| No consta/no clasificable | 108 (14,2) | 108 (14,2) | 173 (20,3) | 196 (20,3) | 72 (8,3) |
| Subtotal | 759 | 758 | 851 | 964 | 866 |
| Valvulopatía | |||||
| MS recuperada | 15 (13,4) | 11 (10,2) | 11 (9,0) | 19 (14,4) | 12 (10,5) |
| TVMS | 24 (21,6) | 41 (37,9) | 38 (31,5) | 33 (25,0) | 28 (24,5) |
| Síncope sin arritmias | 12 (10,8) | 4 (3,7) | 7 (5,7) | 13 (9,9) | 9 (7,9) |
| Indicación profiláctica | 48 (43,2) | 38 (35,2) | 46 (37,7) | 55 (41,7) | 52 (45,6) |
| No consta/no clasificable | 12 (10,8) | 14 (12,9) | 20 (16,4) | 12 (9,9) | 13 (11,4) |
| Subtotal | 111 | 108 | 126 | 132 | 114 |
| Miocardiopatía hipertrófica | |||||
| Prevención secundaria | 53 (26,0) | 58 (29,9) | 62 (25,8) | 60 (24,3) | 49 (20,3) |
| Indicación profiláctica | 140 (68,6) | 131 (67,5) | 166 (69,2) | 179 (72,5) | 176 (70,3) |
| No consta/no clasificable | 11 (5,3) | 5 (2,8) | 12 (5,0) | 8 (3,2) | 16 (6,6) |
| Subtotal | 204 | 194 | 240 | 247 | 241 |
| Síndrome de Brugada | |||||
| MS recuperada | 11 (14,1) | 9 (13,6) | 8 (13,7) | 7 (15,9) | 16 (24,2) |
| Implante profiláctico en síncope | 22 (28,2) | 28 (42,4) | 17 (29,3) | 14 (31,8) | 10 (15,2) |
| Implante profiláctico sin síncope | 42 (53,8) | 18 (27,2) | 22 (37,9) | 12 (27,3) | 35 (53,0) |
| No consta/no clasificable | 3 (3,8) | 11 (16,7) | 11 (18,9) | 11 (25,0) | 5 (7,6) |
| Subtotal | 78 | 66 | 60 | 47 | 66 |
| MCAVD | |||||
| MS recuperada | 1 (3,3) | 5 (12,2) | 6 (13,3) | 8 (20,5) | 2 (4,3) |
| TVMS | 11 (33,3) | 14 (34,5) | 16 (35,5) | 17 (41,4) | 25 (54,3) |
| Implante profiláctico | 13 (39,4) | 14 (34,5) | 16 (35,5) | 14 (34,1) | 18 (39,1) |
| No consta/no clasificable | 8 (24,4) | 8 (19,5) | 7 (15,5) | 2 (4,8) | 1 (2,2) |
| Subtotal | 33 | 41 | 45 | 41 | 46 |
| Cardiopatías congénitas | |||||
| MS recuperada | 6 (20,0) | 4 (17,4) | 5 (13,9) | 9 (27,3) | 4 (12,1) |
| TVMS | 7 (23,3) | 6 (26,1) | 7 (19,4) | 9 (27,3) | 10 (30,3) |
| Implante profiláctico | 12 (40,0) | 10 (43,5) | 15 (41,7) | 12 (36,4) | 12 (36,4) |
| No consta/no clasificable | 5 (16,6) | 3 (13,4) | 9 (25,0) | 3 (36,4) | 7 (21,2) |
| Subtotal | 30 | 23 | 36 | 33 | 33 |
| Síndrome de QT largo | |||||
| MS recuperada | 10 (41,6) | 19 (48,7) | 19 (70,4) | 8 (38,1) | 10 (30,3) |
| Implante profiláctico | 10 (41,6) | 18 (46,1) | 5 (18,5) | 12 (54,5) | 15 (45,5) |
| No consta/no clasificable | 4 (16,6) | 2 (5,3) | 3 (11,1) | 2 (9,1) | 8 (24,2) |
| Subtotal | 24 | 39 | 26 | 22 | 33 |
MCAVD: miocardiopatía arritmogénica de ventrículo derecho; MS: muerte súbita; TVMS: taquicardia ventricular monomorfa sostenida.
Los datos expresan n (%).
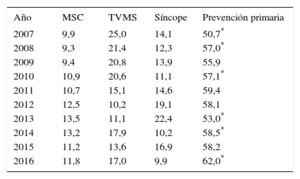
La indicación del implante se consignó en el 80,4% de los registros. El mayor número de primoimplantes se indicó para prevención primaria (62%) y aumenta respecto a 2015. Esta variación fue creciente y estadísticamente significativa hasta 2008, también entre 2009 y 2010; en 2013 y 2014 volvió a ser significativa; no hay diferencias significativas entre 2014 y 2015, y finalmente vuelve a ser significativa entre 2015 y 2016 (tabla 3).
Evolución de las principales indicaciones de desfibrilador automático implantable (primoimplantes, 2007–2016)
| Año | MSC | TVMS | Síncope | Prevención primaria |
|---|---|---|---|---|
| 2007 | 9,9 | 25,0 | 14,1 | 50,7* |
| 2008 | 9,3 | 21,4 | 12,3 | 57,0* |
| 2009 | 9,4 | 20,8 | 13,9 | 55,9 |
| 2010 | 10,9 | 20,6 | 11,1 | 57,1* |
| 2011 | 10,7 | 15,1 | 14,6 | 59,4 |
| 2012 | 12,5 | 10,2 | 19,1 | 58,1 |
| 2013 | 13,5 | 11,1 | 22,4 | 53,0* |
| 2014 | 13,2 | 17,9 | 10,2 | 58,5* |
| 2015 | 11,2 | 13,6 | 16,9 | 58,2 |
| 2016 | 11,8 | 17,0 | 9,9 | 62,0* |
MSC: muerte súbita cardiaca; TVMS: taquicardia ventricular monomorfa sostenida.
Los datos expresan porcentaje.
La tasa de respuesta a estas preguntas fue del 86,7%. En el 82,1%, el lugar predominante fue el laboratorio de electrofisiología (el 83,2% en 2015, el 83,4% en 2014, el 79,8% en 2013 y el 81,4% en 2012), seguido del quirófano (15,2%). Los electrofisiólogos realizaron el 81,2% de los implantes (el 79,6% en 2015, el 81,7% en 2014, el 80,7% en 2013 y el 81,0% en 2012); los cirujanos, el 5,14% (el 9,6% en 2015, el 11,0% en 2014, el 13,8% en 2013 y el 14,0% en 2012); de manera conjunta, el 5,1%. Otros especialistas e intensivistas estuvieron implicados en el 1,6 y el 2,1% respectivamente.
Localización del generadorSe consignó la localización de los primoimplantes en 2.446 formularios del registro (80,3%). Fue subcutánea en el 95,8% de los casos y subpectoral en el 4,2% restante. Del total de dispositivos, fueron el 95,1 y el 4,9% respectivamente.
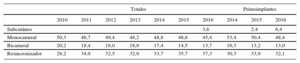
Tipo de dispositivoEsta información estaba disponible en el 88,3% de los registros y se resume en la tabla 4. Este año los implantes de desfibrilador con cables subcutáneos han sido el 6,4% (el 2,4% en 2015) en primoimplantes.
Distribución (porcentaje) de los tipos de dispositivos implantados
| Totales | Primoimplantes | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | 2016 | 2014 | 2015 | 2016 | |
| Subcutáneo | 3,6 | 2,4 | 6,4 | |||||||
| Monocameral | 50,3 | 46,7 | 49,4 | 48,2 | 48,8 | 48,6 | 45,4 | 53,4 | 50,4 | 48,4 |
| Bicameral | 20,2 | 18,4 | 18,0 | 18,9 | 17,4 | 14,5 | 13,7 | 16,3 | 13,2 | 13,0 |
| Resincronizador | 28,2 | 34,9 | 32,5 | 32,9 | 33,7 | 35,7 | 37,3 | 30,3 | 33,9 | 32,1 |
En los pacientes con cardiopatía isquémica, el 68,3% de los dispositivos son monocamerales o bicamerales (el 71,5% en 2015, el 76,8% en 2014, el 74,8% en 2013 y el 72,3% en 2012) y el 26,9% DAI-TRC (el 27,7% en 2015, el 23,1% en 2014, el 25,5% en 2013 y el 27,7% en 2012). En los pacientes con miocardiopatía dilatada, los DAI-TRC fueron el 44,3% (el 55,6% en 2015, el 53,7% en 2014, el 51,7% en 2013 y el 56,5% en 2012).
Causas de recambio de dispositivos, necesidad de sustitución de electrodos y uso de electrodos adicionalesDe los 1.513 recambios, se tiene información de 1.335 (89,6%). La causa más frecuente de recambio fue agotamiento de la batería (78,7%); las complicaciones registradas fueron el 8,8% (el 8,6% en 2015 y el 7,9% en 2013) y el cambio de indicación, el 12,5%. De estos 93 en los que se obtuvo respuesta, el 9,7% de los recambios se produjeron antes de los 6 meses (el 10,2% en 2015, el 9,62% en 2014 y el 11,6% en 2013).
El 62,5% de los recambios ofrecían información del estado de los electrodos; el 8,1% eran disfuncionantes (54 registros) y se explantaron en el 14,8% de los casos en que se registró esta información.
Programación de los dispositivosEl 73,9% proporcionó datos de este parámetro. La programación más empleada fue VVI en el 51,8%, seguida de los modos DDD (32,0%), VVIR (8,4%), DDDR (5,1%) y otros (2,7%), estos últimos fundamentalmente algoritmos de prevención de estimulación ventricular.
Se realizó test de inducción de fibrilación ventricular en 232 pacientes, el 4,1% (el 2,7% en 2015, el 2,9% en 2014, el 5,1% en 2013 y el 6,7% en 2012) de un total de 472 registros que facilitaron este dato. El umbral medio fue 22,1 ± 7,6 J (23,6 ± 8,9 en 2015, 19,7 ± 6,8 en 2014, 20,4 ± 6,5 en 2013 y 20,5 ± 7,1 en 2012) y el número de choques medio, 1,1.
ComplicacionesCon una tasa de respuesta del 85,3%, se describieron 33 complicaciones: 10 disecciones del seno coronario, 6 taponamientos, 3 neumotórax, 1 fallecimiento y 13 causas variadas no especificadas. La tasa de muerte fue del 0,02% que, con solo 1 fallecido, es inferior a las de los 2 años anteriores (el 0,07 y el 0,05%).
DISCUSIÓNLos datos del Registro Español de Desfibrilador Automático Implantable de 2016 siguen manteniendo una adecuada representatividad. Su información es relevante en cuanto a número de implantes, tipo de implante, indicaciones y características clínicas de los pacientes.
Comparación con el registro de años anterioresEl Registro Español de Desfibrilador Automático Implantable comenzó a publicarse en 2005, con los resultados de los años 2002-20044. En todos los años hasta 2010, hubo un incremento en el número de DAI implantados5-10, salvo en 2011 y 2012, en los que disminuyó el número total de implantes, tanto en los datos del registro11,12 como en los de Eucomed. A partir de 201313-15 se observa una recuperación del número de implantes, y ese año se superan las cifras obtenidas en 2010 (figura 2 y figura 3). En 2016ha vuelto a aumentar el número de dispositivos implantados. En Europa también se mantiene un crecimiento, tanto en el número de DAI como en el de DAI-TRC18.
Los datos del registro actual muestran un incremento de indicación para prevención primaria, que supera por primera vez el 60% (tabla 3). La evolución ha sido lentamente progresiva, salvo un descenso marcado en 2013. En los últimos 10 años la indicación ha aumentado en un 10%.
Hay una ligera disminución, por primera vez, en el porcentaje de primoimplantes de DAI-TRC (el 32,1 frente al 33,9% de 2015). En 2016 se aprecia un incremento en el porcentaje de DAI monocamerales, que invierte la tendencia a la baja de los últimos años (el 54,8 frente al 52,8% en 2015 y el 53,4% en 2014), debido al aumento de la indicación del DAI subcutáneo (el 6,4% en 2016 frente al 2,4% en 2015). Ha disminuido la utilización del DAI bicameral (el 13% en 2016, frente al 13,2% en 2015 y el 16,3% en 2014). En cuanto a los implantes totales, la tasa de resincronización ha aumentado lentamente en los últimos años, gracias este año a los recambios y sin que se esperen grandes cambios en el futuro.
La indicación más frecuente en 2016 continúa siendo la cardiopatía isquémica (48,6%), seguida de la miocardiopatía dilatada (29,5%). A diferencia de años anteriores13-15, en los que más de la mitad de los implantes en pacientes con miocardiopatía dilatada fueron DAI-TRC, este año el porcentaje ha disminuido de manera importante (el 44,3% en 2016 y el 55,6% en 2015). En los pacientes con cardiopatía isquémica la incidencia fue comparable (el 26,9% en 2016 y el 27,7% en 2015). Estos datos explican la disminución del porcentaje de primoimplantes de DAI-TRC observada en este registro.
El incremento progresivo del número de implantes de DAI se detuvo en 2011 y 2012. Los resultados de 2013 muestran cierta recuperación, pues el número total de implantes superaba ligeramente la tasa por millón de habitantes de 2010 (102 frente a 100)13. A partir de 2013 se ha confirmado esta tendencia, con una tasa de implantes de 122 en nuestro registro y de 143 según los datos de Eucomed18. En 2010 la tasa de implantes en España era aproximadamente la mitad de la europea (116 frente a 248); en los siguientes años la diferencia ha continuado aumentando y actualmente es de 144 frente a 320 por millón18.
En los últimos años no ha habido nuevos estudios que modifiquen las indicaciones de implante de DAI. En 2002 se publicó el estudio Multicenter Automatic Defibrillator Implantation Trial II19 y en 2005 y 2006, los estudios Comparison of Medical Therapy, Pacing and Defibrillation in Heart Failure20 y Sudden Cardiac Death in Heart Failure Trial21, que sentaron las indicaciones actuales en prevención primaria y TRC y originaron un aumento progresivo del número de implantes durante esa década. Las indicaciones de implante de DAI y TRC están bien sustentadas en las guías de práctica clínica22–28. Sin embargo, la tasa de implantes por millón de habitantes no se corresponde con la esperada por la evidencia clínica, tanto en España como en los demás países de su entorno29, una tendencia que se ha consolidado con el paso del tiempo, tanto en España como en los países europeos. Parece que los resultados del estudio Defibillator Implantation in Patients with Nonischemic Systolic Heart Failure30 aún no han tenido influencia en las indicaciones de DAI para pacientes no isquémicos, según los resultados del registro actual. Al igual que en registros anteriores, el de este año representa el 85% de los implantes referidos por Eucomed, exactamente igual que en 2015. Continúa sin alcanzarse el 100% de centros implantadores que participan en el registro, y se verifican ciertas diferencias en los datos respecto a lo publicado en Eucomed que podrían explicarse por errores en el envío y el procesado.
El número de centros implantadores ha aumentado ligeramente con respecto a 2015. Dos hospitales han referido una tasa de implante > 200; 15 hospitales (11 en 2015, 11 en 2014) han reportado más de 100 implantes y 86 centros, la mayoría privados, menos de 10 dispositivos. La tendencia muestra un aumento de centros implantadores con baja actividad. Hay estudios que muestran relación entre el volumen de implantes y el número de complicaciones31, que disminuyen cuanto mayor sea el número de implantes por centro.
No hay cambios en cuanto a las características epidemiológicas de los pacientes respecto a registros previos y predominan los pacientes con disfunción ventricular grave y en NYHA II y III. No hay diferencia con respecto a 2015 en el lugar de implante, el 82,1% se realizó en el laboratorio de electrofisiología (el 83,2% en 2015 y el 83,4% en 2014) y el 81,2% de los implantes los ralizaron electrofisiólogos (frente al 79,6% en 2015 y el 81,7% en 2014).
Diferencias entre comunidades autónomasSe mantienen las diferencias entre comunidades autónomas. La tasa de implantes fue 122 por millón de habitantes y 143 según los datos de Eucomed; en ambos casos se muestra un aumento con respecto a 2015 (118 y 138 respectivamente). Por encima de la media se encuentran varias comunidades autónomas: Principado de Asturias (173), Extremadura (166), Aragón (145), Castilla y León (142), Cantabria (139), Comunidad Valenciana (133), Comunidad de Madrid (127), Castilla-La Mancha (137), Andalucía (124) y Galicia (123). Por debajo de la media, Comunidad Foral de Navarra (80), La Rioja (80), Región de Murcia (81), Canarias (88), Islas Baleares (86) País Vasco (95) y Cataluña (102). Los datos por comunidades son parecidos a los de registros anteriores, salvo en el caso de Andalucía, que por primera vez se sitúa ligeramente por encima de la media. La diferencia entre las comunidades con mayor y menor tasa de implantes es actualmente de más del doble (173 frente a 80), cifras parecidas a las del registro previo (167 frente a 67). En general, todas las comunidades autónomas han aumentado su tasa de implantes, salvo la Comunidad de Madrid, la Comunidad Valenciana, la Comunidad Foral de Navarra, Cataluña y Canarias, que muestran ligeros descensos, más llamativos en Canarias (88 en 2016 y 105 en 2015) y la Comunidad Foral de Navarra (80 en 2016 y 93 en 2015).
Se consolidan las tendencias observadas en anteriores registros en relación con el aumento lento y progresivo del número de implantes por millón, pero también las diferencias entre comunidades, hecho que, como ya se observó, no se relaciona con diferencias en el producto interior bruto, pues las comunidades por encima de la media de implantes son las menos pobladas, salvo en el caso de la Comunidad de Madrid, la Comunidad Valenciana y Andalucía. Sin duda, factores relacionados con la organización sanitaria en cada comunidad (número de unidades de arritmias o la distribución de recursos, etc.) pueden justificar estas diferencias. Tampoco hay relación con la incidencia de cardiopatía isquémica e insuficiencia cardiaca en las distintas comunidades. Otras razones, como la organización sanitaria en cada comunidad, el número de unidades de arritmias o la distribución de las referencias, pueden justificar estas diferencias.
Comparación con otros paísesLa tasa de implantes en los países que participan en Eucomed es de 320/millón de habitantes (315 en 2015), incluidos DAI y DAI-TRC. Alemania, con 550 dispositivos, continúa siendo el país con mayor número de implantes. España (144 implantes/millón de habitantes) es el país con menor número de implantes. Por encima de la media se encuentran: Italia (414), Países Bajos (372), República Checa (355) y Polonia (322). Por debajo de la media, Dinamarca (302), Austria (291), Irlanda (280), Bélgica (242), Suecia (238), Noruega (244), Francia (222), Suiza (227), Finlandia (261), Reino Unido (245), Portugal (183), Grecia (186) y España (144). La diferencia en tasa de implantes de España respecto a la media se mantiene en 2016 (144 frente a 320 y 138 frente a 315 en 2015). Aumenta la diferencia entre España y el penúltimo país (144 frente a 183).
La tasa de implantes de DAI era de 191 por millón de habitantes en 2016 (189 en 2015). Alemania (333) es el país con mayor número de implantes y España (90), el de menor.
La tasa de implantes de DAI-TRC es de 129 por millón de habitantes (126 en 2015). Alemania (217 implantes) continúa en primer lugar, mientras que España (54) tiene la menor tasa de implantes.
La proporción de DAI-TRC con respecto al total oscila entre el 29% de Irlanda, el 29% de Polonia y el 46% de Reino Unido. La media europea es del 40%. Por encima se encuentran Francia, Austria, Reino Unido, Italia y República Checa. Por debajo del 30%, Irlanda y Polonia. España tiene una proporción del 37%.
Los países del entorno tienen las mismas diferencias regionales32,33 que se aprecian en el registro español, y no existe una explicación a este hecho. Se invoca el número de unidades de arritmia disponibles, pero eso no guarda relación clara, al menos en España, donde comunidades con mayor número de unidades disponibles tienen menores tasas de implantes. Otras explicaciones, como el nivel de renta, tampoco parece que guarden relación; países como Irlanda, República Checa o Polonia están muy por encima de la tasa de implantes española. La prevalencia de enfermedades cardiovasculares, el acceso y la organización del sistema sanitario y el grado de aceptación y seguimiento de las guías de práctica clínica podrían estar relacionados con la tasa de implantes y su variabilidad en España.
LimitacionesEl registro incluye el 85% de los implantes realizados en España, según los datos de Eucomed, datos idénticos a los de 2015. Desde 2007, cuando la representatividad fue del 90%, el porcentaje ha disminuido discretamente. El número de implantes registrados sigue representando la realidad de España. El número de centros participantes prácticamente no varía respecto a los últimos años.
El número real de implantes de algunos hospitales difiere del proporcionado al registro, dado que solamente se incluyen los formularios recibidos. Algunos no se reciben o no se registran adecuadamente, ya que todavía hay varias formas de envío y recepción de los datos. Se esperaba una transición en 2016, pues el registro se recogería de manera mixta, en papel y a través de internet. Desgraciadamente, todavía no se ha puesto en marcha el proyecto de recogida de datos a través de internet, pese a que ya está desarrollado. Esperamos que en 2017 pueda producirse el cambio de recogida de datos a través de la página web, lo que puede mejorar los resultados y disminuir la diferencia entre los datos obtenidos y los proporcionados por Eucomed.
Hay una variabilidad excesiva en el porcentaje de respuesta a las diferentes preguntas de la hoja del registro de DAI, que oscila entre el 96% del hospital implantador hasta el 45,9% del ritmo de base. Por último, el porcentaje de complicaciones referidas en el registro no refleja la realidad, dado que los datos se rellenan durante o inmediatamente después del implante, por lo que la mayoría de las complicaciones subagudas no se recogen; esto podría estar acentuado en los casos de implante ambulatorio de desfibrilador, con el cual cada vez hay más experiencia en nuestro entorno34.
Perspectivas futuras del Registro Español de Desfibrilador Automático ImplantableEste registro es el decimotercer informe oficial. Que se haya mantenido durante tan largo tiempo es una realidad de la que deben sentirse satisfechos todos los miembros de la Sección de Electrofisiología y Arritmias de la SEC que participan en él. Su progresiva modernización va a hacer posible obtener en el futuro más y mejor información con menos esfuerzo de todo el personal implicado en su mantenimiento. La calidad de la información mejorará con la informatización del registro, en el que se prevén preguntas de obligado cumplimiento. En el futuro puede permitir objetivos clínicos más ambiciosos e incluir parámetros como mortalidad, choques, complicaciones, etc., que ofrecerán información clínica relevante.
CONCLUSIONESEl Registro Español de Desfibrilador Automático Implantable del año 2016 recoge el 85% de los implantes realizados en España y, aunque no alcanza el 100%, es representativo de la actividad y las indicaciones actuales de esta terapia en España. Después de 2 años de diminución del número de implantes, a partir de 2013 se evidencia una recuperación que se confirma estos años, con una cifra de 122 por millón de habitantes. Como en los años previos, el número total de implantes en España sigue siendo muy inferior a la media de la Unión Europea, cuya diferencia continúa aumentando, y persisten las importantes diferencias entre comunidades autónomas.
CONFLICTO DE INTERESESJ. Alzueta ha participado en estudios clínicos patrocinados por Medtronic, Boston, St. Jude, Biotronik y Sorin y en mesas redondas patrocinadas por Boston. I. Fernández-Lozano ha participado en estudios clínicos patrocinados por Medtronic, Boston, St. Jude, Biotronik y Sorin y en mesas redondas patrocinadas por Boston y St. Jude.
Nuestro agradecimiento a todos los profesionales sanitarios implicados en el implante de DAI en España, que han contribuido al éxito final del registro de manera voluntaria y desinteresada. A José M. Fernández, becario de la SEC para el mantenimiento de la base de datos del Registro Español de Desfibrilador Automático Implantable, por su trabajo entusiasta en el mantenimiento de los datos y participación en su elaboración. Al personal de las empresas fabricantes de DAI (Medtronic, Boston Scientific, St. Jude Medical, Biotronik y Sorin Group), por la colaboración prestada en la recogida y el envío de la hoja de datos a la SEC en la mayoría de los implantes. A la SEC, por el trabajo de recepción de la información, y en particular a Gonzalo Justes y José M. Naranjo.