El significado pronóstico de la ausencia de lesiones coronarias significativas en pacientes con infarto agudo de miocardio sin elevación del segmento ST es motivo de controversia. Se investigó en una cohorte contemporánea el pronóstico a largo plazo de esos pacientes.
MétodosEstudio observacional retrospectivo de 5.203 pacientes con síndrome coronario agudo. Mediante propensity score matching, se obtuvieron dos grupos de 367 pacientes con infarto agudo de miocardio sin elevación del segmento ST apareados por la ausencia o presencia de lesiones coronarias significativas. En la cohorte apareada, se determinó el impacto de la ausencia de lesiones coronarias significativas en mortalidad o reingresos por síndrome coronario agudo durante 4,8 ± 2,6 años después del alta.
ResultadosLa mortalidad o el reingreso por síndrome coronario agudo fueron menos entre los pacientes sin lesiones significativas (el 26,4 frente al 32,7%; p = 0,09). La mortalidad en ambos grupos fue del 19,1%. En cambio, los pacientes sin lesiones significativas presentaron menor incidencia de reingreso por síndrome coronario agudo: 2,0 frente a 3,9/100 personas-año; p = 0,003). La incidencia de muerte o reingreso por síndrome coronario agudo fue similar entre los pacientes sin lesiones y enfermedad significativa de un vaso (el 26,4 frente al 27,5%; p = 0,19), aunque más baja que la observada en pacientes con afección de dos vasos (37,8%; p = 0,007) y tres vasos/tronco común izquierdo (41,1%; p = 0,002).
ConclusionesLos pacientes con infarto agudo de miocardio sin elevación del segmento ST y coronarias sin lesiones presentan similar mortalidad a largo plazo que el grupo con lesiones significativas, pero reingresan menos frecuentemente por síndrome coronario agudo. La mortalidad o reingreso por síndrome coronario agudo de pacientes sin lesiones es similar que con enfermedad de un vaso, pero menor que en la de dos o más vasos.
Palabras clave
El sustrato patológico de los síndromes coronarios agudos (SCA) es habitualmente la ateromatosis coronaria complicada. Sin embargo, estudios angiográficos de pacientes con SCA sin elevación del segmento ST, han comprobado ausencia de lesiones coronarias significativas y obstructivas en un número no despreciable de pacientes1–3.
Existen varias teorías fisiopatológicas que tratan de explicar este fenómeno, entre ellas la alteración del flujo coronario por disfunción macrovascular o microvascular, la rotura o erosión de placas ateroescleróticas con lisis espontánea del trombo, además de otras causas no coronarias de daño miocárdico4–8.
Esta entidad clínica a menudo representa un dilema diagnóstico y terapéutico para el clínico. Además, no existe unanimidad sobre si la coronariografía por sí sola es una herramienta eficaz para definir el riesgo en este grupo de pacientes, independientemente de la estratificación clínica3,9–12.
El objetivo del presente estudio es investigar el pronóstico a largo plazo de una cohorte de pacientes con infarto agudo de miocardio sin elevación del segmento ST (IAMSEST) y arterias coronarias sin lesiones significativas (SLsig) en la angiografía.
MÉTODOSPoblación de estudioEstudio de cohortes retrospectivo basado en el registro CardioCHUS, que incluía a todos los pacientes ingresados consecutivamente con el diagnóstico de SCA en el Servicio de Cardiología del Complejo Hospitalario Universitario de Santiago de Compostela (unidad coronaria, unidad de cuidados intermedios y planta de hospitalización) desde diciembre de 2003 a septiembre de 2012 (n = 5.532).
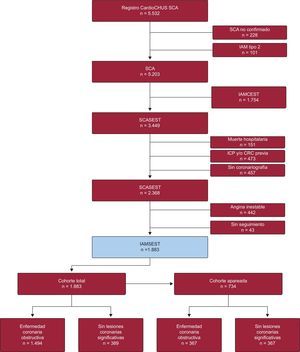
La selección de los pacientes incluidos en el estudio se detalla en la figura 1. En primer lugar, se descartó a los pacientes cuyo SCA fue inválido a favor de otro diagnóstico y aquellos con SCA precipitado por una causa secundaria: anemia grave (hemoglobina < 7 g/dl), cirugía reciente, sepsis, consumo de tóxicos o intoxicación por CO. Posteriormente se excluyó los infartos agudos de miocardio con elevación del segmento ST, cuyo pronóstico difiere del IAMSEST.
Diagrama de flujo de la inclusión de pacientes en el estudio. CRC: cirugía de revascularización coronaria; IAM: infarto agudo de miocardio; IAMCEST: infarto agudo de miocardio con elevación del segmento ST; IAMSEST: infarto agudo de miocardio sin elevación del segmento ST; ICP: intervencionismo coronario percutáneo; SCA: síndrome coronario agudo; SCASEST: síndrome coronario agudo sin elevación del segmento ST.
Se excluyó a los pacientes que no sobrevivieron a la fase hospitalaria, ya que el objetivo es estudiar el pronóstico a largo plazo y, dado que los pacientes que fallecen en esta fase representan un subgrupo que difiere de los demás en sus características y su inclusión, por lo tanto, puede condicionar el análisis de los resultados en el seguimiento tras el alta hospitalaria. Se excluyó también a los pacientes sin coronariografía durante el ingreso y a aquellos con antecedentes de cirugía de revascularización coronaria o intervencionismo coronario percutáneo, debido a la dificultad que en ocasiones entraña la evaluación de presencia y gravedad de las lesiones coronarias en estos pacientes. A continuación se excluyeron los diagnósticos de angina inestable para minimizar la heterogeneidad de la muestra. De 43 pacientes no se disponía de datos sobre el seguimiento tras el alta, por lo que se los excluyó.
Así, la cohorte final se compone de 1.883 pacientes con diagnóstico definitivo de IAMSEST.
Se definió IAMSEST en presencia de síntomas compatibles con isquemia miocárdica, ausencia de elevación persistente del segmento ST en el electrocardiograma inicial y elevación de troponina I cardiaca por encima del límite superior de la normalidad (reactivos Flex®, sistema Dimension®, Siemens® Inc.; Estados Unidos).
Se clasificó a los pacientes en dos grupos según tuvieran o no lesiones estenóticas ≥ 70%, valoradas visualmente a criterio del hemodinamista responsable. Este porcentaje equivale a una estenosis del 50% mediante el método de análisis cuantitativo13. Las lesiones del tronco común izquierdo (TCI) se consideraron significativas si eran ≥ 50%.
El estudio se llevó a cabo de acuerdo con los principios de la Declaración de Helsinki.
Objetivo y seguimientoEl objetivo primario del estudio era evaluar el efecto pronóstico de la ausencia de lesiones coronarias significativas en el evento combinado de muerte y reingreso por SCA (reSCA). El objetivo secundario, determinar mortalidad y reSCA.
Tras el alta, se dio seguimiento a los pacientes en una consulta monográfica de cardiopatía isquémica, así como por atención primaria. El seguimiento estructurado se realizó a través de la historia electrónica (única en la comunidad autónoma de Galicia, programa IANUS), revisando asistencias médicas y registros hospitalarios y recurriendo en determinados casos al contacto telefónico. La media de seguimiento fue de 4,8 ± 2,6 años.
Análisis estadísticoLas variables cuantitativas se expresan como media ± desviación estándar y las cualitativas, como recuento (porcentaje). Se utilizó el test de la χ2 o el exacto de Fisher para comparar las variables cualitativas en la cohorte previa al apareamiento.
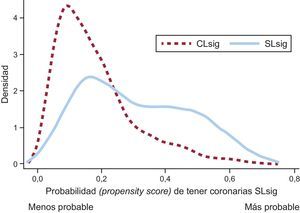
Dada la naturaleza no aleatorizada del estudio y los múltiples sesgos que pueden influir en el efecto pronóstico de arterias coronarias SLsig, se realizó un análisis mediante propensity score matching para minimizar el sesgo que supone estudiar el efecto de arterias coronarias SLsig a partir de un estudio observacional. Mediante el propensity score, se evaluó la probabilidad de cada individuo de tener arterias coronarias SLsig según sus características basales. Posteriormente se realizó propensity score matching, que iguala las características de los grupos por unas variables definidas, lo que permite analizar el efecto de una intervención o factor. Para el propensity score matching, usamos un protocolo 1:1 sin reemplazo, con caliper de 0,1 desviaciones estándar del propensity score.
El propensity score matching se realizó mediante regresión logística binaria en la que la variable dependiente era SLsig y las variables explicativas: edad, sexo, diabetes mellitus, tabaquismo, hipertensión arterial, arteriopatía periférica, infarto de miocardio previo, fibrilación auricular previa, pico de troponina I, desviación del ST (descenso del ST ≥ 0,5mm o elevación transitoria del ST), creatinina sérica, hemoglobina, frecuencia cardiaca y clase Killip. Mediante dicho análisis, se obtuvieron dos grupos de 367 pacientes apareados por la condición de ausencia o presencia de lesiones coronarias significativas. La capacidad predictiva del modelo usado para generar el propensity score fue de 0,74 (intervalo de confianza del 95% [IC95%], 0,72-0,77; p < 0,001], con excelente calibración (Hosmer-Lemeshow, p = 0,68). El grado de superposición del propensity score entre ambos grupos se ilustra en la figura 2.
Los análisis de supervivencia se realizaron en la cohorte apareada. Las curvas de supervivencia y de supervivencia libre del evento combinado muerte o reSCA se trazaron mediante el método de Kaplan-Meier, y se compararon por el log rank test estratificado. Posteriormente se construyó un modelo de regresión de Cox que incluyó como variable explicativa las coronarias SLsig. Debido a la naturaleza apareada de la muestra, se estratificó en las estimaciones generadas por la regresión de Cox por la variable que identifica cada par de entre los 367 pares de pacientes.
Para el análisis de supervivencia libre de reSCA, se trazaron las curvas de incidencia acumulada y las diferencias entre grupos se analizaron con la prueba de Gray; el efecto de la variable explicativa coronarias SLsig en el riesgo de reSCA se determinó mediante un modelo de regresión de Fine y Gray para riesgos competitivos (muerte y reSCA)14.
Dentro del grupo de pacientes con lesiones significativas, la gravedad y la extensión de la enfermedad coronaria (uno, dos y tres vasos/TCI) son diferentes y con pronósticos distintos. Para comprender mejor el impacto de SLsig con respecto a esos subgrupos, se comparó la incidencia de los objetivos primario y secundario entre las coronarias SLsig y los subgrupos de coronarias con lesiones significativas según su gravedad y su extensión (uno, dos y tres vasos/TCI). Esto se realizó ajustando los modelos previos de supervivencia por el score GRACE15. El supuesto de proporcionalidad del riesgo se evaluó mediante el análisis de los residuos de Schoenfeld.
Los valores p de significación estadística y de HR (hazard ratio) o sHR (subhazard ratio) en caso de reSCA, n sus respectivos IC95%, se calcularon y estimaron respectivamente mediante la técnica de jackknife con 350 replicaciones. Los análisis estadísticos se realizaron mediante los programas SPSS 21 y STATA 13. Se consideró un resultado estadísticamente significativo si p < 0,05.
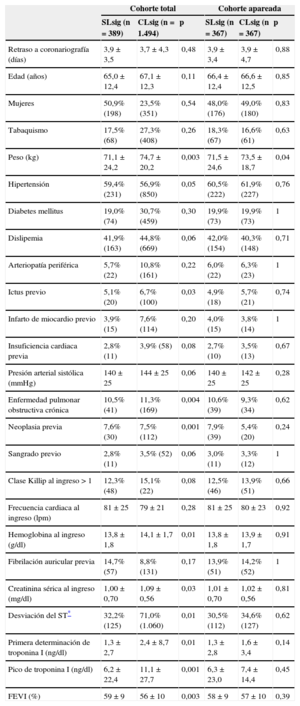
RESULTADOSCaracterísticas basalesEn el conjunto de la población estudiada, los pacientes del grupo de coronarias SLsig eran más jóvenes y más frecuentemente mujeres (tabla 1). También presentaban menor prevalencia de tabaquismo, diabetes mellitus, arteriopatía periférica e infarto previo, pero mayor porcentaje de antecedentes de fibrilación auricular. La presencia de desviación del ST fue menor en el grupo de pacientes SLsig, que también tuvieron menores valores pico de troponina I. La proporción de pacientes SLsig no experimentó cambios significativos a lo largo de los años del registro: 2003–2006, 19,5%; 2007–2009, 20,9%; 2010–2012, 22,2% (p = 0,61).
Características basales estratificadas por presencia o ausencia de lesiones coronarias significativas en las cohortes total y apareada
| Cohorte total | Cohorte apareada | |||||
|---|---|---|---|---|---|---|
| SLsig (n = 389) | CLsig (n = 1.494) | p | SLsig (n = 367) | CLsig (n = 367) | p | |
| Retraso a coronariografía (días) | 3,9 ± 3,5 | 3,7 ± 4,3 | 0,48 | 3,9 ± 3,4 | 3,9 ± 4,7 | 0,88 |
| Edad (años) | 65,0 ± 12,4 | 67,1 ± 12,3 | 0,11 | 66,4 ± 12,4 | 66,6 ± 12,5 | 0,85 |
| Mujeres | 50,9% (198) | 23,5% (351) | 0,54 | 48,0% (176) | 49,0% (180) | 0,83 |
| Tabaquismo | 17,5% (68) | 27,3% (408) | 0,26 | 18,3% (67) | 16,6% (61) | 0,63 |
| Peso (kg) | 71,1 ± 24,2 | 74,7 ± 20,2 | 0,003 | 71,5 ± 24,6 | 73,5 ± 18,7 | 0,04 |
| Hipertensión | 59,4% (231) | 56,9% (850) | 0,05 | 60,5% (222) | 61,9% (227) | 0,76 |
| Diabetes mellitus | 19,0% (74) | 30,7% (459) | 0,30 | 19,9% (73) | 19,9% (73) | 1 |
| Dislipemia | 41,9% (163) | 44,8% (669) | 0,06 | 42,0% (154) | 40,3% (148) | 0,71 |
| Arteriopatía periférica | 5,7% (22) | 10,8% (161) | 0,22 | 6,0% (22) | 6,3% (23) | 1 |
| Ictus previo | 5,1% (20) | 6,7% (100) | 0,03 | 4,9% (18) | 5,7% (21) | 0,74 |
| Infarto de miocardio previo | 3,9% (15) | 7,6% (114) | 0,20 | 4,0% (15) | 3,8% (14) | 1 |
| Insuficiencia cardiaca previa | 2,8% (11) | 3,9% (58) | 0,08 | 2,7% (10) | 3,5% (13) | 0,67 |
| Presión arterial sistólica (mmHg) | 140 ± 25 | 144 ± 25 | 0,06 | 140 ± 25 | 142 ± 25 | 0,28 |
| Enfermedad pulmonar obstructiva crónica | 10,5% (41) | 11,3% (169) | 0,004 | 10,6% (39) | 9,3% (34) | 0,62 |
| Neoplasia previa | 7,6% (30) | 7,5% (112) | 0,001 | 7,9% (39) | 5,4% (20) | 0,24 |
| Sangrado previo | 2,8% (11) | 3,5% (52) | 0,06 | 3,0% (11) | 3,3% (12) | 1 |
| Clase Killip al ingreso > 1 | 12,3% (48) | 15,1% (22) | 0,08 | 12,5% (46) | 13,9% (51) | 0,66 |
| Frecuencia cardiaca al ingreso (lpm) | 81 ± 25 | 79 ± 21 | 0,28 | 81 ± 25 | 80 ± 23 | 0,92 |
| Hemoglobina al ingreso (g/dl) | 13,8 ± 1,8 | 14,1 ± 1,7 | 0,01 | 13,8 ± 1,8 | 13,9 ± 1,7 | 0,91 |
| Fibrilación auricular previa | 14,7% (57) | 8,8% (131) | 0,17 | 13,9% (51) | 14,2% (52) | 1 |
| Creatinina sérica al ingreso (mg/dl) | 1,00 ± 0,70 | 1,09 ± 0,56 | 0,03 | 1,01 ± 0,70 | 1,02 ± 0,56 | 0,81 |
| Desviación del ST* | 32,2% (125) | 71,0% (1.060) | 0,01 | 30,5% (112) | 34,6% (127) | 0,62 |
| Primera determinación de troponina I (ng/dl) | 1,3 ± 2,7 | 2,4 ± 8,7 | 0,01 | 1,3 ± 2,8 | 1,6 ± 3,4 | 0,14 |
| Pico de troponina I (ng/dl) | 6,2 ± 22,4 | 11,1 ± 27,7 | 0,001 | 6,3 ± 23,0 | 7,4 ± 14,4 | 0,45 |
| FEVI (%) | 59 ± 9 | 56 ± 10 | 0,003 | 58 ± 9 | 57 ± 10 | 0,39 |
CLsig: con lesiones significativas; FEVI: fracción de eyección del ventrículo izquierdo; SLsig: sin lesiones significativas.
El ajuste por el propensity score proporcionó 367 pacientes en el grupo SLsig a los que se apareó con los otros 367 pacientes del grupo de coronarias con lesiones significativas. El equilibrio en la distribución de las covariables basales entre los pacientes adecuadamente apareados se resume en la tabla 1.
La tabla 2 resume los diagnósticos angiográficos específicos dentro del grupo SLsig: el 61,6% presentaban coronarias normales o con irregularidades parietales y un 15,3% de ellos tenían lesiones intermedias (un 50-70% de estenosis).
Diagnósticos específicos dentro del grupo de pacientes (n = 367) con el diagnóstico genérico de coronarias sin lesiones significativas
| Coronarias normales o con irregularidades parietales | 61,6% (226) |
| Lesiones intermedias (estenosis, 50-70%) | 15,3% (56) |
| Milking | 4,1% (15) |
| Espasmo o sospecha de espasmo | 4,4% (16) |
| Flujo lento | 8,4% (31) |
| Síndrome de tako-tsubo | 3,3% (12) |
| Trombo o disección | 0,5% (2) |
| Ectasia/aneurisma | 2,5% (9) |
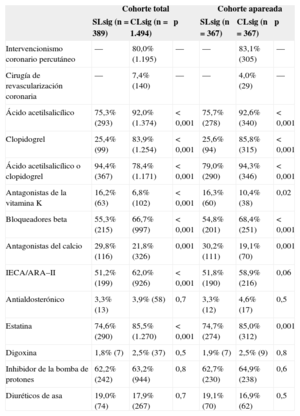
En la tabla 3 se resumen las diferencias en el tratamiento al alta por subgrupos según presencia o ausencia de lesiones coronarias significativas. Excepto para digoxina, diuréticos e inhibidores de la bomba de protones, los pacientes del grupo SLsig recibieron en significativamente menor proporción todos los fármacos de indicación de clase I16: antiagregantes, estatina e inhibidor de la enzima de conversión de la angiotensina/antagonista del receptor de la angiotensina II. La prescripción de bloqueadores beta en el grupo SLsig también fue significativamente menor. En cambio, hubo mayor propoción de prescripción de antagonistas de los canales del calcio entre los pacientes SLsig.
Tratamiento intrahospitalario y al alta en la cohorte apareada por presencia o ausencia de lesiones coronarias significativas
| Cohorte total | Cohorte apareada | |||||
|---|---|---|---|---|---|---|
| SLsig (n = 389) | CLsig (n = 1.494) | p | SLsig (n = 367) | CLsig (n = 367) | p | |
| Intervencionismo coronario percutáneo | — | 80,0% (1.195) | — | — | 83,1% (305) | — |
| Cirugía de revascularización coronaria | — | 7,4% (140) | — | — | 4,0% (29) | — |
| Ácido acetilsalicílico | 75,3% (293) | 92,0% (1.374) | < 0,001 | 75,7% (278) | 92,6% (340) | < 0,001 |
| Clopidogrel | 25,4% (99) | 83,9% (1.254) | < 0,001 | 25,6% (94) | 85,8% (315) | < 0,001 |
| Ácido acetilsalicílico o clopidogrel | 94,4% (367) | 78,4% (1.171) | < 0,001 | 79,0% (290) | 94,3% (346) | < 0,001 |
| Antagonistas de la vitamina K | 16,2% (63) | 6,8% (102) | < 0,001 | 16,3% (60) | 10,4% (38) | 0,02 |
| Bloqueadores beta | 55,3% (215) | 66,7% (997) | < 0,001 | 54,8% (201) | 68,4% (251) | < 0,001 |
| Antagonistas del calcio | 29,8% (116) | 21,8% (326) | 0,001 | 30,2% (111) | 19,1% (70) | 0,001 |
| IECA/ARA–II | 51,2% (199) | 62,0% (926) | < 0,001 | 51,8% (190) | 58,9% (216) | 0,06 |
| Antialdosterónico | 3,3% (13) | 3,9% (58) | 0,7 | 3,3% (12) | 4,6% (17) | 0,5 |
| Estatina | 74,6% (290) | 85,5% (1.270) | < 0,001 | 74,7% (274) | 85,0% (312) | 0,001 |
| Digoxina | 1,8% (7) | 2,5% (37) | 0,5 | 1,9% (7) | 2,5% (9) | 0,8 |
| Inhibidor de la bomba de protones | 62,2% (242) | 63,2% (944) | 0,8 | 62,7% (230) | 64,9% (238) | 0,6 |
| Diuréticos de asa | 19,0% (74) | 17,9% (267) | 0,7 | 19,1% (70) | 16,9% (62) | 0,5 |
ARA-II: antagonistas del receptor de la angiotensina II; CLsig: con lesiones significativas; IECA: inhibidores de la enzima de conversión de la angiotensina; SLsig: sin lesiones significativas.
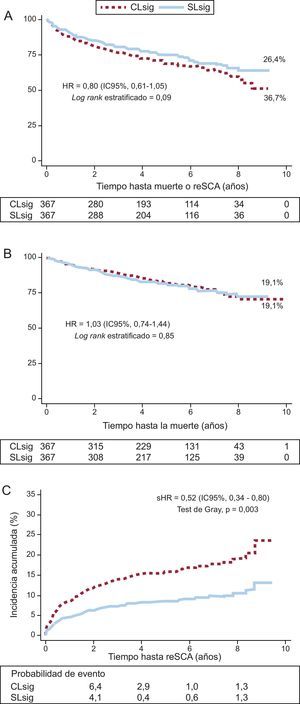
En la cohorte apareada, la tasa del evento primario fue ligeramente menor (26,4%) en el grupo SLsig, comparada con el 32,7% en el otro grupo (p = 0,09) (figura 3A). No se detectaron diferencias significativas en la mortalidad, que fue del 19,1% en ambos grupos (figura 3B).
A: curvas de supervivencia y de supervivecia libre de reingreso por síndrome coronario agudo por subgrupos según presencia o ausencia de lesiones coronarias significativas. B: curvas de supervivencia por subgrupos según presencia o ausencia de lesiones coronarias significativas. C: incidencia acumulada de reingreso por síndrome coronario agudo por subgrupos según la presencia o ausencia de lesiones coronarias significativas. Se ajusta por mortalidad durante el seguimiento como episodio competitivo. CLsig: con lesiones significativas; HR: hazard ratio; IC95%: intervalo de confianza del 95%; reSCA: reingreso por síndrome coronario agudo; sHR: subhazard ratio; SLsig: sin lesiones significativas.
Se disponía de datos sobre la causa de muerte en 88 de 140 (62,9%) pacientes: la causa de muerte fue cardiovascular en el 14,3% (n = 20) en SLsig frente al 19,3% (n = 27) de coronarias con lesiones significativas (p = 0,38).
Los sujetos del grupo SLsig mostraron menor incidencia de reSCA en el seguimiento que los individuos con lesiones significativas (2,0 frente a 3,9/100 pacientes-año en el otro grupo; p = 0,003). Dichas curvas mostraron divergencia precozmente durante el seguimiento (figura 3C).
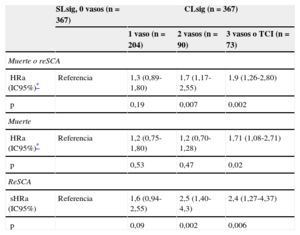
En la tabla 4, se presenta el efecto pronóstico ajustado de SLsig comparado con enfermedad de uno, dos y tres vasos/TCI. Tras ajustar por el score GRACE, no se detectaron diferencias entre SLsig y enfermedad de un vaso en cuanto a la ocurrencia del combinado de muerte y reSCA (HR = 1,3; IC95%, 0,89-1,80; p = 0,19). En cambio, al comparar SLsig con enfermedad de dos o tres vasos/TCI, esta mostró un impacto negativo significativamente mayor en la aparición de muerte o reSCA: HR = 1,7 (IC95%, 1,17-2,55; p = 0,007) y HR = 1,9 (IC95%, 1,26-2,80; p = 0,002) respectivamente.
Efecto pronóstico ajustado de la ausencia de lesiones coronarias obstructivas y de las lesiones coronarias obstructivas según su gravedad en la cohorte apareada
| SLsig, 0 vasos (n = 367) | CLsig (n = 367) | |||
|---|---|---|---|---|
| 1 vaso (n = 204) | 2 vasos (n = 90) | 3 vasos o TCI (n = 73) | ||
| Muerte o reSCA | ||||
| HRa (IC95%)* | Referencia | 1,3 (0,89-1,80) | 1,7 (1,17-2,55) | 1,9 (1,26-2,80) |
| p | 0,19 | 0,007 | 0,002 | |
| Muerte | ||||
| HRa (IC95%)* | Referencia | 1,2 (0,75-1,80) | 1,2 (0,70-1,28) | 1,71 (1,08-2,71) |
| p | 0,53 | 0,47 | 0,02 | |
| ReSCA | ||||
| sHRa (IC95%) | Referencia | 1,6 (0,94-2,55) | 2,5 (1,40-4,3) | 2,4 (1,27-4,37) |
| p | 0,09 | 0,002 | 0,006 | |
CLsig: con lesiones significativas; HRa: hazard ratio ajustada; IC95%: intervalo de confianza del 95%; ReSCA: reingreso por síndrome coronario agudo; sHRa: subhazard ratio ajustada; SLsig: sin lesiones significativas; TCI: tronco común izquierdo.
La presencia de arterias coronarias SLsig ejerció un efecto protector contra las reSCA, especialmente al comparar coronarias SLsig con enfermedad coronaria de dos vasos (sHR = 2,5; IC95%, 1,40-4,30; p = 0,002) y tres vasos/TCI (sHR = 2,4; IC95%, 1,27-4,37; p = 0,006). En cambio, la mortalidad fue similar en coronarias SLsig y enfermedad coronaria significativa de uno y dos vasos, pero significativamente menor que en enfermedad de tres vasos/TCI.
DISCUSIÓNEl hallazgo principal de este estudio consiste en que los pacientes con un IAMSEST y coronarias SLsig tienen elevado riesgo de muerte que no es signicativamente distinto que el de los pacientes con IAMSEST y coronarias con lesiones significativas. Aproximadamente 1 de cada 5 pacientes con IAMSEST y coronarias SLsig (cuya media de edad al ingreso era 68 años) mueren en los 4,8 ± 2,6 años siguientes al alta.
Los datos señalan que el riesgo ajustado de muerte de los pacientes con IAMSEST y coronarias SLsig no es significativamente distinto del observado en los pacientes con afección coronaria significativa de dos vasos, y únicamente lo supera el subgrupo de pacientes con mayores extensión y gravedad de la enfermedad coronaria (tres vasos/TCI). El efecto ajustado del IAMSEST y coronarias SLsig en el riesgo de reSCA tampoco fue significativamente distinto del observado en aquellos con afección de un vaso.
Este estudio, representa el primer trabajo sobre pacientes de la vida real en que se investiga el pronóstico a largo plazo tras el alta de pacientes con IAMSEST y arterias coronarias SLsig, utilizando un abordaje analítico mediante propensity score matching. Además, en el presente trabajo se ha comparado, por primera vez, el pronóstico según la presencia o ausencia de coronarias SLsig en pacientes que sobrevivieron a la fase aguda de un IAMSEST. Este enfoque tiene interés clínico, ya que a los pacientes con IAMSEST y coronarias SLsig se los puede considerar durante el seguimiento, de forma engañosa, individuos con bajo riesgo de presentar futuros eventos adversos.
El pronóstico en los pacientes con IAMSEST y coronarias SLsig es motivo de controversia, en especial en lo que se refiere al pronóstico a largo plazo. Varios trabajos demuestran el buen pronóstico a corto plazo de esos pacientes en comparación con los que tienen lesiones coronarias significativas3,11. Sin embargo, hay poca evidencia de la evolución a largo plazo del pronóstico de IAMSEST y coronarias SLsig. Hirota et al17 estudiaron a 274 pacientes con dolor torácico y coronarias SLsig, y demostraron una baja tasa de eventos cardiovasculares mayores a largo plazo, entre 2 y 13 años de seguimiento. En España, Cortell et al10, tras 3 años de seguimiento, observaron que la ausencia de estenosis coronaria significativa se asoció a una disminución del riesgo de muerte o infarto de miocardio (HR = 0,3; IC95%, 0,2-0,9). El análisis de datos agupados de más de 30.000 pacientes, procedentes de ocho ensayos clínicos realizados entre 1994 y 2008, mostró que la ausencia de estenosis coronarias significativas en un SCA sin elevación del segmento ST protege de reinfarto o muerte a los 6 meses11.
Aunque los hallazgos de este estudio no son directamente comparables con los de los previos, principalmente por diferencias en el diseño, los datos respecto a la elevada tasa de muerte de los pacientes con IAMSEST y coronarias SLsig y la menor incidencia de reSCA concuerdan con los de un reciente subestudio del ensayo clínico ACUITY18. Hay que destacar que este trabajo, a diferencia del subestudio del ensayo clínico ACUITY, proporciona información de supervivientes al evento índice, además del mayor tamaño muestral que permite comparar el efecto del grupo SLsig con diferentes subgrupos de distintas extensión y gravedad de la enfermedad coronaria. De hecho, los datos de este estudio apuntan a que los pacientes con IAMSEST y coronarias SLsig tienen mayor mortalidad que los de enfermedad coronaria de un vaso y similar a la de la afección de dos vasos, y únicamente la supera la afección coronaria más extensa y grave representada por la enfermedad de tres vasos/TCI. Estos datos concuerdan con lo reportado por Larsen et al9; pese a encontrar que la mortalidad a 3,3 años de seguimiento era significativamente más baja en los pacientes con infarto agudo de miocardio y coronarias SLsig, esa diferencia a favor del grupo SLsig desparecía tras estratificar la muestra en pacientes con coronarias absolutamente normales (mortalidad del 4%), coronarias con lesiones < 50% (mortalidad del 2,9%) y lesiones significativas de uno o dos vasos (mortalidad del 3,3%). Larsen et al9 observaron también que la mortalidad de los pacientes con enfermedad de tres vasos o TCI, al igual que en esta serie, fue el único escenario donde la mortalidad a largo plazo superó a la observada en el grupo SLsig.
Por lo tanto, los datos de este estudio, junto con los procedentes del subestudio del ensayo clínico ACUITY18 y los propuestos por Larsen et al9, advierten de que la coronariografía no es una herramienta eficaz por sí sola para definir el riesgo de los pacientes con IAMSEST y coronarias SLsig, particularmente en cuanto a mortalidad.
El mal pronóstico de los pacientes con IAMSEST y coronarias SLsig no es fácil de explicar. La coronariografía puede subestimar la presencia de una carga aterosclerótica importante al producirse una expansion excéntrica de la placa aterosclerótica que no es detectable en coronariografía4,5. Pequeñas roturas e incluso erosiones de la placa aterosclerótica pueden aparecer a la histología en ausencia de estenosis coronaria significativa6,7.
Por otro lado, una trombosis coronaria ya resuelta en el momento de la angiografía, en especial en el contexto de la multiterapia antitrombótica, puede dejar tan solo como vestigio una estenosis no significativa, a pesar de su inestabilidad. El espasmo coronario también puede ejercer un papel en la provocación de un IAMSEST y coronarias SLsig, y puede asociarse a muerte19, aunque a menudo es de naturaleza benigna.
El hecho de que esos pacientes no reciban una adecuada terapia de prevención secundaria también puede haber afectado a su pronóstico. En esta serie, la prescripción de fármacos de indicación de clase I16 (antiagregantes, estatinas e inhibidor de la enzima de conversión de la angiotensina o antagonista del receptor de la angiotensina II) fue mucho menor entre los pacientes SLsig. Desafortunadamente, solo se puede encontrar factores etiológicos relacionados con el IAMSEST y coronarias SLsig en una minoría de casos20. En este estudio se aportan varias causas como posibles mecanismos subyacentes al IAMSEST y coronarias SLsig, tales como flujo lento, sospecha de espasmo, milking y síndrome de tako-tsubo, entre otros. El pronóstico de pacientes con síndrome de tako-tsubo se sabe que es benigno21 y no parece que pueda explicar la elevada tasa de muerte del grupo SLsig observada en este estudio.
Los resultados de este estudio pueden tener implicaciones clínicas. La elevada mortalidad de los pacientes con IAMSEST y coronarias SLsig indica que esta entidad clínica se debe afrontar con cautela y que debería realizarse un estudio etiológico exhaustivo. La realización de estudios de imagen para la caracterización y cuantificación de placas de ateroma, como ecocardiografía intravascular22,23 o angiografía coronaria por tomografía computarizada24, así como estudios angiográficos funcionales25 y posiblemente resonancia magnética, deberían formar parte de la batería de pruebas diagnósticas para diferenciar pequeñas roturas o erosiones de placa de otras entidades diferentes de un SCA, como disección de aorta o tromboembolia pulmonar, entre otros.
La estratificación del riesgo de muerte o reSCA en este subgrupo de pacientes es de especial interés, dada la dificultad en la vida real de alcanzar un diagnóstico preciso, lo que permitiría identificar a los pacientes que más se beneficiarían de medidas terapéuticas y seguimiento más estrecho.
Por otro lado, aunque los pacientes con coronarias SLsig recibieron al alta menos frecuentemente fármacos de demostrada eficacia pronostica, se desconoce si el beneficio pronóstico de esos fármacos es análogo al esperado para el conjunto de pacientes con SCA. Es deseable que esta cuestión sea resuelta en futuros estudios.
LimitacionesSe trata de un estudio retrospectivo, con las limitaciones inherentes a este tipo de trabajos. El cateterismo se indicó a criterio del cardiólogo responsable y se excluyó a los pacientes con antecedentes de revascularización coronaria, lo cual pudo influir en la prevalencia del IAMSEST y coronarias SLsig. Sin embargo, es importante señalar que el objetivo no era determinar la prevalencia o carga asistencial ni predictores de coronarias SLsig. A pesar de que el análisis por propensity score es más robusto que la regresión clásica, adolece de ciertas debilidades como que no es posible corregir ciertos factores de confusión no medidos. Aunque en este estudio se excluyeron tanto los infartos agudos de miocardio tipo 2 como los SCA no confirmados al alta, no es posible descartar completamente causas secundarias asociadas a mal pronóstico8, y puede que algunos de los pacientes incluidos en este estudio se hayan diagnosticado de IAMSEST cuando se trataba de síntomas isquémicos con elevación de troponina por causa distinta de un SCA. Por último, la cuantificación de las lesiones coronarias fue visual y no por análisis cuantitativo, si bien esto refleja la práctica asistencial en muchos centros del mundo. Por desgracia, en este estudio no se contó para el abordaje diagnóstico con datos sobre pruebas funcionales o de imagen intracoronaria; tampoco se dispuso de pruebas de caracterización miocárdica mediante resonancia magnética cardiaca. Por último, debido a la carencia de datos sobre el tratamiento durante el seguimiento, no se puede descartar que las diferencias observadas entre ambos grupos puedan deberse, al menos en parte, a las diferencias en el tratamiento entre los dos grupos estudiados.
CONCLUSIONESEn este registro contemporáneo de pacientes con SCA, la mortalidad a largo plazo tras el alta de ese subgrupo de pacientes es alarmante en tanto que desproporcionada respecto a la gravedad o el riesgo en que se suele clasificar a esos individuos. La mortalidad o reSCA en IAMSEST y arterias coronarias SLsig puede ser similar a la de los pacientes con enfermedad coronaria significativa de un vaso, pero menor que en la de dos o más vasos.
CONFLICTO DE INTERESESNinguno.
A todo el personal de cardiología del Complejo Hospitalario Universitario de Santiago de Compostela, por su sensacional trabajo clínico y su implicación. Agradecimiento especial a Isabel Arufe y Belen Outes, enfermeras de la unidad coronaria, por su contribución en la elaboración de este trabajo.