Palabras clave
*Al final del artículo se relacionan los miembros del equipo de investigación MESYAS.
INTRODUCCIÓN
Desde la identificación de los factores de riesgo cardiovascular (FRCV), el primer objetivo para emprender estrategias de prevención y tratamiento ha sido describir su prevalencia1,2. Los FRCV suelen aparecer de forma conjunta en una misma persona. A finales de la década de los años ochenta, Reaven3 describió el síndrome metabólico (SM) como la asociación de diversas características clínicas con un nexo fisiopatológico común: la resistencia insulínica. Posteriores hallazgos han evidenciado el papel básico de los FRCV y la resistencia insulínica en la evolución de las enfermedades ateroscleróticas. Por ejemplo, es bien conocido que la cardiopatía isquémica es la principal causa de morbimortalidad en las personas que tienen SM4.
La prevalencia de los FRCV ha sido ampliamente estudiada, en especial desde la publicación de los hallazgos del estudio de Framingham. Sin embargo, la prevalencia del SM y su impacto en las enfermedades cardiovasculares, a pesar de su sencillo diagnóstico5, no se ha descrito con tanta claridad. Los resultados de la tercera Encuesta Estadounidense de Salud y Nutrición (NHANES III) mostraron la alarmante prevalencia del 24%, que aumentaba hasta 42% entre las mujeres > 60 años de edad6. Otras cohortes americanas7,8 y europeas9,10 han verificado estos hallazgos.
El SM ha mostrado una asociación consistente con los FRCV y ha recibido un creciente interés desde la descripción de su fuerte correlación con nuevos marcadores de enfermedad aterosclerótica y disfunción endotelial, como la proteína C reactiva8, la microalbuminuria11 o el grosor y la rigidez vasculares12; además, el número de componentes del SM se correlaciona con la extensión de la enfermedad coronaria y sus complicaciones13, de forma que se ha propuesto al SM como la mejor integración de las variables analíticas en los pacientes que han tenido un infarto agudo de miocardio14. Esta creciente evidencia ha llevado a la redacción, por parte de comités de expertos de sociedades cardiológicas de amplio prestigio, de recomendaciones específicas para el manejo clínico de los pacientes con SM15.
En España hay bastante información sobre los FRCV16-21, pero menos sobre el SM. Se ha demostrado la elevada prevalencia de resistencia insulínica y su importante poder predictivo para el desarrollo de SM22. La prevalencia en una encuesta comunitaria fue del 24%23, mientras que en otro estudio la prevalencia fue del 8% entre los sujetos sin cardiopatía isquémica y del 41% en los que sí la tenían24. Estos datos se han corroborado en un estudio reciente, tanto en lo referente a la prevalencia de SM como a la resistencia insulínica25; además, ya disponemos de un estudio que demuestra que la presencia de SM aumenta el riesgo cardiovascular de los diabéticos26.
Es probable que estos datos no sean completamente representativos de la población española. El registro MESYAS (MEtabolic SYndrome in Active Subjects) surgió con la idea de aclarar la prevalencia de SM en una amplia muestra española. Se decidió incluir a sujetos laboralmente activos por ser un colectivo accesible a través de las mutuas de sus empresas y abarcar una franja de edad en la que la incidencia de las enfermedades cardiovasculares es mayor. Además, es en este colectivo donde los años potenciales de vida perdidos, las bajas laborales o las incapacidades tienen mayor relevancia socioeconómica. En fases posteriores del registro MESYAS, ya diseñadas, se pretende evaluar prospectivamente la incidencia de SM y su impacto específico en las enfermedades cardiovasculares. En el presente trabajo presentamos los datos de prevalencia de los primeros trabajadores analizados y su relación con los diferentes puestos laborales.
SUJETOS Y MÉTODO
Selección y criterios de inclusión y exclusión
La descripción de la prevalencia del SM en el registro MESYAS se planificó como estudio epidemiológico transversal. Se seleccionó a los trabajadores mediante las revisiones anuales realizadas durante el año 2003 por las mutuas laborales de 2 instituciones diferentes: El Corte Inglés de Valencia (la mayoría empleados en la tienda o la oficina) y la factoría Ford de Almussafes, Valencia (con empleados en trabajos manuales, supervisores y directivos). La prevalencia de los FRCV en la segunda de estas cohortes ha sido publicada con anterioridad16.
Los datos de las evaluaciones anuales estaban disponibles en 8.169 trabajadores. Excluimos a los 913 trabajadores en los que no se habían registrado todos los componentes analíticos precisos para el diagnóstico del SM, por lo que finalmente se incluyó a 7.256 sujetos (88,8%).
Recogida de datos y diagnóstico del síndrome metabólico
Diseñamos una base de datos unificada para recoger los datos de ambas mutuas laborales. Todos los sujetos incluidos y los máximos representantes de las empresas firmaron un consentimiento informado en el que aprobaban la utilización de sus datos, con la garantía del anonimato, sin que hubiera la posibilidad de ser identificados por su nombre, número de empleado o cualquier otro dato. El protocolo fue aprobado por el comité ético ad hoc de la Sección de Cardiología Preventiva de la Sociedad Española de Cardiología.
El diagnóstico del SM se realizó cuando en un mismo individuo se cumplían 3 de los 5 criterios diagnósticos siguientes (ATP-III modificados)5: índice de masa corporal (IMC) > 28,8; presión arterial (PA) ≥ 130/85 mmHg; colesterol unido a lipoproteínas de alta densidad (cHDL) < 40 mg/dl en varones o < 50 mg/dl en mujeres; triglicéridos ≥ 150 mg/dl; glucemia basal en ayunas ≥ 110 mg/dl o recibir tratamiento hipoglucemiante, o la presencia de una diabetes mellitus previamente diagnosticada. La obesidad abdominal se evaluó mediante un IMC ≥ 28,8 en lugar del perímetro abdominal, modificación ya validada en grandes cohortes8,9. Se realizó la prueba de sobrecarga oral de glucosa en todos los sujetos con una glucemia basal alterada (entre 110 y 125 mg/dl) para el correcto diagnóstico de la diabetes.
Las muestras analíticas se obtuvieron después de 12 h de ayuno y fueron procesadas en el mismo laboratorio. La concentración de colesterol unido a lipoproteínas de baja densidad (cLDL) se obtuvo mediante la fórmula de Friedewald y el colesterol no-HDL se obtuvo mediante la resta del colesterol total menos el cHDL. La presión de pulso se obtuvo determinando la diferencia entre la PA sistólica (PAS) y la diastólica (PAD); la presión arterial media (PAM) se calculó como un tercio de la suma de la PAS más el doble de la PAD. El hábito tabáquico se clasificó de la siguiente manera: fumadores activos, ex fumadores (los que habían abandonado el hábito más de 1 año antes de entrar en el registro) y no fumadores. Según el puesto de trabajo, los individuos fueron clasificados como trabajadores manuales, trabajadores de oficina o atención al público y directivos, de acuerdo con la actividad física y la preparación necesarias para las tareas desempeñadas16.
Análisis estadístico
Los datos fueron procesados mediante los programas Access 2000 y SPSS 11.0. Las variables cuantitativas se presentan como media ± desviación estándar (DE); todas las variables se consideraron normales. El ajuste de prevalencias y de medias se realizó en una población plana, con una subdivisión etaria por décadas. Se realizaron las pruebas de la t de Student y de la χ² para valorar las diferencias estadísticas entre las características de los participantes, y el análisis de la varianza de 1 factor para las diferencias entre las categorías laborales. El cálculo de las oportunidades relativas (odds ratio [OR]) se estimó mediante un análisis de regresión logística multivariable en el que se introdujeron la presencia de SM como variable dependiente y la edad y el sexo, junto con las variables de estudio (categoría laboral, obesidad, hipertensión), como covariables. En los análisis particulares se especifica cuáles de ellas fueron incluidas. Se consideraron estadísticamente significativos los valores de p ≤ 0,05.
RESULTADOS
Prevalencia del síndrome metabólico
De los 7.256 sujetos incluidos, el 82,4% era varón y la edad media era de 45,4 ± 8,9 años. Las características generales, las medias de los FRCV y los componentes del SM se muestran en la tabla 1. Los varones de la muestra tienen significativamente mayor edad.
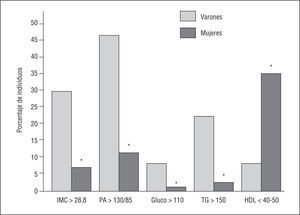
La prevalencia global del SM es del 10,2% (743 de los 7.256 trabajadores; intervalo de confianza [IC] del 95%, 9,6-10,8%); la prevalencia ajustada por edad y sexo es del 5,8% (IC del 95%, 4,1-7,6) y es significativamente superior en varones (el 8,7%; IC del 95%, 7,3-10,0) que en mujeres (el 3,0%; IC del 95%, 0,8-5,1). La prevalencia de los criterios diagnósticos es la siguiente: PA ≥ 130/85 mmHg en el 40%; IMC ≥ 28,8 en el 28,5%; hipertrigliceridemia en el 18,3%; cHDL bajo en el 12,6% y glucemia basal alterada en el 7,5%. Los trabajadores con SM son significativamente mayores y con más frecuencia varones, y tienen valores superiores de glucemia basal, IMC, PAS y PAD, presión del pulso y PAM, colesterol total, triglicéridos y colesterol no-HDL, e inferiores de cHDL (todas las diferencias p < 0,001). Todos los componentes del SM son significativamente más prevalentes en los varones de nuestra muestra excepto el criterio de cHDL bajo, que lo es en las mujeres (fig. 1). Los números y porcentajes de sujetos que tienen alguno de los componentes de SM son los siguientes: 2.501 (el 34,5%) con ningún componente, 2.489 (el 34,3%) con 1, 1.523 (el 21%) con 2, 589 (el 8,1%) con 3, 140 (el 1,9%) con 4 y sólo 14 sujetos (el 0,2%) cumplen los 5 criterios.
Fig. 1. Porcentaje de individuos que presentan alguno de los 5 componentes del síndrome metabólico, según los criterios modificados ATP-III5. *p < 0,01 varones frente a mujeres. IMC: índice de masa corporal; PA: presión arterial (mmHg); Gluco: glucemia basal (mg/dl); HDL: lipoproteínas de alta densidad (mg/dl); TG: triglicéridos (mg/dl).
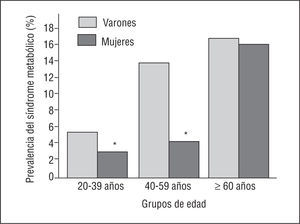
Como se muestra en la figura 2, la prevalencia del SM aumenta de forma paralela con la edad; entre los menores de 60 años es más prevalente en los varones, pero esta diferencia no se observa en los mayores de esta edad.
Fig. 2. Prevalencia del síndrome metabólico en función de la edad y el sexo. *p < 0,01 varones frente a mujeres.
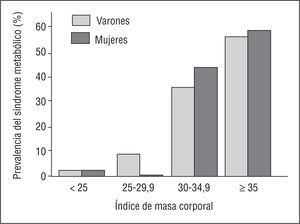
Después de estratificar por el IMC (fig. 3), la prevalencia del SM aumenta marcadamente en los valores de IMC > 30 (el 35% en varones y el 42,8% en mujeres) o ≥ 35 (el 43% en varones y el 57,2% en mujeres). Las mujeres con un IMC ≥ 35 tienen la mayor prevalencia de toda la cohorte (el 57,2%). La mayor parte de los individuos de la muestra son normoglucémicos, pues sólo el 3,5% tiene una glucemia basal alterada y el 4,2%, diabetes mellitus. La mayor prevalencia del SM aparece en los trabajadores con diabetes (el 58,4%), seguidos de los que tienen una glucemia basal alterada (el 50,4%). Los trabajadores con normoglucemia muestran una baja prevalencia del SM (el 6,5%).
Fig. 3. Prevalencia del síndrome metabólico en función del índice de masa corporal. p > 0,05 para todas las comparaciones.
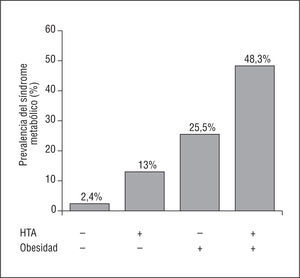
Para estudiar el efecto de la hipertensión arterial (HTA), la obesidad y la diabetes en la presencia de SM se realizó un análisis de regresión logística multivariable ajustado por edad y sexo. Los varones presentan una mayor tendencia a tener SM (OR = 3,2; IC del 95%, 2,2-4,7) en el modelo base (edad y sexo). Sobre esta base, la adición por separado de estos factores demuestra que, ajustados por sexo y edad, la presencia de HTA (PA > 140/90 mmHg) confiere riesgo elevado para la presencia de SM (OR = 4,4; IC del 95%, 3,8-5,2), aunque menor que el riesgo que confiere la presencia de obesidad (IMC > 30) (OR = 9,9; IC del 95%, 8,4-11,8) y ambos menores que el que confiere la diabetes (glucemia basal > 126 mg/dl) (OR = 11,1; IC del 95%, 8,6-14,5). En la figura 4 se muestra el aumento de la prevalencia de SM en función de la presencia de obesidad e hipertensión. En la tabla 2 se exponen las OR independientes para cada factor al considerar la influencia independiente de cada uno de estos factores en un modelo conjunto ajustado por edad como variable continua.
Fig. 4. Prevalencia del síndrome metabólico en función de la presencia de hipertensión arterial y obesidad. HTA: hipertensión arterial; +: presencia; : ausencia.
Categoría laboral y síndrome metabólico
En la tabla 3 se muestran las características globales de todas las personas incluidas clasificadas en 3 categorías laborales. Los trabajadores manuales, que representan dos tercios del total, son principalmente varones y tienen mayor edad, IMC, PAS y PAD, triglicéridos y hábito tabáquico. Los trabajadores de oficina son los más jóvenes, ambos sexos están igualmente representados, tienen los valores m&aa cute;s elevados de cHDL y más bajos de colesterol total (CT) y colesterol no-HDL de toda la muestra. Los directivos son también mayores y principalmente varones, y es el colectivo con mayores valores de glucemia, colesterol total y cLDL, mientras que son los menos fumadores.
La prevalencia bruta de SM es del 12,5% en los trabajadores manuales, del 7% en los ejecutivos y del 5,7% en los trabajadores de oficina. Sin embargo, las diferencias en la edad y en la proporción de sexos justifican la realización de un ajuste de prevalencias y medias. Según categoría laboral, los resultados ajustados se calcularon sólo para varones con edades comprendidas entre los 30 y los 60 años, debido al escaso número de mujeres y de sujetos con edades extremas en algunas categorías. Para este rango de edad, la prevalencia de SM en varones fue 11,3 (IC del 95%, 9,8-12,7). Las prevalencias ajustadas en cada categoría laboral son las siguientes: trabajadores manuales, 11,8 (IC del 95%, 10,2-13,4); trabajadores de oficina, 9,3 (IC del 95%, 6,1-12,5) y ejecutivos, 7,7 (IC del 95%, 2,6-12,8). Pese a las diferencias en la prevalencia, éstas no son estadísticamente significativas porque los IC del 95% se solapan. El análisis de regresión logística multivariable de la influencia de la categoría laboral sobre la presencia de SM, ajustado por edad y sexo y considerando una influencia incremental (directivos, trabajadores de oficina y trabajadores manuales), mostró diferencias significativas sólo en el último incremento, probablemente a causa del escaso número de directivos en la muestra. Por ello, calculamos la influencia considerando a directivos y trabajadores de oficina juntos, lo que mostró que el hecho de pertenecer a la categoría de trabajador manual aumenta la probabilidad de presentar SM (OR = 1,3; IC del 95%, 1,1-1,6) respecto a las otras 2 categorías laborales. Comprobamos que la inclusión en el modelo por separado del IMC, la PA o el cHDL no hace desaparecer la significación, lo que sí ocurre al añadir los triglicéridos, y sugiere que la mayor prevalencia en los trabajadores manuales depende de las diferencias en estas concentraciones.
Otros factores de riesgo y síndrome metabólico
Más del 50% de la muestra está compuesta por fumadores activos; esta característica tuvo la misma prevalencia entre los que tenían SM y los que no lo tenían. Sin embargo, los trabajadores con SM son con más frecuencia ex fumadores (30 frente a 20%; p < 0,001). Aunque varones y mujeres son fumadores en similares porcentajes, los varones son con más frecuencia ex fumadores (24 frente a 5%; p < 0,001).
La mayor parte de los individuos de la muestra es normoglucémica, dado que sólo el 3,5% tiene glucemia basal alterada y el 4,2% diabetes mellitus. En relación con esta clasificación, la mayor prevalencia del SM aparece en los trabajadores con diabetes (el 58,4%), seguida de los que tienen la glucemia basal alterada (el 50,4%). Los trabajadores con normoglucemia muestran una baja prevalencia del SM (el 6,5%). El análisis multivariable, ajustado por edad, sexo y PA, muestra que el riesgo que confiere la presencia de una glucemia basal alterada para presentar SM es muy alto (OR = 8,4; IC del 95%, 6,6-11,0), aunque inferior al que supone la presencia de diabetes mellitus (OR = 10,2; IC del 95%, 7,8-13,4).
DISCUSIÓN
Prevalencia del síndrome metabólico
En el registro MESYAS se describe la prevalencia de SM en un amplio colectivo de la población española. Según nuestros resultados, 1 de cada 10 trabajadores laboralmente activos tiene SM. Además, la prevalencia aumenta hasta el 45% en algunos subgrupos, a pesar de que es una muestra de bajo riesgo cardiovascular (casi el 70% de los sujetos no tiene ninguno o sólo 1 componente del SM) compuesta por individuos supuestamente sanos, al ser trabajadores en activo.
Los componentes del SM más prevalentes en nuestra población son la hipertensión arterial (el 44,4%) y el IMC > 28,8 (el 25,5%), seguidos de la hipertrigliceridemia (el 18,3%), el cHDL bajo (el 13,6%) y la glucemia basal alterada (el 7,5%). Entre los trabajadores que tienen SM, el componente de PA > 130/85 mmHg es el más prevalente (el 94,5%), aunque tan sólo un 61,6% era realmente hipertenso (PA > 140/90 mmHg). Estos resultados coinciden con los hallazgos del estudio WOSCOPS, en el que el 95% de los sujetos que tenían SM cumplía el criterio de PA elevada9. El hallazgo de una pequeña pero significativa diferencia en la presión del pulso coincide con los recientes hallazgos que demuestran que el SM se acompaña de aumento del grosor de la íntima-media y de la rigidez vascular12.
La prevalencia del SM aumenta de forma paralela con la edad y el IMC, lo que coincide con todos los grandes estudios publicados6-9. Los varones muestran una prevalencia significativamente mayor en los grupos de edad < 60 años, pero esta diferencia desaparece a partir de esta edad. Este hecho no había sido descrito con anterioridad y concuerda con la experiencia clínica de que los varones presentan complicaciones cardiovasculares en edades más precoces y que las mujeres las presentan unos 10 años más tarde (o tras la menopausia).
El aumento en la incidencia de sobrepeso y obesidad en los países occidentales y su relación con las enfermedades cardiovasculares ha hecho que adquiera el rango de principal problema sanitario de carácter epidémico27; la situación en nuestro país puede llegar a ser similar si se analiza con detenimiento la prevalencia de sobrepeso y obesidad de algunas series que no evaluaban específicamente este hecho16-18. Los resultados de Ascaso et al22 muestran el importante factor predictivo de la obesidad abdominal en la aparición de resistencia insulínica y SM. En nuestro estudio hemos evaluado la obesidad mediante el IMC y hemos comprobado que la presencia de obesidad aumenta drásticamente la prevalencia de SM. El aumento de la actividad física, la dieta equilibrada y la pérdida de peso son las medidas básicas para el manejo de la mayoría de los FRCV, especialmente para el SM28,29. El estudio WOSCOPS demostró el importante poder predictivo del SM en la aparición de nuevos casos de diabetes9, por lo que la adecuada descripción y el diagnóstico del SM cobran un gran interés preventivo. Además, hay que tener en cuenta la procedencia de la muestra. Según algunos de los más recientes resultados del Estudio IBERICA30, la Comunidad Valenciana es una de las áreas con una mayor morbilidad y mortalidad relacionadas con el infarto agudo de miocardio. Estos datos no son nada halagüeños y aumentan el interés por describir nuevos factores de riesgo y nuevas alternativas preventivas.
La valoración de las lipoproteínas más aterogénicas mediante el cálculo del colesterol no-HDL ha demostrado tener un alto valor predictivo para la mortalidad cardiovascular, incluso superior a la determinación de las concentraciones de cLDL31. Los trabajadores con SM de nuestra población presentan valores marcadamente más elevados de colesterol no-HDL, diferencia muy superior a la observada en otras lipoproteínas, como cLDL o cHDL. De manera más reciente se ha demostrado que las concentraciones de apolipoproteína-B se asocian más específicamente con los marcadores de resistencia insulínica y la presencia de SM32. La finalidad del registro MESYAS es describir la prevalencia del SM y estudiar la distribución de sus componentes en una amplia muestra española, tratando de aportar herramientas sencillas para identificar esta entidad. Creemos que el cálculo del colesterol no-HDL es sencillo y útil para enriquecer las mediciones sistemáticas que se realizan a diario en la valoración del riesgo cardiovascular.
Otros factores de riesgo y síndrome metabólico
Los hallazgos acerca de la relación entre el hábito tabáquico y la prevalencia de SM nos parecen altamente relevantes; además, es el primer registro realizado en España que ha estudiado esta relación. Los trabajadores con SM fueron con más frecuencia ex fumadores; esto quizá sea explicable por el hecho de que el mayor número de FRCV clásicos asociados haya estimulado que las medidas para abandonar este hábito hayan sido más enérgicas. De hecho, en el Whitehall II Study33, la probabilidad de tener SM era ligeramente superior en los ex fumadores. Por otro lado, el SM se asocia de manera significativa con la condición «fumar o haber fumado», por lo que no haber fumado nunca puede considerarse como un factor protector frente al SM, si no se tienen en cuenta los otros factores de riesgo.
Aunque la prevalencia de la glucemia basal alterada o la alteración en el metabolismo de los hidratos de carbono es menor que en otros estudios publicados8-11,17, nuestros datos demuestran claramente que el hecho de tener una glucemia basal > 110 mg/dl se asocia a una serie de condiciones clínicas que, además, elevan la prevalencia del SM hasta el 50%. En los diabéticos, los valores medios de PA fueron 137,1/85,6 mmHg y los de triglicéridos, 165 mg/dl.
Otro hallazgo muy interesante es la diferencia hallada en los valores de la presión de pulso y la PAM. Recientemente se ha demostrado la capacidad del SM de potenciar los efectos perjudiciales de la edad sobre la pared vascular, lo que podría ser una de las explicaciones de la mayor presión diferencial observada en nuestra muestra12. El valor pronóstico de la presión de pulso en la aparición y evolución de las enfermedades cardiovasculares ha sido claramente demostrado34 y podría ser una más de las múltiples causas de cardiopatía isquémica asociada al SM. Por otra parte, el hallazgo de una gran diferencia en los valores de PAM en las personas con SM respecto a los que no presentan este diagnóstico no deja de ser relevante, dada la fuerte e independiente asociación entre la PAM y la aparición de accidentes cerebrovasculares35. Estos hallazgos coinciden con recientes subanálisis del NHANES III, que muestran la elevada prevalencia de accidentes cerebrovasculares asociada con el SM36.
Categoría laboral y síndrome metabólico
Hasta donde conocemos, éste es el primer estudio en el que se analizan las características del SM en diferentes categorías laborales. En un estudio realizado en una factoría japonesa se encontró una prevalencia global de SM superior a la nuestra (el 17,3 frente al 10,2%)37. Las diferencias geográficas y socioculturales, entre otras, son obvias. El hecho de que nuestro estudio se realizase en 2 empresas con empleados muy diferentes ha añadido heterogeneidad a la muestra pero, a la vez, ha permitido contar con perfiles de actividad laboral tan dispares como trabajadores de cadena de montaje, oficinistas, supervisores o directivos, aspecto no analizado en el estudio citado. Al contrario que la creencia generalizada, los trabajadores manuales tienen el mayor IMC, probablemente debido a la realización de funciones estáticas (como las cadenas de montaje) y la incorporación de maquinaria que sustituye las antiguas funciones que precisan una actividad física intensa. En cambio, los trabajadores de oficina muestran el perfil cardiovascular de menor riesgo (valores menores de IMC, PA, cLDL, colesterol no-HDL y triglicéridos). El hecho de que sean con más frecuencia mujeres y tengan una edad inferior hace que la prevalencia de SM estandarizada sea mayor que en los ejecutivos, pese a que éstos muestran un perfil lipídico crudo más desfavorable. Por último, es interesante el hallazgo de que los directivos tengan los mayores valores medios de glucemia basal, colesterol y cLDL, a pesar de un IMC medio de 25,7. La prevalencia de SM ajustada por la edad para varones presenta un gradiente social inverso aunque, de este modo, las diferencias no se confirman estadísticamente. No obstante, en el modelo de regresión logística utilizado se aprecia que la influencia es significativa. Debido a la escasa muestra de directivos, no puede confirmarse siabajadores manuales presentan claramente una mayor prevalencia de SM. Creemos que estos hallazgos reflejan estilos de vida y alimentación propios, en especial si se considera que son las concentraciones de triglicéridos el componente del SM que más justifica estas diferencias en la prevalencia. De hecho, los resultados del citado Whitehall II Study33 ya sugerían que el SM podría reflejar las diferencias sociales en función del grado de educación de sus integrantes. En este estudio, las cifras de CT y cLDL no se relacionaron con el grado de educación, pero sí las de cHDL y triglicéridos, como en nuestra muestra. Observamos que la asociación entre nivel social y SM parece depender de las diferencias entre los grupos en las cifras de triglicéridos, especialmente, y en menor medida de cHDL. La estrecha relación entre sobrepeso, PA y glucemia también se reproduce en nuestro estudio.
Limitaciones
La principal limitación de nuestro registro es que se trata de un estudio transversal con trabajadores laboralmente activos, por lo que se pueden describir asociaciones, pero no causas. Por otro lado, los resultados deben ser considerados como representativos de un colectivo concreto. El registro MESYAS no describe el perfil de pacientes seleccionados en centros sanitarios (hospitales y centros de salud), sino de personas libres de enfermedad limitante. Otros estudios con diferentes edades, mayor proporción de mujeres u otras condiciones laborales podrían proporcionar resultados diferentes. En concreto, por razones obvias, la muestra de personas > 60 años es reducida. La utilización del IMC en lugar del perímetro abdominal es una modificación ampliamente aceptada6,8,9, aunque es bien conocido que esta modificación tiende a subestimar la prevalencia del SM. Además, este criterio ha sido elaborado con las cohortes de estudios de la población norteamericana, por lo que el valor de 28,8 podría no ser muy preciso para la población española. Hay que tener en cuenta que nuestros resultados se limitan al riesgo que confiere la obesidad (evaluada por IMC) para presentar SM y no al que confiere la obesidad abdominal (perímetro abdominal). Además, el hecho de utilizar una única muestra de glucemia basal puede disminuir el rigor diagnóstico, pero probablemente el amplio tamaño muestral tiende a atenuar este hecho. El estatus menopáusico no fue registrado como tal, aunque el 92,1% de las mujeres tenía ≤ 50 años. Hasta el momento no ha sido posible recoger datos específicos de los hábitos alimentarios.
CONCLUSIONES
Uno de cada 10 trabajadores activos tiene SM. Aunque esta prevalencia puede parecer baja en comparación con la de otras series, aumenta hasta el 40% en algunos colectivos. La prevalencia del SM aumenta con la edad, el IMC, la PA y la glucemia basal. Todos los componentes del SM son más frecuentes en los varones, excepto el cHDL bajo, que es más prevalente en las mujeres. La HTA (OR = 3,4), la obesidad (OR = 9,6) y la diabetes (OR = 15,4) se asocian a una mayor prevalencia de SM de forma independiente. El hecho de pertenecer al colectivo de trabajadores manuales confiere un riesgo superior de padecer SM, con independencia de la edad y el sexo (OR = 1,3). Este efecto parece depender de la presencia de cifras de triglicéridos más desfavorables.
AGRADECIMIENTOS
Expresamos nuestro reconocimiento a las siguientes colaboraciones:
Servicio médico El Corte Inglés, Valencia: Luis Francisco Camisa Jiménez, Eva María Costa Morant, Eugenia del Mar García-Vilanova Comas y Joaquín Antoni Martínez.
Servicio Médico Ford-España: Francisco Orts Suárez, Francisco Iñiguez Albort, José Cruz Gisbert, Manuel Puchades Buendía, Concepción Benaches Cárcel, Agustín Baldovi Vercher, Jorge Grau Carmen y Jorge Sanchís Botella.
MIEMBROS DEL EQUIPO DE INVESTIGACION MESYAS
Eduardo Alegría, Ignacio Ferreira, José Antonio Casasnovas, Alfonso del Río, Alberto Cordero, Martín Laclaustra, Alberto Grima, Emilio Luengo, Montserrat Le&oa cute;n, Mónica Nájar, Beatriz Ordóñez y Clara Bergua.
Véase editorial en págs. 768-71
Martín Laclaustra está contratado como investigador en el Instituto Aragonés de Ciencias de la Salud dentro del programa de ayudas a contratos para investigadores que han finalizado su formación médica especializada del Instituto de Salud Carlos III.
El registro MESYAS cuenta con una beca de la Sociedad Española de Cardiología (Sevilla, 2003) y la Sección de Cardiología Preventiva y Rehabilitadora.
Correspondencia: Dr. E. Alegría Ezquerra.
Departamento de Cardiología. Clínica Universitaria de Navarra.
Avda. Pío XII, 36. 31008 Pamplona. Navarra. España.
Correo electrónico: ealegria@unav.es