La enfermedad cardiovascular continúa siendo una de las principales causas de morbimortalidad en los países industrializados. La enfermedad coronaria origina 5 millones de hospitalizaciones por infarto agudo de miocardio1, y la insuficiencia cardiaca (con una prevalencia del 6,8% de la población mayor de 45 años) es en España la primera causa de ingresos de mayores de 65 años2. Por lo tanto, ambas enfermedades condicionan un importante consumo de recursos sanitarios y muchos ingresos en las salas de hospitalización de cardiología, con una muy significativa heterogeneidad en sus estancias. Conocer los factores que incrementan la estancia es muy importante para planificar las necesidades de ocupación y las estrategias que eviten ingresos.
El objetivo de este estudio es determinar los factores predictores de estancia prolongada (EP) en la sala de hospitalización de cardiología de nuestro centro. Para ello, realizamos un estudio observacional prospectivo en el que se analizó a 1.650 pacientes que entre agosto de 2011 y enero de 2012 ingresaron consecutivamente en la sala de cardiología de un hospital terciario procedentes del servicio de urgencias o la unidad coronaria o de otro servicio. Se excluyó a los pacientes que ingresaban de manera programa para realización de técnicas diagnósticas y/o terapéuticas. Recogimos variables demográficas y clínicas y pruebas diagnósticas realizadas durante el ingreso. Definimos la estancia media como el lapso (días) entre las fechas de admisión en la sala de hospitalización y de alta. Para evitar valores extremos, se excluyó a los pacientes que se encontraban por debajo del percentil 5 o por encima del percentil 95 de la estancia media (n = 83). Definimos EP como estancia > 4 días. Las variables categóricas se expresan en porcentajes y las cuantitativas, en media ± desviación estándar; las comparaciones se efectuaron mediante la prueba de la χ2, la exacta de Fisher o la de la t de Student respectivamente. Se establecieron los factores predictores de EP con un análisis univariable, y se incluyeron las variables estadísticamente significativas en el análisis multivariable de regresión logística binaria expresada mediante odds ratio. El análisis estadístico se realizó con el programa IBM SPSS Statistics 2.0 (Chicago, Illinois, Estados Unidos). Se consideró estadísticamente significativos los valores de p < 0,05.
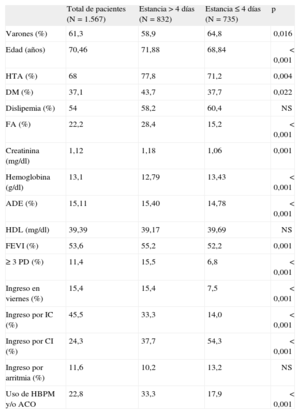
En cuanto a los pacientes incluidos (n = 1.567), el 61,3% (n = 961) eran varones, con una media de edad de 73 ± 12,8 años. La duración media del ingreso fue 5,3 ± 3,4 días y la mediana [intervalo intercuartílico], 5 [3-8] días; 713 pacientes (45,5%) ingresaron por cardiopatía isquémica; 380 (24,3%), por insuficiencia cardiaca; 182 (11,6%), por braditaquiarritmias; 96 (6,1%), por dolor torácico; 65 (4,1%), por síncope, y los 131 restantes (8,36%), por otras causas tales como endocarditis, miocarditis o enfermedad pericárdica. El 53,1% de los pacientes tuvieron una estancia > 4 días (EP). Las características basales y sus diferencias según hubiera EP o no se resumen en la tabla 1. En el análisis multivariable, la edad, el ingreso por insuficiencia cardiaca congestiva, la cifras de creatinina y hemoglobina al ingreso, la realización de 3 o más pruebas diagnósticas e ingreso en viernes frente a otros días se comportaron como predictores independientes de EP, mientras que la realización de angioplastia coronaria se comportó como factor protector (tabla 2).
Características de la muestra, basales y según estancia
| Total de pacientes (N = 1.567) | Estancia > 4 días (N = 832) | Estancia ≤ 4 días (N = 735) | p | |
| Varones (%) | 61,3 | 58,9 | 64,8 | 0,016 |
| Edad (años) | 70,46 | 71,88 | 68,84 | < 0,001 |
| HTA (%) | 68 | 77,8 | 71,2 | 0,004 |
| DM (%) | 37,1 | 43,7 | 37,7 | 0,022 |
| Dislipemia (%) | 54 | 58,2 | 60,4 | NS |
| FA (%) | 22,2 | 28,4 | 15,2 | < 0,001 |
| Creatinina (mg/dl) | 1,12 | 1,18 | 1,06 | 0,001 |
| Hemoglobina (g/dl) | 13,1 | 12,79 | 13,43 | < 0,001 |
| ADE (%) | 15,11 | 15,40 | 14,78 | < 0,001 |
| HDL (mg/dl) | 39,39 | 39,17 | 39,69 | NS |
| FEVI (%) | 53,6 | 55,2 | 52,2 | 0,001 |
| ≥ 3 PD (%) | 11,4 | 15,5 | 6,8 | < 0,001 |
| Ingreso en viernes (%) | 15,4 | 15,4 | 7,5 | < 0,001 |
| Ingreso por IC (%) | 45,5 | 33,3 | 14,0 | < 0,001 |
| Ingreso por CI (%) | 24,3 | 37,7 | 54,3 | < 0,001 |
| Ingreso por arritmia (%) | 11,6 | 10,2 | 13,2 | NS |
| Uso de HBPM y/o ACO | 22,8 | 33,3 | 17,9 | < 0,001 |
ACO: anticoagulantes orales; ADE: ancho de distribución eritrocitaria; CI: cardiopatía isquémica; DM: diabetes mellitus; HDL: lipoproteína de alta densidad; HTA: hipertensión arterial; FA: fibrilación auricular; FEVI: fracción de eyección del ventrículo izquierdo; HBPM: heparina de bajo peso molecular; IC: insuficiencia cardiaca; NS: no significativo; PD: pruebas diagnósticas.
Predictores independientes de estancia prolongada (> 4 días) (análisis multivariable, regresión logística)
| Variable | OR (IC95%) | p |
| Edad | 1,012 (1,002-1,022) | 0,017 |
| Ingreso en viernes | 2,021 (1,349-3,028) | 0,001 |
| Ingreso por insuficiencia cardiaca | 2,398 (1,761-3,265) | <0,001 |
| Hemoglobina al ingreso | 0,888 (0,831-0,948) | <0,001 |
| Creatinina al ingreso | 1,264 (1,025-1,559) | 0,029 |
| Tres o más pruebas diagnósticas | 2,545 (1,712-3,783) | <0,001 |
| Implante de stent | 0,635 (0,483-0,836) | 0,001 |
IC95%: intervalo de confianza del 95%; OR: odds ratio.
La estancia media de nuestra sala de hospitalización está en la franja de lo publicado en otros artículos3. Nuestros resultados, al igual que los publicados en entornos similares4, indican que los pacientes de más edad y con más comorbilidad tienen estancias mayores que los pacientes más jóvenes y con menor número de enfermedades concomitantes. Es importante resaltar que la realización de angioplastia coronaria se comportó como un factor protector, debido a la tendencia a un manejo con estrategia de revascularización percutánea precoz y más conservadora, que puede disminuir la estancia de los pacientes y las complicaciones derivadas de ella.
Existen factores relacionados con la EP en cardiología que son inherentes a la población ingresada, y poco se puede hacer para modificarlos (edad, creatinina y hemoglobina al ingreso), pero se puede tener en cuenta otros (como el ingreso en viernes, el ingreso por insuficiencia cardiaca, las estrategias de revascularización precoz o la realización de múltiples pruebas) a la hora de planificar políticas de mejora de estancia. Se podría plantear una política de realización de deslizamiento horario (p. ej., una jornada ordinaria el sábado), así como promulgar la creación y potenciación con recursos de las unidades de insuficiencia cardiaca o aceleración de la realización de técnicas diagnósticas (o realizarlas de manera ambulatoria), lo que podría disminuir la tasa de EP. Una de las limitaciones de nuestro estudio es que se trata de un estudio observacional y solo se registran datos durante la hospitalización, sin realizar una asociación entre la EP y las complicaciones en el seguimiento.