En las últimas décadas, el uso de injertos arteriales en la cirugía de revascularización coronaria quirúrgica se ha extendido debido a su buen resultado a largo plazo. El injerto de arteria mamaria interna es el que presenta la mejor tasa de permeabilidad a largo plazo, la mejor tasa de supervivencia y la menor necesidad de reintervención en comparación con otros injertos1. Desde que se introdujo el uso del injerto de arteria radial (AR), éste se ha utilizado con preferencia respecto a otros injertos arteriales por su baja mortalidad hospitalaria, por observarse menos infartos miocárdicos perioperatorios y por tener una tasa de permeabilidad aceptable (92% al año y 88% a los 10 años)2,3. Esta mejor tasa de permeabilidad en comparación con otros injertos arteriales y venosos4 se debe a sus propiedades biológicas, como la adaptación al flujo sanguíneo, la menor proliferación de la íntima arterial y la menor propensión aterosclerótica5.
Durante las dos últimas décadas, las técnicas de imagen no invasivas han permitido la visualización directa de la enfermedad aterosclerótica de las arterias coronarias y de los injertos arteriales/venosos, y han demostrado una excelente correlación con la angiografía invasiva6.
Los objetivos del presente estudio fueron evaluar la permeabilidad de los injertos arteriales (principalmente de AR) mediante tomografía computarizada (TC) cardiaca y compararla con la observada mediante angiografía invasiva. Asimismo, se analizó la relación entre la disfunción de los injertos de AR y variables clínicas, anatómicas y quirúrgicas, así como su impacto pronóstico a corto-medio plazo.
Se incluyeron de manera prospectiva, consecutiva y no seleccionada 51 pacientes intervenidos de revascularización coronaria (utilizando al menos un injerto de AR) en nuestro hospital, desde 2010 hasta 2012. Los datos preoperatorios clínicos, anatómicos y quirúrgicos se muestran en la tabla. A todos los participantes se les realizó TC cardiaca en el posoperatorio (tiempo medio de 203 ± 46 días entre la cirugía y la TC) y tuvieron un seguimiento clínico posterior (mediana de 847 días y rango intercuartílico de 357 días) para evaluar la incidencia de eventos clínicos adversos (muerte, infarto de miocardio con o sin elevación del segmento ST, necesidad de revascularización, insuficiencia cardiaca o angina con isquemia miocárdica documentada).
Variables clínicas, anatómicas y quirúrgicas de los pacientes
| Valores | |
|---|---|
| Variables clínicas | |
| Edad (años) | 67,3 ± 10,29 |
| Varones | 94% (48/51) |
| Hábito tabáquico | 63% (32/51) |
| Hipertensión | 74% (38/51) |
| Diabetes mellitus | 31% (16/51) |
| Dislipidemia | 68% (35/51) |
| Índice de masa corporal (kg/m2) | 26,56 ± 3,55 |
| Claudicación intermitentea | 16% (8/51) |
| Accidente cerebrovascular previo | 8% (4/51) |
| Insuficiencia renal crónicab | 18% (9/51) |
| Fracción de eyección (%) | 57,22 ± 12,5 |
| EuroSCORE II logístico | 1,24 ± 1,35 |
| Variables anatómicas/quirúrgicas | |
| Enfermedad de un vaso | 1/51 (2%) |
| Enfermedad de dos vasos | 13/51 (25%) |
| Enfermedad de tres vasos | 37/51 (73%) |
| Enfermedad de tronco común | 19/51 (37%) |
| Cirugía combinada (bypass + sustitución valvular) | 8% (4/51) |
| Revascularización completa | 61% (31/51) |
| Revascularización completa con bypass arterial | 69% (35/51) |
| Cirugía con circulación extracorpórea (bomba) | 43% (22/51) |
| Tipo de injerto utilizado | |
| AMI izquierda + AR | 62% (32/51) |
| AMI izquierda + AR+ VS | 27% (14/51) |
| AMI bilateral + AR | 2% (1/51) |
| AR + VS | 6% (3/51) |
| AR sola | 2% (1/51) |
AMI: arteria mamaria interna; AR: arteria radial; VS: vena safena.
Las TC se realizaron con un tomógrafo de 256 cortes (iCT 256, Philips Healthcare, Amsterdam, Países Bajos) y las imágenes se analizaron en estaciones de trabajo off-line (mediana de irradiación efectiva de 7,5 mSv y rango intercuartílico de 3,76 mSv). Se definió como estenosis coronaria grave aquella con al menos un 70% de reducción de su calibre luminal (respecto al diámetro luminal de referencia), y se consideraron ocluidos los injertos de AR con ausencia de flujo o que mostraran el «signo de la cuerda». Los injertos con estenosis luminal significativa se evaluaron posteriormente mediante angiografía invasiva.
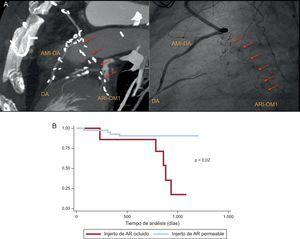
Se estudiaron mediante TC cardiaca 130 injertos arteriales (77 de AR, 52 de arteria mamaria interna y 1 de arteria mamaria derecha), con una media de tres bypasses por paciente (150 bypasses/51 pacientes). En ningún paciente se documentaron complicaciones isquémicas o funcionales en el miembro superior homolateral al injerto de AR extirpado. La tasa de permeabilidad de los injertos, evaluada por TC cardiaca, fue del 100% (52/52) para la arteria mamaria interna y la arteria mamaria derecha, y del 91% (70/77) para la AR. Todos los injertos de AR considerados ocluidos por TC fueron confirmados por angiografía invasiva (7/7, índice kappa +1, p < 0,05) (figura 1).
A: oclusión de un bypass de arteria radial izquierda a arteria obtusa marginal. Correlación anatómica entre la angiografía invasiva y la tomografía cardiaca de 256 cortes. B: curva de supervivencia libre de eventos tipo Kaplan-Meier. AMI-DA: arteria mamaria interna a descendente anterior; AR: arteria radial; ARI-OM: arteria radial izquierda a arteria obtusa marginal; DA: arteria descendente anterior.
En el análisis univariado, las variables clínicas, analíticas y anatómicas que mostraron una relación estadísticamente significativa con la oclusión del injerto de AR fueron la diabetes mellitus (p = 0,01), una menor cifra de hemoglobina preoperatoria (p = 0,02), la enfermedad coronaria nativa (previa a la anastomosis del bypass de AR) con estenosis <90% (p = 0,01) y el uso de noradrenalina en el posoperatorio inmediato (p < 0,001). El riesgo preoperatorio por EuroSCORE II logístico, el tipo de cirugía de revascularización (con o sin circulación extracorpórea), el pico de troponina T ultrasensible y la duración de la estancia posoperatoria no se relacionaron estadísticamente con la oclusión del injerto de AR durante el seguimiento (p > 0,05 para todos).
En el seguimiento clínico posoperatorio, el 11% de los pacientes con injerto de AR permeable (4/44) y el 71% de aquellos con injerto de AR ocluido (5/7) presentaron algún evento adverso (figuras A y B). Los pacientes con eventos adversos e injerto de AR ocluido tuvieron dos episodios de insuficiencia cardiaca descompensada y tres síndromes coronarios agudos sin elevación del segmento ST. En tres de los cinco pacientes ingresados por un evento adverso se revascularizó, mediante angioplastia percutánea con stent, el vaso nativo no protegido por un injerto AR ocluido.
Este estudio confirma la excelente precisión diagnóstica de la TC cardiaca en la evaluación de injertos de AR en comparación con la angiografía invasiva. Se halló que la permeabilidad a corto-medio plazo del injerto de AR estaba reducida en los pacientes con diabetes, en aquellos con estenosis en el lecho coronario nativo < 90% y en los que precisaron soporte vasoactivo en el posoperatorio inmediato. Asimismo, se pone de manifiesto que la oclusión de la AR supone un importante aumento de los eventos adversos a corto-medio plazo, lo que plantea la necesidad de un cribado sistemático de su permeabilidad, de la misma manera que se realiza un estudio posoperatorio de los pacientes tras la cirugía de recambio valvular.