La atresia pulmonar con comunicación interventricular es una enfermedad congénita compleja que se asocia con mal pronóstico cuando las ramas pulmonares son hipoplásicas o inexistentes y hay grandes colaterales aortopulmonares, para la cual se prefiere una estrategia por etapas para aportar flujo pulmonar lo más precoz posible y lograr más crecimiento y desarrollo de las arterias pulmonares antes de la cirugía correctora1. Tradicionalmente, las técnicas quirúrgicas paliativas empleadas más frecuentemente eran la fístula sistémico-pulmonar central1 y colocar entre el ventrículo derecho y la arteria pulmonar un parche transanular o conducto sintético. Posteriormente se ha descrito el abordaje percutáneo, consistente en perforación valvular por radiofrecuencia2 e implante de stent en el tracto de salida del ventrículo derecho como alternativa a la cirugía, aunque se utiliza un abordaje híbrido para los neonatos con escaso peso, como es el caso que aquí se describe.
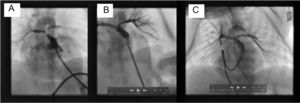
A un neonato a término con 2,6 kg, se le diagnosticó ventrículo derecho de doble salida con comunicación interventricular no relacionada, acabalgamiento tricuspídeo y atresia pulmonar, con circulación de suplencia a través de múltiples colaterales aortopulmonares. El tronco y ambas ramas pulmonares eran hipoplásicos (tronco, 2,5 mm; ramas, 1,3 mm). Se descartó la fístula central y la hemicorrección, por lo que se decidió realizar un procedimiento híbrido consistente en esternotomía quirúrgica y perforación de la válvula pulmonar con colocación de stent por vía perventricular. Se realizó punción perventricular del ventrículo derecho con aguja de 22 G y posterior entrada de guía de 0,018”, que permitió la entrada del introductor radial Cook de 5 Fr, que se colocó justo por debajo de la válvula pulmonar (figura A y ). Se realizó inyección de contraste, y se observó un mínimo paso anterógrado pulmonar. Se consiguió el paso con guía coronaria Whisper (Abbot) de 0,014” y el posterior avance del introductor a través del dilatador. Se comprobó la permeabilidad del tronco y las ramas pulmonares. Después se implantó en la válvula pulmonar un stent premontado Fórmula (Cook) de 6 × 16 mm. El procedimiento se realizó con éxito, con una adecuada perfusión del árbol pulmonar y evidenciando hipoplasia de la rama pulmonar izquierda (figura B y ). El paciente pasó a la unidad de cuidados intensivos, pero no fue posible extubarlo por hiperaflujo pulmonar, por lo que se realizó un nuevo cateterismo a los 12 días del anterior, en el que se observó el crecimiento de ambas ramas pulmonares (figura C y ). Se procedió a la embolización de colaterales con coils Interlock (Boston), que fue exitosa, lo cual permitió extubar al paciente y darle el alta a los 20 días del segundo procedimiento. Tras 6 meses de seguimiento, el paciente se encontraba asintomático, con saturación arterial de oxígeno del 82% a la espera de una derivación cavopulmonar parcial.
A: ventriculografía derecha en proyección posteroanterior con angulación craneal tras punción perventricular derecha, en la que se visualiza un mínimo paso anterógrado pulmonar y la confluencia del tronco y las ramas pulmonares hipoplásicas. B: arteriografía pulmonar en proyección posteroanterior con angulación craneal, en la que se observa la correcta colocación del stent y una adecuada perfusión de ambas ramas pulmonares, aunque con hipoplasia de la rama pulmonar izquierda. C: arteriografía pulmonar realizada en proyección posteroanterior con angulación craneal en el segundo cateterismo, en la que se observa el crecimiento de ambas ramas pulmonares con una adecuada perfusión de los segmentos pulmonares.
El tratamiento de la atresia pulmonar con comunicación interventricular con arterias pulmonares hipoplásicas y colaterales aortopulmonares mayores continúa siendo un desafío. El abordaje quirúrgico convencional es una fístula sistémico-pulmonar central, que en pacientes neonatos de bajo peso puede implicar complicaciones mayores, como la obstrucción o trombosis de la fístula, hiperaflujo pulmonar o infección1. Otra alternativa quirúrgica es la hemicorreción, que conlleva el uso de circulación extracorpórea y una mayor morbimortalidad.
Por otro lado, la perforación valvular por radiofrecuencia con implante de stent en el tracto de salida del ventrículo derecho mediante hemodinámica se ha convertido en una alternativa válida para el tratamiento de pacientes con atresia pulmonar, aunque se ha asociado con necesidad de cirugía en el seguimiento hasta en un 33-75% de los casos3. Las complicaciones descritas con más frecuencia en relación con esta técnica son la perforación de la pared cardiaca y la fractura o dislocación del stent, entre otras4.
La estrategia híbrida evita el uso de circulación extracorpórea, al tiempo que es más segura y rápida que el procedimiento intervencionista, puesto que permite una adecuada inspección anatómica, así como una actuación temprana del cirujano cardiovascular en caso de incidencias. Otras ventajas que ofrece son la disminución del tiempo de fluoroscopia y que no existe la limitación de peso en pacientes neonatos5. Así pues, se puede concluir que la perforación valvular con implante del stent por vía transventricular mediante esternotomía media es una técnica de paliación efectiva, especialmente para prematuros de bajo peso, que ofrece resultados equiparables a otras estrategias terapéuticas con menos morbimortalidad hospitalaria y una adecuada supervivencia a largo plazo () y consigue un adecuado desarrollo del árbol arterial pulmonar para realizar una cirugía correctora en un segundo tiempo a un paciente de más edad y peso6.