Las guías de práctica clínica recomiendan como primera opción ticagrelor o prasugrel en el síndrome coronario agudo sin elevación del ST (SCASEST), y se relega el clopidogrel a casos con contraindicación a estos fármacos (especialmente alto riesgo hemorrágico)1. Los ancianos están infrarrepresentados en los ensayos clínicos que sustentan estas recomendaciones. Posiblemente por ello, se ha descrito una infrautilización de estos fármacos en la práctica cotidiana, especialmente para pacientes ancianos con comorbilidades2–4. La información sobre el tratamiento antitrombótico y el impacto en este de la valoración geriátrica de ancianos con SCASEST es muy escasa.
El registro LONGEVO-SCA incluyó a pacientes de edad ≥ 80 años con SCASEST de 44 hospitales españoles, donde se realizó una valoración geriátrica hospitalaria y se analizó su pronóstico a los 6 meses5. El objetivo principal del estudio fue la mortalidad total y sus causas a los 6 meses; como objetivos secundarios, la tasa de reingreso, hemorragias, reinfarto y nuevas revascularizaciones.
El objetivo de este análisis es describir el perfil clínico y la evolución de los supervivientes al ingreso, en función de la prescripción de ticagrelor al alta, excluidos los pacientes tratados con anticoagulación oral (n = 86). Se analizaron la mortalidad total, los reingresos, las hemorragias (BARC 2,3 o 5) y los eventos isquémicos (mortalidad cardiaca, reinfarto o nuevas revascularizaciones) a los 6 meses. Para el análisis ajustado, se utilizó regresión de Cox en la que se incluyeron las variables con asociación (p < 0,1) tanto con la exposición (ticagrelor) como con el efecto: unidad de ingreso, edad, insuficiencia cardiaca previa, fibrilación auricular, clase Killip, hemoglobina, aclaramiento de creatinina, estrategia invasiva, estenosis de tronco común, revascularización durante el ingreso, puntuaciones GRACE, CRUSADE y PRECISE-DAPT, índices de Lawton-Brody y Charlson, riesgo nutricional y fragilidad.
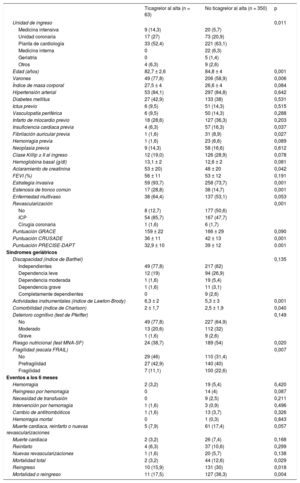
Se incluyó a 413 pacientes, y 63 de ellos (15,2%) recibieron ticagrelor al alta. Estos pacientes ingresaron más frecuentemente en unidades de críticos, eran más jóvenes y con mayor frecuencia, varones (tabla). Tenían menor prevalencia de fibrilación auricular y hemorragia previa al ingreso. Además, presentaban puntuaciones GRACE ligeramente inferiores, con un perfil de riesgo hemorrágico más bajo. Se sometieron con mayor frecuencia a coronariografía y tenían mayor porcentaje de estenosis en el tronco común y mayor frecuencia de revascularización percutánea.
Características basales, tratamiento y pronóstico en función de la prescripción de ticagrelor al alta hospitalaria
| Ticagrelor al alta (n = 63) | No ticagrelor al alta (n = 350) | p | |
|---|---|---|---|
| Unidad de ingreso | 0,011 | ||
| Medicina intensiva | 9 (14,3) | 20 (5,7) | |
| Unidad coronaria | 17 (27) | 73 (20,9) | |
| Planta de cardiología | 33 (52,4) | 221 (63,1) | |
| Medicina interna | 0 | 22 (6,3) | |
| Geriatría | 0 | 5 (1,4) | |
| Otros | 4 (6,3) | 9 (2,6) | |
| Edad (años) | 82,7 ± 2,6 | 84,8 ± 4 | 0,001 |
| Varones | 49 (77,8) | 206 (58,9) | 0,006 |
| Índice de masa corporal | 27,5 ± 4 | 26,6 ± 4 | 0,084 |
| Hipertensión arterial | 53 (84,1) | 297 (84,8) | 0,642 |
| Diabetes mellitus | 27 (42,9) | 133 (38) | 0,531 |
| Ictus previo | 6 (9,5) | 51 (14,3) | 0,515 |
| Vasculopatía periférica | 6 (9,5) | 50 (14,3) | 0,288 |
| Infarto de miocardio previo | 18 (28,6) | 127 (36,3) | 0,203 |
| Insuficiencia cardiaca previa | 4 (6,3) | 57 (16,3) | 0,037 |
| Fibrilación auricular previa | 1 (1,6) | 31 (8,9) | 0,027 |
| Hemorragia previa | 1 (1,6) | 23 (6,6) | 0,089 |
| Neoplasia previa | 9 (14,3) | 58 (16,6) | 0,612 |
| Clase Killip ≥ II al ingreso | 12 (19,0) | 126 (28,9) | 0,078 |
| Hemoglobina basal (g/dl) | 13,1 ± 2 | 12,6 ± 2 | 0,081 |
| Aclaramiento de creatinina | 53 ± 20) | 48 ± 20 | 0,042 |
| FEVI (%) | 56 ± 11 | 53 ± 12 | 0,191 |
| Estrategia invasiva | 59 (93,7) | 258 (73,7) | 0,001 |
| Estenosis de tronco común | 17 (28,8) | 38 (14,7) | 0,001 |
| Enfermedad multivaso | 38 (64,4) | 137 (53,1) | 0,053 |
| Revascularización | 0,001 | ||
| No | 8 (12,7) | 177 (50,6) | |
| ICP | 54 (85,7) | 167 (47,7) | |
| Cirugía coronaria | 1 (1,6) | 6 (1,7) | |
| Puntuación GRACE | 159 ± 22 | 166 ± 29 | 0,090 |
| Puntuación CRUSADE | 36 ± 11 | 42 ± 13 | 0,001 |
| Puntuación PRECISE-DAPT | 32,9 ± 10 | 39 ± 12 | 0.001 |
| Síndromes geriátricos | |||
| Discapacidad (índice de Barthel) | 0,135 | ||
| Independientes | 49 (77,8) | 217 (62) | |
| Dependencia leve | 12 (19) | 94 (26,9) | |
| Dependencia moderada | 1 (1,6) | 19 (5,4) | |
| Dependencia grave | 1 (1,6) | 11 (3,1) | |
| Completamente dependientes | 0 | 9 (2,6) | |
| Actividades instrumentales (índice de Lawton-Brody) | 6,3 ± 2 | 5,3 ± 3 | 0,001 |
| Comorbilidad (índice de Charlson) | 2 ± 1,7 | 2,5 ± 1,9 | 0,040 |
| Deterioro cognitivo (test de Pfeiffer) | 0,149 | ||
| No | 49 (77,8) | 227 (64,9) | |
| Moderado | 13 (20,6) | 112 (32) | |
| Grave | 1 (1,6) | 9 (2,6) | |
| Riesgo nutricional (test MNA-SF) | 24 (38,7) | 189 (54) | 0,020 |
| Fragilidad (escala FRAIL) | 0,007 | ||
| No | 29 (46) | 110 (31,4) | |
| Prefragilidad | 27 (42,9) | 140 (40) | |
| Fragilidad | 7 (11,1) | 100 (22,6) | |
| Eventos a los 6 meses | |||
| Hemorragia | 2 (3,2) | 19 (5,4) | 0,420 |
| Reingreso por hemorragia | 0 | 14 (4) | 0,087 |
| Necesidad de transfusión | 0 | 9 (2,5) | 0,211 |
| Intervención por hemorragia | 1 (1,6) | 3 (0,9) | 0,496 |
| Cambio de antitrombóticos | 1 (1,6) | 13 (3,7) | 0,326 |
| Hemorragia mortal | 0 | 1 (0,3) | 0,843 |
| Muerte cardiaca, reinfarto o nuevas revascularizaciones | 5 (7,9) | 61 (17,4) | 0,057 |
| Muerte cardiaca | 2 (3,2) | 26 (7,4) | 0,168 |
| Reinfarto | 4 (6,3) | 37 (10,6) | 0,299 |
| Nuevas revascularizaciones | 1 (1,6) | 20 (5,7) | 0,138 |
| Mortalidad total | 2 (3,2) | 44 (12,6) | 0,029 |
| Reingreso | 10 (15,9) | 131 (30) | 0,018 |
| Mortalidad o reingreso | 11 (17,5) | 127 (36,3) | 0,004 |
FEVI: fracción de eyección del ventrículo izquierdo; ICP: intervención coronaria percutánea; MNA-SF: Mini nutritional asssessment-Short Form.
Los valores expresan n (%) o media ± desviación estándar.
Los pacientes del grupo ticagrelor tenían mejor capacidad para actividades instrumentales, menor grado de comorbilidad y menor prevalencia de fragilidad y riesgo nutricional.
La incidencia de hemorragias fue baja en ambos grupos, sin diferencias significativas (el 3,2 frente al 5,4%). Los pacientes del grupo ticagrelor presentaron una incidencia de eventos isquémicos ligeramente menor y menos incidencia de muerte o reingreso (figura). Tras ajustar por factores confusores, el efecto del tratamiento con ticagrelor resultó claramente no significativo tanto en los eventos isquémicos (razón de riesgos [HR] = 0,81; intervalo de confianza del 95% [IC95%], 0,33-4,21; p = 0,807) como en la mortalidad y los reingresos (HR = 0,79; IC95%, 0,37-1,73; p = 0,565).
Los datos de este estudio van en la línea de trabajos previos, y muestran la escasa utilización de ticagrelor para pacientes ancianos en nuestro medio2, que es inversamente proporcional al perfil de riesgo isquémico y hemorrágico3,4.
Algunos factores limitan la solidez de estos hallazgos. Se trata de un registro observacional, con probables sesgos de selección y factores confusores no medidos. El pequeño tamaño del grupo de ticagrelor dificultó estudiar el impacto del tratamiento en la evolución. Finalmente, un seguimiento más largo habría permitido optimizar el estudio de la evolución a medio plazo, aunque es conocido que el mayor riesgo hemorrágico se concentra en los primeros meses.
En cualquier caso, dados estos resultados, parece justificado afirmar que, pese a no apreciarse beneficio clínico en los análisis ajustados, ticagrelor es razonablemente seguro para pacientes seleccionados de edad ≥ 80 años a pesar de su teórico perfil de riesgo hemorrágico (más de un 85% del grupo ticagrelor presentaba PRECISE-DAPT ≥ 25, considerado de alto riesgo hemorrágico en la reciente guía1). Este perfil de pacientes se ha estudiado muy poco y sigue incrementándose en nuestra práctica habitual.
FINANCIACIÓNEl registro LONGEVO-SCA ha recibido financiación de la Sociedad Española de Cardiología.
CONFLICTO DE INTERESESA. Ariza-Solé ha recibido honorarios por conferencias de AstraZeneca.
Investigadores del registro LONGEVO-SCA.