La insuficiencia cardiaca (IC) es un problema de salud pública debido a sus altas y crecientes incidencia y prevalencia, la gran morbimortalidad y el importante consumo de recursos que conlleva1. Pese a que en nuestro medio son diversas las iniciativas que buscan implantar modelos asistenciales específicos para la IC, la información sobre la distribución de la complejidad de estos pacientes y, por ende, su clasificación según las teóricas necesidades asistenciales es escasa. Uno de los sistemas utilizados para este fin se conoce como la pirámide de Kaiser, desarrollada en Estados Unidos2. Esta permite clasificar a los pacientes en categorías de riesgo y grados de intervención sanitaria recomendados. En la base de la pirámide se ubican los individuos sanos o agudos. En los segmentos intermedios, aquellos con algún tipo de enfermedad crónica para quienes los esfuerzos sanitarios deberían orientarse a la gestión de la enfermedad. En el nivel superior están los pacientes crónicos complejos, para los que los esfuerzos sanitarios deben centrarse en la gestión del caso individual2.
El objetivo del presente trabajo es clasificar a toda la población con diagnóstico de IC de la Comunidad Valenciana según las categorías de la pirámide de Kaiser.
Se trata de un estudio descriptivo transversal en el que se seleccionó, de las 4.709.115 personas con tarjeta sanitaria y médico asignado, a los pacientes con diagnóstico de IC en la Comunidad Valenciana en el año 2015. La IC se definió utilizando los siguientes códigos de la Clasificación Internacional de Enfermedades. 9.a revisión-Modificación Clínica: 398.91, 402.01, 402.11, 402.91, 404.01, 404.03, 404.11, 404.13, 404.91, 404.93 y 428.XX3.
Se clasificó a la población del estudio según los 9 estados de salud y hasta 6 niveles de gravedad por estado de salud de los grupos de riesgo clínicos (CRG), que son una herramienta de segmentación poblacional en función de la carga de morbilidad3. Estos 9 estados de salud se agruparon en los 4 niveles de complejidad de las categorías Kaiser: a) sano o con procesos agudos: estados de salud 1 y 2 de los CRG; b) crónico de baja complejidad: estados de salud 3, 4 y 5 (niveles de gravedad 1, 2 y 3) de los CRG; c) crónico de moderada complejidad: estados de salud 5 (niveles de gravedad 4 y 5), 6 (niveles de gravedad del 1 al 4), 7 (niveles de gravedad 1 y 2), 8 (niveles de gravedad 1 y 2) y 9 (niveles de gravedad 1 y 2) de los CRG, y d) crónico alta complejidad: estados de salud 5 (nivel de gravedad 6), 6 (niveles de gravedad 5 y 6), 7 (niveles de gravedad del 3 al 6), 8 (niveles de gravedad del 3 al 5) y 9 (niveles de gravedad del 3 al 6) de los CRG. En el se detallan las características de cada una de las categorías de los CRG. La información se obtuvo de la plataforma de información Alumbra de la Consellería de Sanitat Universal i Salut Pública de la Comunidad Valenciana.
La distribución de la población total por categorías de la pirámide de Kaiser mostró que el 50,7, el 34,0, el 13,4 y el 1,9% son sanos o con enfermedades agudas, crónicos de baja complejidad, crónicos de complejidad moderada y crónicos de alta complejidad respectivamente (figura 1).
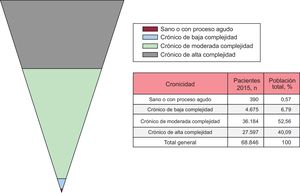
Con respecto a la IC, la prevalencia de periodo durante 2015 fue del 1,46% (68.846 pacientes). La distribución de los pacientes con diagnóstico de IC según las categorías de la pirámide de Kaiser se muestra en la figura 2. A diferencia de lo observado en la población general, la distribución tomó forma de pirámide invertida; así, la mayoría de los pacientes con IC tenían niveles de complejidad al menos moderada (52,56%), que era de carácter grave en 27.597 pacientes (40,09%).
Los hallazgos aquí presentados ponen de relieve que la gran mayoría de los pacientes con IC tienen grandes necesidades asistenciales debido a su alta complejidad. Según los postulados de la pirámide de Kaiser, los pacientes con alta complejidad necesitan un sistema de gestión asistencial personalizada con el fin doble de: a) mejorar el pronóstico clínico y la satisfacción de los pacientes, y b) reducir el consumo de recursos asistenciales.
Los resultados aquí presentados, junto con las perspectivas futuras sobre el incremento de la prevalencia de la IC, deberían servir como llamada de atención para que los sistemas sanitarios dirijan su atención hacia una reorganización que permita ofrecer una asistencia equitativa y adecuada al nivel de complejidad de los pacientes. En nuestro país se han desarrollado e implantado rutas asistenciales específicas para la IC, aunque por desgracia con una distribución desigual por la geografía nacional1,4,5.
En nuestra opinión, la utilización de los sistemas de ajuste por CRG puede ser un método inicial y sencillo para la selección de la modalidad de intervención en IC. Sin embargo, hay que resaltar que esta categorización es bastante genérica. Probablemente sean necesarias futuras herramientas que describan con mayor precisión las necesidades asistenciales de los pacientes con más complejidad.
FINANCIACIÓNEste trabajo se financió en parte por subvenciones del Instituto del CIBER Cardiovascular 16/11/00420 FEDER and PIE15/00013.