La evidencia sobre la influencia pronóstica de los nitratos intravenosos en pacientes con insuficiencia cardiaca aguda es escasa. El objetivo del estudio es determinar la influencia de este tratamiento en mortalidad precoz y reconsulta.
MétodosEstudio de cohortes, multicéntrico, prospectivo de pacientes con insuficiencia cardiaca aguda en servicios de urgencias en 2 periodos (mayo de 2009 y noviembre-diciembre de 2011). Se incluyó pacientes con presión arterial sistólica > 110mmHg agrupados en función de si recibieron nitroglicerina intravenosa o no. Las variables objetivo fueron mortalidad a 3, 7, 14 y 30 días y reconsulta a 30 días. Para determinar la influencia pronóstica del tratamiento se realizó un propensity score mediante regresión logística.
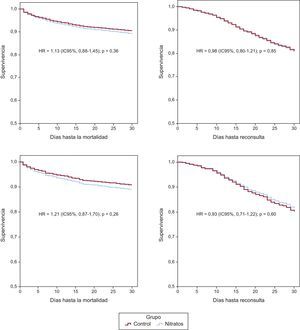
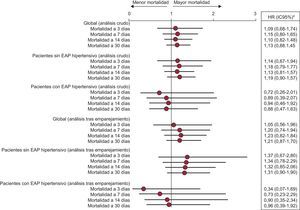
ResultadosDe 4.897 individuos se incluyeron 3.178. Fallecieron a 30 días 308 (9,7%) y reconsultaron 465 (17%). La edad media era de 79,5 ± 10,0 años y 796 (25%) recibieron nitratos intravenosos. Tras emparejarlos quedaron 685 individuos en cada grupo. La hazard ratio de los nitratos para mortalidad a 30 días fue 1,21 (intervalo de confianza del 95%, 0,87-1,70) y para reconsulta 0,93 (intervalo de confianza del 95%, 0,71-1,22). Los resultados fueron similares para la mortalidad a 3, 7 y 14 días (hazard ratio = 1,05 [intervalo de confianza del 95%, 0,56-1,96], hazard ratio = 1,20 [intervalo de confianza del 95%, 0,74-1,94] y hazard ratio = 1,23 [intervalo de confianza del 95%, 0,82-1,84], respectivamente). En presencia de edema de pulmón hipertensivo, el grupo de nitratos mostró una hazard ratio de 0,88 (intervalo de confianza del 95%, 0,47-1,63) para mortalidad a 30 días.
ConclusionesLos nitratos intravenosos no influyen en mortalidad precoz ni en reconsulta en pacientes con insuficiencia cardiaca aguda.
Palabras clave
La insuficiencia cardiaca aguda (ICA) es la primera causa de hospitalización y consulta en los servicios de urgencias hospitalarios (SUH) de países desarrollados1–3 y su prevalencia aumenta con la edad1,4. Los objetivos principales de su tratamiento son restaurar la oxigenación y mejorar la perfusión. Los nitratos intravenosos (i.v.) son uno de los fármacos esenciales para conseguirlo. Su administración varía del 6 al 70%5 debido a que la evidencia científica de los vasodilatadores en ICA es muy limitada6,7.
Las guías de la Sociedad Europea de Cardiología6 recomiendan el uso de nitroglicerina i.v. en pacientes con congestión pulmonar/edema y presión arterial sistólica (PAS) > 110mmHg sin estenosis aórtica o mitral grave, para reducir la presión capilar pulmonar y la resistencia vascular sistémica (grado de recomendación IIa y nivel de evidencia B). Estos fármacos reducen la precarga y la poscarga y aumentan el volumen sistólico, aunque no hay datos firmes de que alivien la disnea o mejoren otros resultados clínicos como la mortalidad8. Dentro de los vasodilatadores, la nitroglicerina es el que se usa con mayor frecuencia, habitualmente por vía i.v., aunque, en fases más precoces, se puede usar por vía sublingual9,10. Una revisión de la Cochrane Library sobre utilización de nitratos en los síndromes de ICA11 encontró solo 4 estudios, que incluían en total 634 pacientes: 2 eran trabajos sobre pacientes que desarrollaban una ICA tras un infarto agudo de miocardio, otro excluía a pacientes con infarto agudo de miocardio y el cuarto incluía a pacientes con y sin síndrome coronario agudo. La conclusión de esta revisión es que la calidad de los estudios era muy pobre y no permitía obtener evidencia robusta. La mortalidad se ha medido en un estudio que comparaba nitroglicerina i.v. frente a nesiritide, y no se han encontrado diferencias en mortalidad a 30 días12. En este mismo sentido, un subestudio del ensayo 3CPO mostró que el uso de nitratos i.v. no mejoraba la mortalidad en pacientes con edema agudo de pulmón (EAP)13. En resumen, estos fármacos tienen un efecto clínico en la disminución de disnea y la mejora de parámetros hemodinámicos, pero no se sabe cómo afectan a la mortalidad precoz, ya que no hay datos de ensayos clínicos que lo avalen. Por ello, se planteó como objetivo de este estudio conocer el perfil de los pacientes con ICA atendidos en los SUH que reciben tratamiento con nitratos i.v. y ver la implicación de este tratamiento en mortalidad precoz y reconsulta por esta patología. La hipótesis nula fue que el uso de nitratos no influye en la mortalidad precoz de los pacientes con ICA.
MÉTODOSTipo de estudioEl registro EAHFE9 es un registro multicéntrico, de cohortes, prospectivo, sin intervención, de inclusión consecutiva de pacientes atendidos por ICA en 29 SUH españoles. El criterio de inclusión fue que cumpliesen los criterios diagnósticos de Framingham. En estos pacientes se realiza posteriormente un seguimiento y se consigna la reconsulta a urgencias por nuevos episodios de ICA y la mortalidad por cualquier causa. Durante la fase de diseño del periodo de inclusión, los autores contemplaron el análisis de los pacientes que recibían tratamiento con nitratos i.v. en la fase aguda, con la finalidad de conocer su perfil clínico y determinar si su uso se asociaba a un mejor pronóstico a corto plazo.
Este estudio se denominó NITRO-EAHFE y se realizó siguiendo la Declaración de Helsinki de 2010 sobre los principios éticos para las investigaciones médicas con seres humanos, y los pacientes dieron su consentimiento para participar. El protocolo completo fue aprobado por los comités de ética en investigación clínica de los hospitales participantes.
En el estudio NITRO-EAHFE se incluyó a los pacientes con cifras de PAS > 110mmHg durante su presentación en el SUH, en los cuales se hubiese completado el seguimiento y que dispusiesen de valores válidos en las variables que se consideraron relevantes. Los pacientes se dividieron en 2 grupos en función de si habían sido tratados (grupo nitratos) o no (grupo control) con nitroglicerina i.v. durante el episodio. La decisión de tratamiento se realizó sobre la base de criterios exclusivamente clínicos determinados por el médico encargado de la atención del paciente en el SUH, y que en todos los centros se basa en las recomendaciones de la Sociedad Europea de Cardiología1,6. La nitroglicerina i.v. se pautó según protocolo establecido, como parte de la asistencia inicial del paciente en el SUH. Se diluía una ampolla de Solinitrina Forte® (nitroglicerina) de 50mg en 250ml de suero glucosado al 5% y se iniciaba una perfusión continua a una dosis de entre 5 y 200mg/min en función de la PAS. Esta perfusión se mantuvo entre 6 y 48h, a criterio del investigador y dependiendo de la respuesta clínica y de las cifras de PAS.
Datos demográficos, clínicos y de exploraciones complementariasSe recogieron los datos demográficos, clínicos y de exploraciones complementarias que se realizan en el SUH. Los datos demográficos incluyeron edad y sexo. Los datos de comorbilidad fueron la existencia de antecedentes de hipertensión arterial, diabetes mellitus, dislipemia, cardiopatía isquémica, valvulopatía, fibrilación auricular, enfermedad renal crónica, enfermedad cerebrovascular, enfermedad pulmonar obstructiva crónica, arteriopatía periférica y episodios previos de ICA. Los datos de su situación funcional basal incluyeron el estado funcional medido mediante el índice de Barthel14 y el grado funcional de disnea según la clasificación de la New York Heart Association. Del episodio agudo se recogieron: PAS, frecuencias cardiaca y respiratoria, saturación arterial basal de oxígeno mediante pulsioximetría, ritmo en el electrocardiograma y si la presentación del episodio fue en forma de EAP hipertensivo según la definición de la Sociedad Europea de Cardiología1. Los datos analíticos incluyeron hemoglobina (la anemia se definió según las recomendaciones de la Organización Mundial de la Salud como una cifra de hemoglobina < 12g/l en mujeres y < 13g/l en varones), glucosa, creatinina, urea y sodio. Se calculó el filtrado glomerular estimado por la fórmula abreviada del estudio Modification of Diet in Renal Disease15. Se recogió el tratamiento previo y datos del manejo del paciente en el SUH referidos al tratamiento administrado y al destino tras la atención en el SUH (ingreso o alta).
Seguimiento y mortalidadLas variables objetivo de seguimiento fueron mortalidad a 3, 7, 14 y 30 días y reconsulta a 30 días de la inclusión en el estudio. El seguimiento se hizo mediante llamada telefónica y/o consulta de la historia clínica hospitalaria o de atención primaria del paciente.
Análisis estadísticoPara la descripción se utilizaron frecuencias absolutas y relativas para las variables cualitativas, y media con desviación estándar o mediana y rango intercuartílico para las cuantitativas. Para las comparaciones crudas entre el grupo de pacientes tratados con y sin nitroglicerina se utilizó la prueba de la χ2 para las primeras y la de la t de Student para las segundas o el test no paramétrico de la U de Mann-Whitney si no se cumplían criterios de normalidad, lo cual se contrastó mediante el test de Kolmogorov-Smirnov.
Para determinar la influencia del tratamiento con nitratos i.v. en la mortalidad se realizó un análisis de propensity score mediante un modelo de regresión logística, en el que se incluyeron las variables con una p < 0,20 en la comparación bivariante entre el grupo que había recibido nitratos y el que no y se incluyeron otras variables que, sin que tuviesen ese valor de p, se consideraron a priori como relevantes por el equipo investigador según criterios organizativos, epidemiológicos o clínicos. Se hizo un análisis de regresión logística y se calculó la probabilidad obtenida. Posteriormente se realizó un emparejamiento entre los individuos con una diferencia en la probabilidad obtenida < 0,05, y por cada paciente del grupo nitratos se seleccionó un paciente control (datos ampliados sobre el procedimiento en el ). El análisis y las gráficas de la supervivencia se realizaron mediante el método de riesgos proporcionales de Cox y se calcularon las hazard ratio (HR) con su intervalo de confianza del 95% (IC95%) para la mortalidad y la reconsulta a 30 días, y tanto para los grupos crudos como para los creados por el emparejamiento. Además, para el caso de la mortalidad, se analizaron también de forma individualizada las curvas de supervivencia truncadas a 3, 7 y 14 días. Además, estos análisis se repitieron de nuevo separando los pacientes en los que existió un diagnóstico clínico de EAP hipertensivo de los que no. Se consideró que las diferencias eran estadísticamente significativas cuando p < 0,05. Los programas estadísticos utilizados fueron el SPSS 18.0 y el R3.1.
RESULTADOSDe los 4.897 individuos de los registros EAHFE 2 y 3, 607 tenían una PAS ≤ 110mmHg, 671 se perdieron durante el seguimiento y en 441 faltaba alguna variable esencial (figura 1). Estos pacientes no incluidos en el análisis definitivo no presentaban diferencias con el resto en los datos clínicos del episodio. Al final se incluyó a 3.178 pacientes en el estudio NITRO-EAHFE: 796 (25%) recibieron tratamiento con nitratos i.v. durante su asistencia en el SUH y constituyeron el grupo nitratos y los 2.382 restantes (75%) constituyeron el grupo control. La mortalidad global a los 30 días fue de 308 pacientes (9,7%), 84 (10,6%) en el grupo nitratos y 224 (9,4%) en el grupo control y la reconsulta fue de 465 (17%) en el global y 117 (17,3%) y 348 (16,9%) en los grupos nitratos y control, respectivamente. En los pacientes emparejados en el grupo nitratos, la mortalidad a los 30 días fue de 75 (10,9%) y de 62 (9,1%) en el grupo control y la reconsulta de 97 (16,9%) y 107 (17,8%), respectivamente.
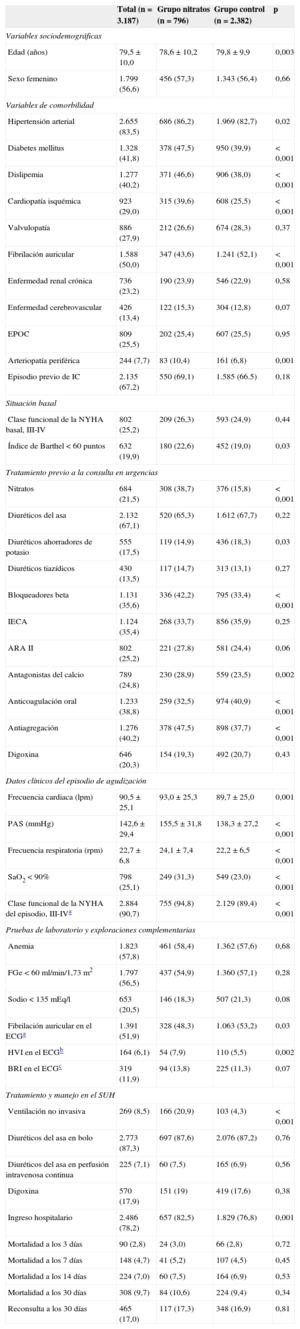
En la tabla 1 se muestran las características basales del total de la muestra y la comparación de ambos grupos. Del total de la muestra, el 56,6% era de sexo femenino y tenía una edad media de 79,5 (10,0) años. La hipertensión arterial fue el factor de riesgo más prevalente, presente en el 83,5% de los pacientes, y entre las patologías asociadas más frecuentes estaban la IC previa (67,2%) y la fibrilación auricular (50%). El 25,2% de los pacientes tenía una clase funcional basal para disnea III-IV de la New York Heart Association y el 19,9% una dependencia funcional grave con un índice de Barthel < 60 puntos. En cuanto al tratamiento crónico previo a su consulta en el SUH, el 67,1% recibía diuréticos de asa, el 35,4% inhibidores de la enzima de conversión de la angiotensina y el 35,6% bloqueadores beta. De los datos del episodio, el 90,7% tenía una clase funcional de la New York Heart Association III-IV, el 56,5% un filtrado glomerular estimado < 60ml/min, el 57,8% anemia y el 51,9% fibrilación auricular. De los tratamientos que recibían en la fase aguda, el más frecuente fue el diurético de asa en bolo en el 87,3% de los casos, el 8,5% requirió ventilación no invasiva y el 7% morfina i.v.
Características basales de la muestra global de pacientes y de los 2 grupos (grupo nitratos y grupo control)
| Total (n = 3.187) | Grupo nitratos (n = 796) | Grupo control (n = 2.382) | p | |
|---|---|---|---|---|
| Variables sociodemográficas | ||||
| Edad (años) | 79,5 ± 10,0 | 78,6 ± 10,2 | 79,8 ± 9,9 | 0,003 |
| Sexo femenino | 1.799 (56,6) | 456 (57,3) | 1.343 (56,4) | 0,66 |
| Variables de comorbilidad | ||||
| Hipertensión arterial | 2.655 (83,5) | 686 (86,2) | 1.969 (82,7) | 0,02 |
| Diabetes mellitus | 1.328 (41,8) | 378 (47,5) | 950 (39,9) | < 0,001 |
| Dislipemia | 1.277 (40,2) | 371 (46,6) | 906 (38,0) | < 0,001 |
| Cardiopatía isquémica | 923 (29,0) | 315 (39,6) | 608 (25,5) | < 0,001 |
| Valvulopatía | 886 (27,9) | 212 (26,6) | 674 (28,3) | 0,37 |
| Fibrilación auricular | 1.588 (50,0) | 347 (43,6) | 1.241 (52,1) | < 0,001 |
| Enfermedad renal crónica | 736 (23,2) | 190 (23,9) | 546 (22,9) | 0,58 |
| Enfermedad cerebrovascular | 426 (13,4) | 122 (15,3) | 304 (12,8) | 0,07 |
| EPOC | 809 (25,5) | 202 (25,4) | 607 (25,5) | 0,95 |
| Arteriopatía periférica | 244 (7,7) | 83 (10,4) | 161 (6,8) | 0,001 |
| Episodio previo de IC | 2.135 (67,2) | 550 (69,1) | 1.585 (66.5) | 0,18 |
| Situación basal | ||||
| Clase funcional de la NYHA basal, III-IV | 802 (25,2) | 209 (26,3) | 593 (24,9) | 0,44 |
| Índice de Barthel < 60 puntos | 632 (19,9) | 180 (22,6) | 452 (19,0) | 0,03 |
| Tratamiento previo a la consulta en urgencias | ||||
| Nitratos | 684 (21,5) | 308 (38,7) | 376 (15,8) | < 0,001 |
| Diuréticos del asa | 2.132 (67,1) | 520 (65,3) | 1.612 (67,7) | 0,22 |
| Diuréticos ahorradores de potasio | 555 (17,5) | 119 (14,9) | 436 (18,3) | 0,03 |
| Diuréticos tiazídicos | 430 (13,5) | 117 (14,7) | 313 (13,1) | 0,27 |
| Bloqueadores beta | 1.131 (35,6) | 336 (42,2) | 795 (33,4) | < 0,001 |
| IECA | 1.124 (35,4) | 268 (33,7) | 856 (35,9) | 0,25 |
| ARA II | 802 (25,2) | 221 (27,8) | 581 (24,4) | 0,06 |
| Antagonistas del calcio | 789 (24,8) | 230 (28,9) | 559 (23,5) | 0,002 |
| Anticoagulación oral | 1.233 (38,8) | 259 (32,5) | 974 (40,9) | < 0,001 |
| Antiagregación | 1.276 (40,2) | 378 (47,5) | 898 (37,7) | < 0,001 |
| Digoxina | 646 (20,3) | 154 (19,3) | 492 (20,7) | 0,43 |
| Datos clínicos del episodio de agudización | ||||
| Frecuencia cardiaca (lpm) | 90,5 ± 25,1 | 93,0 ± 25,3 | 89,7 ± 25,0 | 0,001 |
| PAS (mmHg) | 142,6 ± 29,4 | 155,5 ± 31,8 | 138,3 ± 27,2 | < 0,001 |
| Frecuencia respiratoria (rpm) | 22,7 ± 6,8 | 24,1 ± 7,4 | 22,2 ± 6,5 | < 0,001 |
| SaO2 < 90% | 798 (25,1) | 249 (31,3) | 549 (23,0) | < 0,001 |
| Clase funcional de la NYHA del episodio, III-IVa | 2.884 (90,7) | 755 (94,8) | 2.129 (89,4) | < 0,001 |
| Pruebas de laboratorio y exploraciones complementarias | ||||
| Anemia | 1.823 (57,8) | 461 (58,4) | 1.362 (57,6) | 0,68 |
| FGe < 60 ml/min/1,73 m2 | 1.797 (56,5) | 437 (54,9) | 1.360 (57,1) | 0,28 |
| Sodio < 135 mEq/l | 653 (20,5) | 146 (18,3) | 507 (21,3) | 0,08 |
| Fibrilación auricular en el ECGa | 1.391 (51,9) | 328 (48,3) | 1.063 (53,2) | 0,03 |
| HVI en el ECGb | 164 (6,1) | 54 (7,9) | 110 (5,5) | 0,002 |
| BRI en el ECGc | 319 (11,9) | 94 (13,8) | 225 (11,3) | 0,07 |
| Tratamiento y manejo en el SUH | ||||
| Ventilación no invasiva | 269 (8,5) | 166 (20,9) | 103 (4,3) | < 0,001 |
| Diuréticos del asa en bolo | 2.773 (87,3) | 697 (87,6) | 2.076 (87,2) | 0,76 |
| Diuréticos del asa en perfusión intravenosa continua | 225 (7,1) | 60 (7,5) | 165 (6,9) | 0,56 |
| Digoxina | 570 (17,9) | 151 (19) | 419 (17,6) | 0,38 |
| Ingreso hospitalario | 2.486 (78,2) | 657 (82,5) | 1.829 (76,8) | 0,001 |
| Mortalidad a los 3 días | 90 (2,8) | 24 (3,0) | 66 (2,8) | 0,72 |
| Mortalidad a los 7 días | 148 (4,7) | 41 (5,2) | 107 (4,5) | 0,45 |
| Mortalidad a los 14 días | 224 (7,0) | 60 (7,5) | 164 (6,9) | 0,53 |
| Mortalidad a los 30 días | 308 (9,7) | 84 (10,6) | 224 (9,4) | 0,34 |
| Reconsulta a los 30 días | 465 (17,0) | 117 (17,3) | 348 (16,9) | 0,81 |
ARA II: antagonista del receptor de la angiotensina II; BRI: bloqueo de rama izquierda; ECG: electrocardiograma; EPOC: enfermedad pulmonar obstructiva crónica; FGe: filtrado glomerular estimado; HVI: hipertrofia ventricular izquierda; IC: insuficiencia cardiaca; IECA: inhibidor de la enzima de conversión de la angiotensina; lpm: latidos por minuto; NYHA: New York Heart Association; PAS: presión arterial sistólica; rpm: respiraciones por minuto; SaO2: saturación arterial de oxígeno; SUH: servicio de urgencias hospitalario.
Los datos expresan n (%) o media ± desviación estándar.
En la comparación de los grupos, los pacientes del grupo nitratos fueron de menor edad (78,6 frente a 79,8 años; p = 0,003), con mayor prevalencia de diabetes mellitus (el 47,2 frente al 39,9%; p < 0,001), dislipemia (el 46,6 frente al 38%; p < 0,001) y cardiopatía isquémica previa (el 39,6 frente al 25,5%; p < 0,001), y menor prevalencia de fibrilación auricular previa (el 43,6 frente al 52,1%; p < 0,001) y de dependencia funcional basal (el 22,6% Barthel < 60 puntos frente al 19%; p = 0,03). Del tratamiento domiciliario, el grupo nitratos estaba, en una mayor proporción, con nitratos orales o transdérmicos (el 38,7 frente al 15,8%; p < 0,001) y bloqueadores beta (el 42,2 frente al 33,4%; p < 0,001), y había una menor proporción con anticoagulación oral (el 32,5 frente al 40,9%; p < 0,001). De los datos clínicos del episodio agudo, los pacientes del grupo nitratos tenían mayor frecuencia cardiaca (93 frente a 89,7 lpm; p = 0,001), PAS (155,5 frente a 138,3mmHg; p < 0,0001) y más insuficiencia respiratoria, con un mayor porcentaje de ellos con saturación arterial de oxígeno < 90% y mayor frecuencia respiratoria (p < 0,001 en ambos casos). Del tratamiento que recibieron en urgencias, el grupo nitratos recibió más ventilación no invasiva (el 20,9 frente al 4,3%; p < 0,001) e ingresó más (el 82,5 frente al 76,8%; p < 0,001).
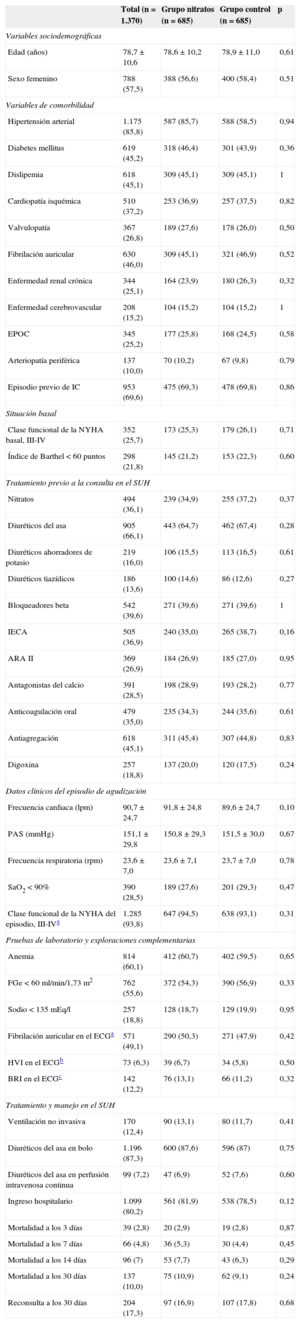
Una vez realizado en emparejamiento mediante la técnica del propensity score quedaron 685 individuos en cada grupo. El valor del estadístico C del modelo logístico del propensity score fue 0,77 (IC95%, 0,75-0,79). El análisis entre los grupos emparejados mostró que no existían diferencias en ninguna de las variables entre los grupos nitratos y controL creados (tabla 2). Los valores de HR crudos para mortalidad y reconsulta a 30 días para el grupo nitratos fueron, respectivamente, de 1,13 (IC95%, 0,88-1,45) y 0,98 (IC95%, 0,80-1,21). Los valores de HR tras el emparejamiento fueron, para mortalidad a los 30 días, 1,21 (IC95%, 0,87-1,70) y para el reingreso a los 30 días 0,93 (IC95%, 0,71-1,22) (figura 1). Los resultados fueron similares cuando se analizó la mortalidad a 3, 7 y 14 días, con HR = 1,05 (IC95%, 0,56-1,96), HR = 1,20 (IC95%, 0,74-1,94) y HR = 1,23 (IC95%, 0,82-1,84), respectivamente.
Caracteristicas basales y de los 2 grupos (grupo nitratos y grupo control) una vez realizado el emparejamiento por el propensity score
| Total (n = 1.370) | Grupo nitratos (n = 685) | Grupo control (n = 685) | p | |
|---|---|---|---|---|
| Variables sociodemográficas | ||||
| Edad (años) | 78,7 ± 10,6 | 78,6 ± 10,2 | 78,9 ± 11,0 | 0,61 |
| Sexo femenino | 788 (57,5) | 388 (56,6) | 400 (58,4) | 0,51 |
| Variables de comorbilidad | ||||
| Hipertensión arterial | 1.175 (85,8) | 587 (85,7) | 588 (58,5) | 0,94 |
| Diabetes mellitus | 619 (45,2) | 318 (46,4) | 301 (43,9) | 0,36 |
| Dislipemia | 618 (45,1) | 309 (45,1) | 309 (45,1) | 1 |
| Cardiopatía isquémica | 510 (37,2) | 253 (36,9) | 257 (37,5) | 0,82 |
| Valvulopatía | 367 (26,8) | 189 (27,6) | 178 (26,0) | 0,50 |
| Fibrilación auricular | 630 (46,0) | 309 (45,1) | 321 (46,9) | 0,52 |
| Enfermedad renal crónica | 344 (25,1) | 164 (23,9) | 180 (26,3) | 0,32 |
| Enfermedad cerebrovascular | 208 (15,2) | 104 (15,2) | 104 (15,2) | 1 |
| EPOC | 345 (25,2) | 177 (25,8) | 168 (24,5) | 0,58 |
| Arteriopatía periférica | 137 (10,0) | 70 (10,2) | 67 (9,8) | 0,79 |
| Episodio previo de IC | 953 (69,6) | 475 (69,3) | 478 (69,8) | 0,86 |
| Situación basal | ||||
| Clase funcional de la NYHA basal, III-IV | 352 (25,7) | 173 (25,3) | 179 (26,1) | 0,71 |
| Índice de Barthel < 60 puntos | 298 (21,8) | 145 (21,2) | 153 (22,3) | 0,60 |
| Tratamiento previo a la consulta en el SUH | ||||
| Nitratos | 494 (36,1) | 239 (34,9) | 255 (37,2) | 0,37 |
| Diuréticos del asa | 905 (66,1) | 443 (64,7) | 462 (67,4) | 0,28 |
| Diuréticos ahorradores de potasio | 219 (16,0) | 106 (15,5) | 113 (16,5) | 0,61 |
| Diuréticos tiazídicos | 186 (13,6) | 100 (14,6) | 86 (12,6) | 0,27 |
| Bloqueadores beta | 542 (39,6) | 271 (39,6) | 271 (39,6) | 1 |
| IECA | 505 (36,9) | 240 (35,0) | 265 (38,7) | 0,16 |
| ARA II | 369 (26,9) | 184 (26,9) | 185 (27,0) | 0,95 |
| Antagonistas del calcio | 391 (28,5) | 198 (28,9) | 193 (28,2) | 0,77 |
| Anticoagulación oral | 479 (35,0) | 235 (34,3) | 244 (35,6) | 0,61 |
| Antiagregación | 618 (45,1) | 311 (45,4) | 307 (44,8) | 0,83 |
| Digoxina | 257 (18,8) | 137 (20,0) | 120 (17,5) | 0,24 |
| Datos clínicos del episodio de agudización | ||||
| Frecuencia cardiaca (lpm) | 90,7 ± 24,7 | 91,8 ± 24,8 | 89,6 ± 24,7 | 0,10 |
| PAS (mmHg) | 151,1 ± 29,8 | 150,8 ± 29,3 | 151,5 ± 30,0 | 0,67 |
| Frecuencia respiratoria (rpm) | 23,6 ± 7,0 | 23,6 ± 7,1 | 23,7 ± 7,0 | 0,78 |
| SaO2 < 90% | 390 (28,5) | 189 (27,6) | 201 (29,3) | 0,47 |
| Clase funcional de la NYHA del episodio, III-IVa | 1.285 (93,8) | 647 (94,5) | 638 (93,1) | 0,31 |
| Pruebas de laboratorio y exploraciones complementarias | ||||
| Anemia | 814 (60,1) | 412 (60,7) | 402 (59,5) | 0,65 |
| FGe < 60 ml/min/1,73 m2 | 762 (55,6) | 372 (54,3) | 390 (56,9) | 0,33 |
| Sodio < 135 mEq/l | 257 (18,8) | 128 (18,7) | 129 (19,9) | 0,95 |
| Fibrilación auricular en el ECGa | 571 (49,1) | 290 (50,3) | 271 (47,9) | 0,42 |
| HVI en el ECGb | 73 (6,3) | 39 (6,7) | 34 (5,8) | 0,50 |
| BRI en el ECGc | 142 (12,2) | 76 (13,1) | 66 (11,2) | 0,32 |
| Tratamiento y manejo en el SUH | ||||
| Ventilación no invasiva | 170 (12,4) | 90 (13,1) | 80 (11,7) | 0,41 |
| Diuréticos del asa en bolo | 1.196 (87,3) | 600 (87,6) | 596 (87) | 0,75 |
| Diuréticos del asa en perfusión intravenosa continua | 99 (7,2) | 47 (6,9) | 52 (7,6) | 0,60 |
| Ingreso hospitalario | 1.099 (80,2) | 561 (81,9) | 538 (78,5) | 0,12 |
| Mortalidad a los 3 días | 39 (2,8) | 20 (2,9) | 19 (2,8) | 0,87 |
| Mortalidad a los 7 días | 66 (4,8) | 36 (5,3) | 30 (4,4) | 0,45 |
| Mortalidad a los 14 días | 96 (7) | 53 (7,7) | 43 (6,3) | 0,29 |
| Mortalidad a los 30 días | 137 (10,0) | 75 (10,9) | 62 (9,1) | 0,24 |
| Reconsulta a los 30 días | 204 (17,3) | 97 (16,9) | 107 (17,8) | 0,68 |
ARA II: antagonista del receptor de la angiotensina II; BRI: bloqueo de rama izquierda; ECG: electrocardiograma; EPOC: enfermedad pulmonar obstructiva crónica; FGe: filtrado glomerular estimado; HVI: hipertrofia ventricular izquierda; IC: insuficiencia cardiaca; IECA: inhibidor de la enzima de conversión de la angiotensina; lpm: latidos por minuto; NYHA: New York Heart Association; PAS: presión arterial sistólica; rpm: respiraciones por minuto; SaO2: saturación arterial de oxígeno; SUH: servicio de urgencias hospitalario.
Los datos expresan n (%) o media ± desviación estándar.
De los pacientes emparejados hubo 264 (19,3%) en situación de EAP hipertensivo (135 [19,7%] en el grupo control y 129 [18,8%] en el grupo nitratos). El análisis de supervivencia de estos pacientes en función de si se encontraban en situación de EAP hipertensivo o no se presenta en la figura 2. Aunque en ningún caso existieron diferencias estadísticamente significativas, en presencia de EAP hipertensivo, el grupo nitratos mostró siempre HR < 1 con relación al grupo control, en tanto que en ausencia de EAP hipertensivo estas HR siempre fueron > 1.
Análisis de las hazard ratio de mortalidad a 3, 7, 14 y 30 días para el grupo de pacientes tratados con nitroglicerina intravenosa durante el episodio de insuficiencia cardiaca aguda (grupo nitratos) respecto a los pacientes en los que no se utilizó la nitroglicerina (grupo control). El análisis se presenta para los grupos generados tras el emparejamiento, y se presenta tanto de forma global como estratificada en función de si el paciente presenta edema agudo de pulmón hipertensivo o no. EAP: edema agudo de pulmón; HR: hazard ratio; IC95%: intervalo de confianza del 95%. *Respecto al grupo control (sin nitratos intravenosos).
Los resultados del estudio NITRO-EAHFE se pueden resumir en 2 hallazgos relevantes. Por un lado define las características de los pacientes en los que durante su atención en los SUH españoles se está utilizando nitroglicerina i.v. Por otro, el análisis a través de técnicas de propensity score ha permitido constatar que el uso de nitroglicerina i.v. no tiene incidencia sobre el pronóstico a corto plazo de estos pacientes, al menos en lo que se refiere a mortalidad o reconsulta en el SUH durante los 30 días siguientes al episodio índice. Probablemente, en los pacientes que presentan la forma clínica de EAP hipertensivo, la nitroglicerina podría tener efectos beneficiosos en cuanto a mortalidad a corto plazo, aunque este extremo solo lo sugieren los resultados del presente estudio y necesitará de su confirmación en series más amplias.
Los nitratos i.v. son uno de los fármacos de primera línea en el tratamiento de la ICA, aunque con nivel de evidencia IIa, grado de recomendación B y un efecto sobre la mortalidad precoz muy pobre. Su uso en los SUH españoles permanece estable entre el 20 y el 25% de pacientes con ICA16. El estudio NITRO-EAHFE muestra diferencias claras en los pacientes con ICA tratados con nitratos i.v. respecto al resto. Estas diferencias, en alguna ocasión, dependen de los protocolos propios de cada hospital, pero en la mayoría de las ocasiones dependen de la forma de presentación y de los antecedentes patológicos. Entre los pacientes del presente estudio, los que reciben tratamiento con nitratos i.v. tienen mayor riesgo cardiovascular, son de menor edad, tienen más dependencia funcional, menor saturación arterial basal de oxígeno, mayor frecuencia respiratoria, mayor frecuencia cardiaca y cifras más elevadas de PAS. A pesar de esas diferencias entre los 2 grupos, la mortalidad y el reingreso precoces, analizados de forma cruda, no muestran diferencias entre los 2 grupos.
Son pocos los ensayos clínicos que se han realizado en los SUH y en ellos los objetivos principales no suelen ser de mortalidad sino de mejoría clínica. La mayoría de estos estudios no comparaban un fármaco frente a placebo sino que comparaban distintas dosis o vías de administración17,18. En su lugar se pueden utilizar diseños de investigación que permiten simular el efecto de un ensayo clínico, con limitaciones. Entre ellos se encuentran los análisis estratificados, la estadística multivariable y las técnicas de emparejamiento a partir de estudios observacionales19. Esta última es la que se ha empleado en este estudio con los pacientes incluidos en el proyecto EAHFE, los cuales son más heterogéneos en cuanto a gravedad que los de los estudios publicados en pacientes hospitalizados y, desde luego, que los de cualquier ensayo clínico13. Pero tiene la ventaja de ser la población real con ICA, que es sobre la que se realizan las indicaciones de las guías clínicas. Así, se han incluido 1.370 pacientes con ICA emparejados, que solo difieren en el uso de nitratos i.v., un número mayor que los incluidos en los ensayos clínicos revisados por la Cochrane Library recientemente11. Ambos grupos presentaron una mortalidad a 30 días similar, lo cual es congruente con lo publicado en la citada revisión11. En esta, solo un estudio tenía como variable de seguimiento la mortalidad y la reconsulta12, aunque su objetivo principal eran efectos hemodinámicos y clínicos de 2 ramas de tratamiento, una con nitroglicerina y otra con nesiritide. Se incluyeron 489 pacientes y no encontraron diferencias en mortalidad entre ambos grupos (el 0,5% de muertes a los 7 días en el grupo de nitroglicerina y el 1,5% en el de nesiritide, con una odds ratio para la mortalidad a los 30 días de 1,91 (IC95%, 0,32-11,52). En cuanto al reingreso a 30 días, tampoco se encontraron diferencias significativas (el 23% en el grupo de la nitroglicerina frente al 20% en el del nesiritide; p = 0,36). Con todas las limitaciones que supone comparar un ensayo clínico con un registro, los pacientes de nuestra serie que recibían tratamiento con nitroglicerina tienen una mortalidad a los 7 días superior, aspecto relacionado muy probablemente con las diferencias sociodemográficas entre los 2 estudios, ya que en el ensayo clínico los pacientes son, fundamentalmente, varones y de menor edad que los de nuestra población.
En el estudio NITRO-EAHFE se analizó de forma separada el subgrupo de pacientes con EAP hipertensivo. En él tampoco hubo diferencias significativas en la mortalidad entre los 2 grupos, pero la HR de mortalidad, en todos los intervalos de tiempo que se midieron, estuvo por debajo de 1. La ausencia de significación estadística puede estar influenciada por el pequeño número de pacientes en esta situación, que disminuyó a solo 264 en global, así como por el bajo número de eventos debido a la menor mortalidad que tienen los pacientes con EAP hipertensivo o que presentan cifras elevadas de PAS a la llegada en urgencias20,21, por lo que puede haberse incurrido en un error de tipo beta. En cualquier caso, se observa una tendencia hacia una mejoría de la mortalidad en estos pacientes; cosa que no ocurre en el grupo en el que la forma de presentación no es como EAP hipertensivo. En el año 2010, Gray et al13 publicaron un subestudio con los pacientes incluidos en el ensayo clínico 3CPO para ver el efecto de los diuréticos, la morfina y los nitratos i.v. Encontraron que los pacientes que recibían nitratos i.v. tenían una menor mortalidad cruda. Esta mejoría sobre la mortalidad a 7 días desaparecía al ajustar por distintos factores de confusión, como eran la edad o las cifras de PAS en el momento de la inclusión. Este estudio tiene limitaciones debidas a que es un análisis post-hoc de un ensayo clínico destinado a medir la influencia de la ventilación mecánica no invasiva en el EAP junto con las diferencias entre la población incluida en él y la real con EAP. No obstante, es de los pocos trabajos publicados que sugieren y que, por lo tanto, apoyan los resultados que hemos encontrado en el subgrupo de pacientes con EAP del registro EAHFE, que el uso de los nitratos en este tipo de pacientes puede tener un efecto beneficioso sobre la mortalidad, sobre todo si se encuentran en acidosis respiratoria22. Aunque la evidencia científica es escasa, estos resultados pueden tener implicaciones clínicas importantes, como es que en los pacientes en situación de EAP hipertensivo la utilización precoz de estos fármacos supone una mejoría de los síntomas y favorece una menor mortalidad. Esto se ha visto en condiciones asistenciales habituales, no en una población seleccionada como la de los ensayos clínicos.
LimitacionesComo limitación del presente estudio se encuentra que no se midieron las dosis globales de nitroglicerina administrada ni se identificaron los pacientes en los que tuvo que suspenderse por la aparición de efectos adversos. Otra limitación es que tampoco se midieron variables de evolución clínica y/o analítica, como la mejoría en la disnea o en parámetros gasométricos. Tampoco se tuvieron en cuenta marcadores biológicos de riesgo bien contrastados en la ICA, como la troponina23, los péptidos natriuréticos24,25 y otros de introducción más reciente, como MR-pro-adrenomodulina o ST226,27. Algunos de ellos no se encuentran disponibles con carácter urgente de forma universal en los SUH españoles28; otros, a pesar de estarlo, no se solicitan de rutina23. Finalmente, en la estimación del efecto que tiene la nitroglicerina en el EAP hipertensivo el tamaño de la muestra y el número de eventos se han limitado.
CONCLUSIONESEl estudio NITRO-EAHFE permite concluir que los nitratos i.v. no influyen en la reconsulta ni en la mortalidad precoz en pacientes con ICA y cifras de PAS > 110mmHg. Sin embargo, en el subgrupo de pacientes con EAP hipertensivo se observa una tendencia positiva hacia la disminución de la mortalidad que deberá confirmarse en futuros estudios.
FINANCIACIÓNEste estudio se ha realizado dentro de los proyectos del Plan Nacional de I+D+I 2008-2011 PI10/01918 y PI11/01021 del Instituto de Salud Carlos III y se ha financiado con fondos FEDER (Fondo Europeo de Desarrollo Regional). El grupo de investigación «Urgencias: procesos y patologías» del IDIBAPS (Institut d’Investigacions Biomèdiques August Pi i Sunyer) cuenta con una ayuda de la Generalitat de Catalunya para grupos de investigación consolidados (GRC 2009/1385).
CONFLICTO DE INTERESESNinguno.