El consumo de tabaco es la principal causa de enfermedad cardiovascular (ECV). No solo pone en riesgo la salud de los fumadores, también la de los fumadores pasivos. La primera evidencia epidemiológica sobre la relación entre el tabaco y la enfermedad coronaria se publicó en 19401. El estudio Minnesota Business Men y el estudio de Framingham demostraron la relación entre tabaco y mortalidad2. Por todo ello queda claro que la evidencia epidemiológica es hoy incontestable.
El riesgo coronario se incrementa notablemente incluso con exposiciones bajas3, lo que explica que uno o dos cigarrillos diarios dupliquen el riesgo cardiovascular4 y que el humo del ambiente produzca ECV a los fumadores pasivos5.
RELACIÓN ENTRE TABAQUISMO PASIVO Y ENFERMEDAD CARDIOVASCULARLos primeros estudios del efecto negativo del tabaquismo pasivo se centraron en enfermedades respiratorias infantiles6. En 1986 la Agencia Internacional de Investigación contra el Cáncer, el US Surgeon General y el US National Research Council establecieron la relación del tabaquismo pasivo con el cáncer de pulmón7. En metanálisis publicados en los años noventa, se demostró un aumento del 20% del riesgo de enfermedad coronaria y muerte cardiovascular en fumadores pasivos8,9. En 2006, el Surgeon General's Report estableció que cualquier exposición al humo de segunda mano es perjudicial. El riesgo relativo de enfermedad coronaria para los fumadores es 1,78 y para los fumadores pasivos, 1,3. Por cada 10 muertes de fumadores activos se produce 1 entre los fumadores pasivos10. La exposición pasiva al humo del tabaco también aumenta el riesgo de ECV en el hogar. La cardiopatía isquémica es la principal causa de muerte de fumadores pasivos, muy por delante del cáncer de pulmón11, y el efecto es muy rápido: el riesgo de síndrome coronario agudo (SCA) se incrementa a los pocos minutos de inhalar el humo del tabaco.
FISIOPATOLOGÍA DEL DAÑO CARDIOVASCULAR DEL TABACO EN FUMADORES Y NO FUMADORES EXPUESTOS AL HUMO AMBIENTAL DE TABACOAlteración del perfil lipídicoLa nicotina produce un estímulo simpático que aumenta los ácidos grasos libres, lo cual se traduce en elevación de las lipoproteínas de baja densidad y disminución de las lipoproteínas de alta densidad. Además, el tabaco incrementa la resistencia a la insulina, que se asocia a bajas concentraciones de lipoproteínas de alta densidad y a lipoproteínas de baja densidad pequeñas y densas, que son más aterogénicas. El humo disminuye la actividad de la paraoxonasa, que protege de la oxidación a las lipoproteínas de baja densidad. El perfil lipídico vuelve progresivamente a una situación basal al dejar de fumar12.
Inflamación, trombosis, disfunción endotelial y aterosclerosisEl humo del tabaco tiene un efecto proinflamatorio, oxidativo y trombótico que induce aterosclerosis y potencia otros factores de riesgo cardiovascular. Los fumadores, tanto activos como pasivos, tienen un 20-25% más leucocitos en sangre, que liberan elastasas y radicales libres oxidantes, que a su vez lesionan la pared endotelial y favorecen la aterosclerosis13. El humo del tabaco activa las plaquetas, con lo que aumenta la proliferación de células musculares lisas, fibrinógeno, factor VIII, tPA y trombina dependiente de plaquetas y disminuye el plasminógeno.
La nicotina y el humo del tabaco producen daño de células endoteliales, aumentan los radicales libres que inactivan las sustancias vasodilatadoras y aumentan el riesgo de angina vasospástica14. El aumento de la actividad simpática disminuye el umbral de arritmias ventriculares. Por otro lado, el aumento de la frecuencia cardiaca y la presión arterial incrementa las necesidades de oxígeno miocárdicas y el aumento de la carboxihemoglobina dificulta el aporte de oxígeno.
Relación dosis-respuesta y efectos en fumadores pasivosTodos estos cambios aceleran la progresión de la aterosclerosis y predisponen a espasmo coronario y trombosis y, por lo tanto, a SCA incluso a niveles bajos de exposición como los que sufren los fumadores pasivos.
BENEFICIOS DE DEJAR DE FUMAR O DE INHALAR HUMO DE SEGUNDA MANO PARA EL RIESGO CARDIOVASCULARDejar de fumar es la medida aislada más importante de prevención primaria o secundaria de ECV. Se asocia a una rápida reducción del riesgo de SCA y progresión de enfermedad coronaria, enfermedad cerebrovascular y vascular periférica15. Estudios de cohortes y metanálisis han demostrado16 que dejar de fumar disminuye la mortalidad. El riesgo de aterosclerosis asociado al tabaco se atenúa a los 2 años de dejar de fumar; pero la disminución del riesgo de SCA se produce a las pocas horas17.
MEDIDAS PARA EVITAR EL DAÑO PRODUCIDO POR EL TABACO: LEGISLACIÓN PARA RESTRINGIR EL CONSUMO DE TABACO EN LUGARES PÚBLICOS EN EL MUNDOSolo hay dos formas de evitar el daño producido por el humo del tabaco: conseguir que los fumadores dejen de fumar y proteger a los no fumadores de la exposición al humo ambiental de tabaco. La exposición en el hogar y en el lugar de trabajo son las más importantes. La Organización Mundial de la Salud, a través del Convenio Marco para el Control del Tabaquismo, estableció en 2007 las bases para proteger la salud de los no fumadores18,19. Aunque distintos países (entre ellos España) han ratificado este convenio, se ha puesto en práctica escasamente. Dado que los sistemas de ventilación habituales no pueden eliminar los componentes tóxicos del humo, la única forma efectiva de evitar los riesgos del tabaquismo pasivo es impedir el consumo de tabaco en lugares cerrados. Es muy difícil regular la calidad del aire en los hogares, y las únicas herramientas para el control del tabaquismo pasivo en este entorno se basan en la educación y en ayudar a dejar de fumar. En los lugares de trabajo y otros lugares públicos la legislación sí que es eficaz para restringir el consumo de tabaco con el objetivo de proteger la salud del no fumador frente a un riesgo que no ha elegido. Además, las leyes favorecen un cambio en la percepción engañosa del tabaquismo como costumbre social, y dejan patente que se trata de una adicción con graves perjuicios para los fumadores y para los que conviven con ellos.
IMPACTO DE LA LEGISLACIÓN SOBRE LA ENFERMEDAD CARDIOVASCULAR EN EL MUNDOPor la propia naturaleza del tabaquismo, no es posible realizar un estudio aleatorizado. La evidencia disponible se basa en estudios observacionales que comparan la tendencia de la incidencia antes y después de la aplicación de las leyes. California fue el primer estado de Estados Unidos en legislar el consumo de tabaco en lugares de trabajo, incluidos restaurantes y bares, en 1988. Hasta 2004 no se promulgaron en Europa las primeras leyes que prohíben fumar en espacios públicos. Primero fue Irlanda; después Noruega, Reino Unido, Italia, España y Francia. La legislación disminuye la exposición al humo del tabaco y, como consecuencia, la incidencia de SCA, sobre todo en no fumadores20. Además, algunos estudios muestran una disminución del 3,8% al año en el número de fumadores, aunque este decremento podría explicarse por otras causas, como el aumento del precio del tabaco.
En Irlanda, al año siguiente de la publicación de la ley21, la tasa de SCA disminuyó un 12%. En Italia22, en los 6 meses posteriores a la aplicación de la ley antitabaco la incidencia de SCA disminuyó un 6%. En Escocia23, un 17%, fundamentalmente a expensas de los no fumadores.
Los metanálisis publicados demuestran reducciones en el número de ingresos por SCA de un 16-17% en el primer año. El gasto hospitalario se reduce paralelamente. El impacto de las leyes es mayor cuanto más restrictiva sea la ley24.
MEDIDAS PARA EVITAR EL DAÑO PRODUCIDO POR EL TABACO: LEGISLACIÓN PARA RESTRINGIR EL CONSUMO DE TABACO EN LUGARES PÚBLICOS EN ESPAÑAEn España la legislación sobre el consumo de tabaco en lugares públicos se introdujo con la Ley 28/2005, de Medidas Sanitarias frente al Tabaquismo y Reguladora de la Venta, el Suministro, el Consumo y la Publicidad de los Productos del Tabaco. Aunque su aprobación supuso un gran avance en políticas de salud pública, incluía excepciones y permitía fumar en bares y restaurantes según su superficie y la habilitación de zonas de fumadores. Era necesario establecer una norma sin excepciones, que prohibiera el consumo en cualquier espacio público cerrado para proteger a los trabajadores de la restauración y fumadores pasivos en general. La Ley 42/2010, de 30 de diciembre de 2010, entró en vigor el 2 de enero de 2011, como modificación de la anterior, extendiendo la prohibición de fumar a cualquier tipo espacio cerrado de uso colectivo. También prohíbe fumar en algunos lugares abiertos de centros educativos, sanitarios y zonas acotadas en los parques infantiles. Se eliminaron las zonas habilitadas para fumar en espacios cerrados en los aeropuertos. Esta nueva ley ha colocado a España como modelo a seguir en materia de políticas de control del tabaquismo, y ha sido ampliamente aceptada y respetada por la mayoría de la población.
ESTUDIOS PARA EVALUAR EL IMPACTO DE LA LEY DE 2005 EN LA INCIDENCIA DE SÍNDROME CORONARIO AGUDO EN ESPAÑAEn Barcelona, al año siguiente de la Ley de 2005 se observó una reducción del 11% en las hospitalizaciones por SCA de varones y del 9% entre las mujeres25. Además, la Ley contribuyó a la reducción de la prevalencia del tabaquismo en torno a un 5% y a disminuir el número de cigarrillos consumidos por quienes seguían fumando26. Otros factores, como el aumento del precio del tabaco probablemente han contribuido a producir estos efectos. Esta Ley promulgada para proteger la salud de los fumadores pasivos produjo un beneficio secundario en los fumadores, al promover un cambio de actitud frente al tabaquismo.
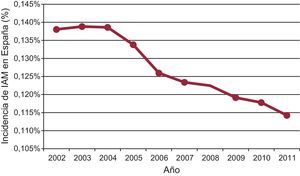
ESTUDIOS PARA EVALUAR EL IMPACTO DE LAS LEYES DE 2005 Y 2010 EN LA INCIDENCIA DE SÍNDROME CORONARIO AGUDO EN ESPAÑAPara determinar la evolución de los ingresos por SCA en España tras la entrada en vigor de las leyes de 2005 y 2010, se recogieron datos del número de ingresos por SCA publicados por el Instituto Nacional de Estadísticas y datos de costes asociados publicados por algunas comunidades autónomas entre los años 2002 y 2012. Además, se recogieron localmente datos del número de ingresos por SCA en hospitales seleccionados de diferentes comunidades autónomas. La caída de la incidencia de infarto agudo de miocardio en 2006, año en que se empezó a aplicar la primera ley, fue del 4,2% (intervalo de confianza del 95% [IC95%], 3%-5,4%) y del 3,1% (IC95%, 1,9%-4,3%). En 2011, cuando se empezó a aplicar la segunda ley, la caída de incidencia de SCA, incluidos infarto agudo de miocardio y angina inestable, en 2006 fue del 6,9% (IC95%, 5,8%-8,1%) y en 2011, del 5% (IC95%, 3,8%-6,1%). Los datos obtenidos localmente arrojan resultados similares, aunque con una considerable variabilidad entre centros e intervalos de confianza más amplios. Aunque no se puede demostrar que el descenso de la incidencia se deba exclusivamente a las leyes del tabaco, llama la atención que la mayor caída se produjera en 2006, con una caída adicional en 2011 (figura). Estos datos concuerdan también con las cifras de venta de cigarrillos en España, aunque lamentablemente no disponemos de cifras de nicotina en no fumadores (a diferencia de los datos de Escocia), por lo que la reducción de la venta de cigarrillos es una medida indirecta de su efecto beneficioso. Considerando solo el ahorro en ingresos hospitalarios producido por la disminución de infarto agudo de miocardio en no fumadores, la primera ley ahorró 23,3 millones de euros y la segunda, 13,6 millones de euros adicionales.
Evolución de la incidencia de infarto agudo de miocardio durante el periodo 2002-2011. Dentro de una tendencia descendente general, cabe resaltar la disminución producida entre 2005-2006 y 2010-2011, años en los que se aplicaron sendas leyes antitabaco. IAM: infarto agudo de miocardio.
Legislar para limitar el consumo de tabaco en lugares públicos y subir los impuestos del tabaco son estrategias eficaces para disminuir el daño del tabaco. Otras iniciativas son útiles también. La Comisión de Salud Pública del Parlamento Europeo aprobó en julio de 2013, con 50 votos a favor, 13 en contra y 8 abstenciones, una resolución para endurecer la legislación para disuadir a los jóvenes de que comiencen a fumar prohibiendo el uso de sabores como fresa y mentol en los productos de tabaco, aumentando el tamaño de las advertencias sanitarias en todos los lados del paquete de cigarrillos y prohibiendo cigarrillos finos y embalajes atractivos. El objetivo es evitar que la industria del tabaco reclute nuevos fumadores entre los jóvenes. La Sociedad Europea de Cardiología ha apoyado las iniciativas de la Comisión Europea y resalta que, aparte de realizar las leyes que prohíben fumar en lugares públicos, la regulación de los productos derivados del tabaco es crucial para que el ciudadano perciba que fumar pone en riesgo su salud. La ECV causa 1,9 millones de muertes al año en la Unión Europea y de ellas, el 41% se deben al tabaco. En total se estima que los pacientes con ECV cuestan a la UE 195,5 billones de euros al año. La Sociedad Española de Cardiología avala a la ESC y apoya sus iniciativas contra el mayor problema de Salud Pública al que se enfrenta Europa: el tabaco.
CONCLUSIONESLa prohibición de fumar en espacios públicos evita la exposición pasiva de la población al humo, por lo que disminuyen los riesgos del tabaco principalmente para los fumadores pasivos y, en concreto, la incidencia de SCA y sus costes. Probablemente también se disminuye el riesgo para los fumadores activos, con la consiguiente reducción del número de fumadores y el promedio de cigarrillos fumados por fumador. En España, en un periodo de 5 años se han publicado dos leyes que limitan el consumo de tabaco en lugares públicos; la última, más restrictiva, ha aumentado la eficacia de la primera.
CONFLICTO DE INTERESESEl primer autor dirige un proyecto que estudia la relación entre la legislación que prohíbe fumar en lugares públicos y la ECV, financiado por una beca no condicionada de Pfizer.
Jaime Fernández de Bobadilla (Servicio de Cardiología, Hospital La Paz, Madrid), Regina Dalmau (Servicio de Cardiología, Hospital La Paz, Madrid), Enrique Galve (Servicio de Cardiología, Hospital Vall d’Hebron, Barcelona), Ramón Bover (Servicio de Cardiología, Hospital Clínico San Carlos, Madrid), Carlos Ávarez (Servicio de Cardiología, Hospital La Paz, Madrid), Alberto Cordero (Hospital de San Juan, Alicante), Leticia Fernández (Servicio de Cardiología, Hospital Costa del Sol, Marbella, Málaga), Juana Freire (Servicio de Cardiología, Hospital Arquitecto Marcide, Ferrol, A Coruña), Juana Umarán (Servicio de Cardiología, Hospital Galdakao Usansolo, Bizkaia), Francisco Roncales (Servicio de Cardiología, Hospital Clínico Universitario Lozano Blesa, Zaragoza), Susana del Prado (Servicio de Cardiología, Hospital La Paz, Madrid), Xavier Garcia-Moll (Servicio de Cardiología, Hospital de la Santa Creu i Sant Pau, Barcelona) y Esteban López de Sá (Servicio de Cardiología, Hospital La Paz, Madrid).
Los nombres de los miembros del grupo formado para el proyecto «Legislación del Tabaco y Síndrome Coronario Agudo en España» dentro de la Sección de Riesgo Vascular y Rehabilitación Cardiaca de la Sociedad Española de Cardiología se incluyen en el anexo.