Con una prevalencia de aproximadamente el 25% de la población general, el foramen oval permeable (FOP), una forma especial de alteración del tabique auricular, es una variante anatómica frecuente. Aunque en la mayoría de los casos pasa inadvertido, puede causar eventos graves como ictus o incluso la muerte. Al parecer, el riesgo de ictus es mayor cuando el FOP está asociado con una aneurisma del tabique auricular, una válvula de la vena cava inferior o válvula de Eustaquio o una derivación grande. Aunque el cierre percutáneo del defecto del tabique auricular se realiza desde mediados de la década de los setenta y a pesar de los muchos informes científicos que indican las notables ventajas del cierre percutáneo del FOP, la comunidad médica ha tenido que esperar hasta 2017 para obtener pruebas científicas irrefutables, procedentes de ensayos aleatorizados, de la superioridad del cierre percutáneo del FOP sobre el tratamiento farmacológico convencional.
DE LA FISIOLOGÍA A LA PATOLOGÍAEl foramen oval es una válvula de retención situada en el tabique entre las aurículas izquierda y derecha del corazón. Durante la vida fetal, permite que el paso de sangre oxigenada procedente del cordón umbilical se desvíe y eluda los pulmones. Hasta que tiene lugar la primera bocanada de aire al nacer, el foramen oval se cierra funcionalmente debido al descenso de la resistencia en la circulación pulmonar, y durante el primer año de vida suele cerrarse1. No obstante, en un 25-30% de los casos, el foramen oval permanece abierto (o practicable). Es lo que se denomina FOP. Los problemas pueden tener lugar cuando la sangre, que contiene burbujas de gas o más habitualmente materia sólida (principalmente coágulos sanguíneos) procedente de la circulación venosa, se desvía a través del FOP desde la derecha hacia la izquierda en la circulación sistémica. El FOP puede derivarla con mayor o menor frecuencia o incluso de manera permanente. La asociación con un aneurisma del tabique auricular, una válvula de Eustaquio o una red de Chiari hace que el FOP constituya un mayor riesgo de embolia paradójica causante de ictus como el evento clínico más frecuente2. Como en el caso de la fibrilación auricular (FA), los ictus en que interviene el FOP son plausibles, pero suelen ser más presuntos que probados. La FA y el FOP no se excluyen entre sí como motivo de una embolia sistémica como el ictus. La probabilidad de que sean la causa depende de varios factores, como la cronicidad y el tamaño de la aurícula izquierda en el caso de la FA y el tamaño de la abertura, la existencia de aneurisma del tabique auricular, válvula de Eustaquio y red de Chiari en el caso del FOP, así como de la presencia de enfermedades concomitantes y la edad de aparición en ambos casos.
MANIFESTACIONES CLÍNICAS POSIBLESEl FOP no produce síntomas a la mayoría de las personas. No obstante, puede originar varias complicaciones clínicas graves, principalmente por medio de embolias sistémicas. Las pequeñas tromboembolias venosas no tienen consecuencias en la circulación pulmonar. Pueden bloquear una de las innumerables arteriolas pulmonares durante cierto tiempo antes de ser lisadas por el activador del plasminógeno tisular autóctono, pero esto sigue siendo clínicamente silencioso. Sin embargo, dichas pequeñas embolias pueden causar ictus, infartos de miocardio y problemas visuales si llegan a la circulación sistémica a través del FOP. Los coágulos de mayor tamaño también pueden causar isquemia periférica en otras localizaciones. Todos los acontecimientos sistémicos se incluyen en el término «embolia paradójica». Las principales manifestaciones posibles del FOP son el ictus o el accidente isquémico transitorio, el infarto de miocardio por embolia, la embolia periférica, la migraña (particularmente con aura), el síndrome de descompresión de los buceadores, el mal de altura, la platipnea-ortodesoxia, la disnea de desaturación inducida por el ejercicio y la apnea del sueño3. Las sucesivas indicaciones para el cierre del FOP se enumeran en la tabla 1.
Posibles indicaciones para el cierre del FOP
| Terapéuticas | Migraña (con aura) Platipnea-ortodesoxia Desaturación inducida por el ejercicio Apnea del sueño |
| Prevención secundaria | Ictus o accidente isquémico transitorio Embolia en arteria coronaria Embolia vascular periférica Mal de altura Síndrome de descompresión |
| Vocacional o lúdica | Buceador de aguas profundas Escalador, montañero Actividades con maniobras de Valsalva frecuentes (sopladores de vidrio, músico de instrumentos de viento o levantador de pesos) Maestro solador Piloto de aerolíneas, piloto militar, astronauta o conductor de autobuses |
| Prevención primaria | FOP de alto riesgo (derivación espontánea grande, aneurisma del tabique auricular, válvula de Eustaquio o red de Chiari) Dispositivos electrónicos implantables en las cavidades derechas (marcapasos o electrodos del desfibrilador) Antecedentes de trombosis venosa profunda o embolia pulmonar Personas en alto riesgo de trombosis venosa (p. ej., que se desplazan en avión a menudo) Cirugía mayor (p. ej., ortopédica o cerebral en posición sentada) Hipercoagulabilidad Embarazo planificado Tumor carcinoide |
FOP: foramen oval permeable.
El cierre percutáneo del FOP se basa en una intervención introducida en 1975, 2 años antes de la primera angioplastia coronaria que tuvo lugar en 1977. Por primera vez se implantó por vía percutánea una prótesis de doble paraguas de Raskind para cerrar un defecto del tabique auricular4. El cierre no quirúrgico del FOP se introdujo en 1992 mediante una técnica parecida5. Desde entonces, se han realizado más de 1 millón de cierres del FOP. Este procedimiento se ha convertido en uno de los más frecuentes en la cardiología intervencionista en adultos. Es la intervención basada en catéteres más segura y fácil del ámbito de la cardiología y puede proporcionar el mayor beneficio neto de todos en cuanto al balance riesgo-beneficio.
DATOS ALEATORIZADOS A FAVOR DEL CIERRE DEL FORAMEN OVAL PERMEABLELa naturaleza preventiva de la intervención de cierre del FOP complica su análisis estadístico en estudios aleatorizados, en particular porque los eventos que se pretende prevenir son poco frecuentes. Así pues, se requiere un gran número de pacientes o un largo seguimiento para conseguir la potencia estadística necesaria para probar un efecto significativo. En el pasado, se han realizado numerosos estudios observacionales que han comparado el cierre del FOP con el tratamiento farmacológico. Invariablemente han mostrado la utilidad del cierre6. Uno incluso muestra una reducción significativa de la mortalidad7.
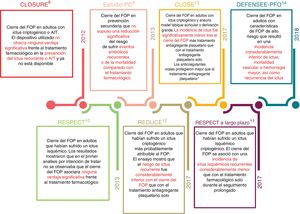
No obstante, los primeros ensayos aleatorizados publicados (CLOSURE8, PC9 y el informe inicial de RESPECT10; tabla 211–14 y figura 1) carecían del criterio principal de valoración a causa de la falta de potencia estadística (seguimiento demasiado corto, muy pocos pacientes). Aunque no pudieron demostrar ninguna ventaja estadísticamente significativa del cierre del FOP basado en catéteres sobre el tratamiento farmacológico convencional, se llegó a la conclusión general de un potencial beneficio del cierre del FOP. Aunque los valores de p de los criterios principales de valoración no fueron significativos en el análisis por intención de tratar, todos los ensayos mostraban resultados numéricamente mejores con el cierre del FOP que con el tratamiento farmacológico. La recurrencia de los accidentes vasculares isquémicos se redujo en hasta un 80% en los grupos sometidos a cierre del FOP. El cierre del FOP debería considerarse una buena alternativa al tratamiento farmacológico, sobre todo porque los anticoagulantes siguen acumulando eventos hemorrágicos a un ritmo creciente y constituyen un problema de adherencia al tratamiento, lo que no ocurre con el cierre del FOP. Además, el estudio RESPECT carecía por muy poco de significación estadística en lo que respecta a beneficio terapéutico (p=0,08). También era significativo en el análisis de pacientes ya tratados y en los subgrupos predefinidos, tales como FOP grandes, FOP asociados con un aneurisma del tabique auricular o cuando el cierre del FOP se comparaba con el tratamiento con ácido acetilsalicílico en lugar de con antagonistas de la vitamina K.
Cronología de los ensayos aleatorizados más importantes y sus conclusiones8-13,15.
ACO: anticoagulantes orales; AIT: accidente isquémico transitorio; ATIA: aneurisma del tabique interauricular; FOP: foramen oval permeable; TAP: tratamiento antiplaquetario.
*Tendencia.
El avance tuvo lugar finalmente en 2017 con las 3 publicaciones adicionales sobre ensayos aleatorizados (resultados a largo plazo de los estudios RESPECT11, Gore REDUCE12 y CLOSE13; tabla 2 y figura 1). Estos informes proporcionaban por lo menos una prueba estadísticamente significativa de la superioridad del cierre percutáneo del FOP sobre el tratamiento farmacológico convencional, sin aumentar el riesgo de efectos adversos graves en el contexto de la prevención secundaria del ictus criptogénico, hoy día llamado accidente cerebrovascular embólico de origen indeterminado (embolic stroke of undetermined source [ESUS]).
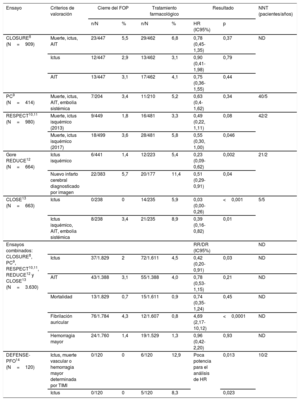
Ensayos aleatorizados del cierre del FOP para tratar la isquemia paradójica
| Ensayo | Criterios de valoración | Cierre del FOP | Tratamiento farmacológico | Resultado | NNT (pacientes/años) | |||
|---|---|---|---|---|---|---|---|---|
| n/N | % | n/N | % | HR (IC95%) | p | |||
| CLOSURE8 (N=909) | Muerte, ictus, AIT | 23/447 | 5,5 | 29/462 | 6,8 | 0,78 (0,45-1,35) | 0,37 | ND |
| Ictus | 12/447 | 2,9 | 13/462 | 3,1 | 0,90 (0,41-1,98) | 0,79 | ||
| AIT | 13/447 | 3,1 | 17/462 | 4,1 | 0,75 (0,36-1,55) | 0,44 | ||
| PC9 (N=414) | Muerte, ictus, AIT, embolia sistémica | 7/204 | 3,4 | 11/210 | 5,2 | 0,63 (0,4-1,62) | 0,34 | 40/5 |
| RESPECT10,11 (N=980) | Muerte, ictus isquémico (2013) | 9/449 | 1,8 | 16/481 | 3,3 | 0,49 (0,22, 1,11) | 0,08 | 42/2 |
| Muerte, ictus isquémico (2017) | 18/499 | 3,6 | 28/481 | 5,8 | 0,55 (0,30, 1,00) | 0,046 | ||
| Gore REDUCE12 (N=664) | Ictus isquémico | 6/441 | 1,4 | 12/223 | 5,4 | 0,23 (0,09-0,62) | 0,002 | 21/2 |
| Nuevo infarto cerebral diagnosticado por imagen | 22/383 | 5,7 | 20/177 | 11,4 | 0,51 (0,29-0,91) | 0,04 | ||
| CLOSE13 (N=663) | Ictus | 0/238 | 0 | 14/235 | 5,9 | 0,03 (0,00-0,26) | <0,001 | 5/5 |
| Ictus isquémico, AIT, embolia sistémica | 8/238 | 3,4 | 21/235 | 8,9 | 0,39 (0,16-0,82) | 0,01 | ||
| Ensayos combinados: CLOSURE8, PC9, RESPECT10,11, REDUCE12 y CLOSE13 (N=3.630) | RR/DR (IC95%) | ND | ||||||
| Ictus | 37/1.829 | 2 | 72/1.611 | 4,5 | 0,42 (0,20-0,91) | 0,03 | ND | |
| AIT | 43/1.388 | 3,1 | 55/1.388 | 4,0 | 0,78 (0,53-1,15) | 0,21 | ND | |
| Mortalidad | 13/1.829 | 0,7 | 15/1.611 | 0,9 | 0,74 (0,35-1,24) | 0,45 | ND | |
| Fibrilación auricular | 76/1.784 | 4,3 | 12/1.607 | 0,8 | 4,69 (2,17-10,12) | <0,0001 | ND | |
| Hemorragia mayor | 24/1.760 | 1,4 | 19/1.529 | 1,3 | 0,96 (0,42-2,20) | 0,93 | ND | |
| DEFENSE-PFO14 (N=120) | Ictus, muerte vascular o hemorragia mayor determinada por TIMI | 0/120 | 0 | 6/120 | 12,9 | Poca potencia para el análisis de HR | 0,013 | 10/2 |
| Ictus | 0/120 | 0 | 5/120 | 8,3 | 0,023 | |||
AIT: accidente isquémico transitorio; DR: diferencia de riesgo; HR: hazard ratio; IC95%: intervalo de confianza del 95%; ND: no disponible; NNT: número de pacientes que es necesario tratar; RR: riesgo relativo; TIMI: thrombolisis in myocardial infarct.
El estudio más importante en cuanto al número de participantes incluidos fue el RESPECT10,11, con 980 pacientes aleatorizados y un seguimiento medio de 5,9 años. Este ensayo comparó el cierre percutáneo del FOP junto con tratamiento antiplaquetario frente a los anticoagulantes orales o el tratamiento con antiplaquetarios en el contexto de la prevención secundaria del ictus criptogénico. Para el cierre del FOP se utilizaron oclusores Amplatzer (Abbott; Plymouth, Minnesota, Estados Unidos). Los resultados del seguimiento a largo plazo mostraron que el riesgo de recidiva de ictus se había reducido en un 45% en el grupo sometido a cierre del FOP (18/499 [3,6%] del grupo de cierre del FOP frente a 28/481 [5,8%] del grupo en tratamiento farmacológico), con un valor de p estadísticamente significativo (p=0,046 frente a p=0,08 en el primer análisis). El número de pacientes que es necesario tratar (NNT) se calculó en 42 pacientes en 5 años para prevenir 1 ictus. El efecto de prevención de ictus con el cierre del FOP fue más evidente en el subgrupo de pacientes con un aneurisma del tabique auricular o un FOP grande, y fue significativo cuando se comparó con el tratamiento antiplaquetario, pero no frente a los anticoagulantes orales11.
El segundo estudio positivo fue el Gore REDUCE12, llevado a cabo en 63 centros y 5 países (Estados Unidos, Canadá, Reino Unido, Noruega y Suecia). Se incluyó a un total de 664 pacientes con ictus criptogénico y un seguimiento medio de 3,2 años. Se comparó el cierre del FOP con 2 posibles dispositivos de cierre de la misma familia (Helex y Cardioform de Gore; Newark, Delaware, Estados Unidos) junto con tratamiento antiplaquetario frente al tratamiento antiplaquetario solo. Se aleatorizó a los pacientes a uno u otro grupo en proporción 2:1. De los pacientes asignados al grupo en tratamiento antiplaquetario, se observó recurrencia de ictus en el 5,4% (12/223), comparado con solo el 1,4% (6/411) del grupo sometido a cierre del FOP (p=0,002). Esto corresponde a NNT=21 pacientes para prevenir 1 ictus en 2 años. La prevención mediante cierre del FOP fue más pronunciada entre los pacientes con al menos 1 derivación interauricular moderada.
El CLOSE13 es un ensayo europeo realizado principalmente en Francia (32 centros) y Alemania (2 centros), con un total de 663 sujetos y un seguimiento medio de 5,3 años. El ensayo comparó el cierre percutáneo del FOP junto con tratamiento antiplaquetario (ácido acetilsalicílico más clopidogrel durante 3 meses, seguido de monoterapia antiplaquetaria durante el resto del ensayo) frente al tratamiento antiplaquetario solo en el contexto de la prevención secundaria del ictus criptogénico. Además, también se aleatorizó el tratamiento con anticoagulación oral con antagonistas de la vitamina K o anticoagulantes orales no dependientes de la vitamina K frente a tratamiento con antiagregantes plaquetarios. Una característica clave de este ensayo fue que solo incluyó a participantes con FOP de alto riesgo, es decir, asociado con aneurisma del tabique auricular o con una derivación de derecha a izquierda importante. A diferencia de los ensayos RESPECT y Gore REDUCE, en los cuales se determinaron los dispositivos de cierre del estudio, estos se dejaron a discreción de los operadores en el ensayo CLOSE. Se aleatorizó a los pacientes 1:1:1 a 3 grupos: de cierre percutáneo del FOP, de tratamiento con anticoagulantes orales y de tratamiento antiagregante plaquetario. Los pacientes que tenían contraindicado el tratamiento con anticoagulantes orales (129 pacientes) fueron aleatorizados a cierre del foramen permeable o tratamiento antiagregante, y aquellos que tenían contraindicado el cierre del FOP (10 pacientes) fueron aleatorizados a tratamiento antiagregante plaquetario o con anticoagulantes orales. Durante el periodo de seguimiento, no se observaron ictus recurrentes en el grupo sometido a cierre del FOP. En el grupo de tratamiento farmacológico, 14 de los 235 pacientes (5,9%) sufrieron un ictus isquémico recurrente (p <0,001). Según estos resultados, el NNT es de 5 pacientes para prevenir 1 ictus en 5 años. La comparación entre el grupo tratado con anticoagulantes y el tratado con antiagregantes plaquetarios reveló recurrencias de ictus en 3/187 (1,6%) y 7/174 (4,0%) respectivamente, lo cual muestra una tendencia a favor de los anticoagulantes orales. El ensayo no tenía la potencia para demostrar una superioridad estadísticamente significativa de los anticoagulantes orales sobre el tratamiento con antiagregantes plaquetarios. Estas observaciones coinciden con las de un metanálisis de estudios observacionales15. Indirectamente, también confirman el hallazgo del ensayo RESPECT de que el cierre del FOP es significativamente superior al tratamiento antiplaquetario, pero no a los anticoagulantes orales10,11.
En 2018 se publicaron los datos del ensayo DEFENSE-PFO15, llevado a cabo en 2 centros de Corea del Sur e interrumpido prematuramente (tabla 2 y figura 1). Participaron solo 120 pacientes con ictus criptogénico y FOP de alto riesgo (asociado con aneurisma del tabique auricular o derivación grande), con un seguimiento medio de 2,8 años. Se los aleatorizó 1:1 a 2 grupos: cierre percutáneo del FOP con un oclusor Amplatzer o solo tratamiento farmacológico (tratamiento con antiplaquetarios o con anticoagulantes). La recurrencia del ictus isquémico fue del 8,3% en el grupo de tratamiento farmacológico frente a 0 en el grupo sometido a cierre del FOP (p=0,023). Puesto que el ensayo duró poco para mayor seguridad de los pacientes, carecía de capacidad para proporcionar la estimación de la hazard ratio, pero corroboró los resultados publicados previamente relativos a los ensayos RESPECT, Gore REDUCE y CLOSE. El NNT de este estudio fue de solo 10 pacientes en 2 años.
POSIBLES COMPLICACIONES RELACIONADAS CON EL CIERRE PERCUTÁNEO DEL FORAMEN OVAL PERMEABLELas principales complicaciones relacionadas con la intervención y el dispositivo, tales como embolización del dispositivo, perforación cardiaca, erosión de la pared libre, endocarditis, hemorragia mayor, alergia al nitinol o mortalidad debida al procedimiento, son muy poco frecuentes16. La FA es una complicación transitoria, poco frecuente y habitualmente autolimitada, que se observa después del cierre percutáneo del FOP en un 3-6% de los pacientes17. El inicio de la FA estaría relacionado con varios factores, tales como la edad del paciente y el tipo de dispositivo18. Su importancia clínica es mínima y apenas modifica las ventajas del cierre del FOP.
CONCLUSIONESLos datos aleatorizados demuestran inequívocamente el efecto beneficioso del cierre del FOP en la prevención secundaria del ictus idiopático (o por analogía del ESUS), lo que confirman los datos de estudios no aleatorizados. Las ventajas son, al parecer, mayores en caso de un FOP de alto riesgo (p. ej., una derivación grande o asociado con un aneurisma del tabique auricular). La intervención es una de las más seguras y sencillas en cardiología. Las complicaciones del procedimiento son poco frecuentes. La presencia de arritmia supraventricular durante las primeras semanas es habitual y, ocasionalmente, se produce FA, pero suele ser autolimitada. El cribado de FOP debería llevarse a cabo en todos los casos de embolia sistémica manifiesta, como en el caso de ictus, incluso en presencia de causas alternativas como la FA. El FOP y el ictus criptogénico deberían considerarse mutuamente excluyentes, ya que el FOP es una causa identificada de ictus, como la ateroesclerosis o la FA. Se deberían someter a cierre todos los casos de FOP detectados en pacientes con antecedentes de ictus. Según los datos disponibles, puede prevenirse 1 ictus en un periodo de 2 a 20 años simplemente cerrando 10 FOP. Esta cifra disminuye con el aumento de la esperanza de vida, que no es inusual en estas situaciones. El cierre del FOP como prevención primaria debería considerarse también en los FOP con características de riesgo específicas o en algunas situaciones de alto riesgo19.
CONFLICTO DE INTERESESB. Meier ha recibido de Abbott honorarios de conferenciante. R. Madhkour informa ausencia de conflictos de intereses.