Un número creciente de mujeres con cardiopatía congénita compleja sobreviven hoy hasta la edad de procrear. El embarazo, el parto y el puerperio determinan cambios fisiológicos que implican mayor riesgo de descompensación para las gestantes con cardiopatía1. Aunque es posible que las pacientes con cirugía de Fontan-Kreutzer (CFK) consigan un embarazo con éxito, hay más riesgo de eventos cardiovasculares y mayor incidencia de trastornos fetales y neonatales2.
Se presentan 2 casos de gestantes paliadas con CFK con diferente evolución; en nuestro conocimiento, los únicos 2 casos de estas características que han finalizado con éxito la gestación en nuestro país.
El primer caso es una gestante de 24 años con corazón univentricular de morfología izquierda, estenosis pulmonar grave y vasos en L-malaposición, con paliación mediante fístula de Blalöck-Taussig y posterior CFK a los 4 años. Estaba asintomática en su evolución, con normofunción de la derivación auriculopulmonar, función ventricular conservada e insuficiencia aórtica ligera.
En la semana 32 de la gestación presentó dinámica uterina irregular, y se le realizó maduración pulmonar fetal. Tras 48 h, la dinámica cedió espontáneamente. En la semana 36, refirió menor tolerancia al esfuerzo y sensación ocasional de palpitaciones. En el control ecocardiográfico presentaba un leve aumento de la insuficiencia aórtica. Ante el riesgo de deterioro hemodinámico y dada la presentación podálica fetal, se decidió finalizar la gestación mediante cesárea programada, utilizándose anestesia epidural con dosis fraccionada. Nació un varón sano de 2.480 g. Tuvo buena evolución posparto. Actualmente, a los 35 años, está en clase funcional II de la New York Heart Association y con insuficiencia aórtica moderada. La paciente no recibió anticoagulación durante la gestación y posteriormente inició antiagregación con ácido acetilsalicílico 100 mg.
El segundo caso es una gestante de 31 años con corazón univentricular de doble entrada de morfología izquierda, vasos en L-malaposición y estenosis pulmonar grave. Paliación a los 13 años según CFK. Controles cardiológicos con normofunción de la derivación auriculopulmonar y función ventricular conservada. Tomaba antiagregación con ácido acetilsalicílico 100 mg desde los 24 años. Estuvo asintomática hasta los 27, cuando sufrió un primer episodio de aleteo auricular que precisó cardioversión eléctrica. Inició tratamiento con amiodarona 200 mg/24 h, y tuvo una recidiva del aleteo auricular al año. Se realizó ablación (macrorreentrada alrededor de la cicatriz de auriculotomía), quedó con alternancia de ritmo nodular/sinusal y se retiró el tratamiento antiarrítmico a los 3 meses.
Durante la gestación, se sustituyó la antiagregación por enoxaparina 1 mg/kg/12 h. Hasta la semana 28 sufrió 5 episodios de aleteo auricular que requirieron cardioversión eléctrica e intentos de control de la frecuencia cardiaca con bisoprolol y amiodarona, que no resultaron efectivos por recidivas o bradicardia. En los controles ecocardiográficos no hubo cambios respecto a los previos a la gestación. A las 29 semanas se produjo parto prematuro eutócico espontáneo, sin complicaciones. Nació un varón sano de 1.400 g. En la monitorización tras el parto, se observaba bradicardia sinusal con pausas sinusales significativas, y se indicó implante de marcapasos epicárdico VVIR. Fue dada de alta con acenocumarol.
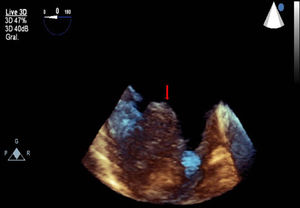
A los 6 meses tras el parto, en control rutinario, se detectó un trombo intraauricular derecho (figura), que se resolvió sin incidencias tras cambiar la pauta de anticoagulación por enoxaparina 1 mg/kg/12 h+ácido acetilsalicílico 100 mg. Posteriormente necesitó 2 nuevas ablaciones a los 36 y los 38 años (istmo cavotricuspídeo y cara lateral de la aurícula derecha). No sufrió otros eventos cardiovasculares en la evolución. A los 39 años se reemplazó el marcapasos a modelo endocavitario bicameral con cable ventricular en seno coronario. Actualmente, a los 40 años, tiene disfunción ligera-moderada del ventrículo único y está en clase funcional II. Sigue tratamiento con acenocumarol, bisoprolol, sildenafilo y espironolactona.
La cirugía de Fontan y sus modificaciones han mejorado la supervivencia de los pacientes con corazón univentricular, que llegan a la edad reproductiva. La combinación de hipoxemia antes de la paliación y congestión venosa crónica posterior pueden influir en la función ovárica3. Las complicaciones obstétricas más comunes son la rotura prematura de membranas, el crecimiento intrauterino retardado y el parto prematuro, y hay mayor riesgo de muerte neonatal y abortos espontáneos. Las arritmias3, más comúnmente supraventriculares, complican con frecuencia los embarazos, sobre todo en los casos con anastomosis auriculopulmonar.
Los cambios que ocurren durante la gestación son particularmente desfavorables en las mujeres con Fontan, pues se puede alterar el delicado y paradójico equilibrio entre la elevada presión venosa central y las bajas presiones pulmonares. La capacidad para incrementar el gasto cardiaco está limitada, lo que condiciona una escasa tolerancia a las arritmias auriculares. Los pacientes con Fontan tienen un riesgo tromboembólico elevado, principalmente en la derivación auriculopulmonar. Por ello, se debe considerar la anticoagulación terapéutica con heparina de bajo peso molecular durante la gestación y el periparto para este subgrupo de pacientes, con monitorización de las concentraciones de anti-Xa y plaquetas4,5.
Aunque para pacientes seleccionadas es posible un embarazo con éxito, se las debe considerar de moderado-alto riesgo (clases III o IV de la Organización Mundial de la Salud)6.
El parto vaginal con acortamiento del periodo expulsivo es de elección, excepto en casos que presenten empeoramiento marcado de la función ventricular o por cuestiones obstétricas. La técnica anestésica de elección es la epidural con dosis fraccionada para minimizar la repercusión en el gasto cardiaco. Se recomienda una monitorización estricta de la paciente durante al menos 72 h tras el parto e incentivar una movilización precoz.
El consejo preconceptivo es clave y debe empezar en la adolescencia. Si llega el embarazo, precisará un seguimiento estrecho, multidisciplinario y especializado con el objetivo de detectar y tratar las posibles complicaciones.