Palabras clave
INTRODUCCION
El tabaco está claramente relacionado con el desarrollo de enfermedad cardiovascular, con una evidente asociación entre su consumo y el aumento de la mortalidad por dicha causa1-3. El tabaco no actúa sólo como factor de riesgo en el inicio de la enfermedad, sino también como uno de los principales causantes de reestenosis en angioplastias y bypass coronario4.
Abandonar el consumo de tabaco es la medida que más contribuye a la disminución de la mortalidad cardiovascular5. En pacientes con enfermedad cardíaca que dejan de fumar se aprecia un rápido descenso en la incidencia de acontecimientos coronarios y una disminución de la sintomatología de la enfermedad arteriosclerótica6. Diversos estudios7,8 han demostrado que en aquellos pacientes con un primer episodio coronario que abandonan el consumo de tabaco, la probabilidad de un segundo acontecimiento disminuye en un 50%, con una rápida reversibilidad de algunos de los efectos de su consumo como la agregación plaquetaria, la presencia de arritmias y la oxigenación, entre otros.
A pesar de que muchos de estos pacientes dejan el consumo en el momento de su ingreso tras un episodio agudo, ya sea por las restricciones de la hospitalización o por el miedo y la ansiedad causada por la enfermedad, sólo poco más de un 50% de ellos permanecerá abstinente a los 3 meses del alta hospitalaria9,10. Aunque las tasas de abandono espontáneas en estos pacientes son más elevadas que las observadas en la población general11, el número de enfermos que continúa fumando o recae a los pocos meses es todavía importante. Por todo ello, debemos hacer hincapié en que este tipo de pacientes no sólo deje de fumar, sino que se mantenga abstinente tras el episodio agudo.
El objetivo del estudio es evaluar la efectividad de un programa de deshabituación tabáquica en pacientes con enfermedad cardiovascular tras su alta hospitalaria e identificar los diferentes factores que influyen en la recaída.
MÉTODOS
Se estudiaron prospectivamente todos los fumadores que acudieron a una unidad hospitalaria de tabaquismo (Ciutat Sanitària i Universitària de Bellvitge, Hospitalet de Llobregat, Barcelona) entre septiembre de 1993 y junio de 1999, remitidos por un centro de asistencia primaria o por algún especialista. De ellos, se excluyeron los sujetos que no acudieron a la primera visita programada y, por tanto, no iniciaron tratamiento deshabituador, y los pacientes que presentaban un proceso patológico distinto de la enfermedad cardiovascular, por lo que finalmente fueron incluidos 1.455 pacientes. Se consideró como enfermedad cardiovascular la hipertensión arterial, la arteriopatía periférica, la cardiopatía isquémica y el accidente cerebrovascular (ACV), diagnosticados en algún momento por un facultativo. A todos los pacientes se les cumplimentó, en una primera visita, una historia de tabaquismo que incluía, además de los datos personales y los antecedentes patológicos, los siguientes parámetros: consumo actual y en los últimos 6 meses, marca y concentración de nicotina de los cigarrillos, número de intentos previos y período de máxima abstinencia, edad de inicio en el consumo, test de tolerancia a la nicotina de Fagerström12, síntomas que presentó en intentos previos y causas que llevaron a la recaída, presencia de otros fumadores en el ámbito familiar, monóxido de carbono (CO) en el aire exhalado y peso actual determinado en la consulta y utilizando siempre la misma báscula. Por otra parte, el responsable de la primera visita clasificaba al sujeto según su preparación para el abandono del consumo en uno de los estadios descritos por Prochaska y DiClemente13: precontemplación (fumador consonante), la persona actualmente no se plantea el abandono del consumo; contemplación, presenta motivación para abandonar el consumo, aunque no se ha fijado una fecha para ello dentro de los próximos 3 meses; preparación, la persona está dispuesta a iniciar la deshabituación en ese momento; acción, cuando ha iniciado la disminución de la cantidad consumida o no fuma en el momento de acudir a la consulta; y mantenimiento, cuando es capaz de mantener la actitud abstinente y no se plantea el volver a fumar. Se agruparon los estadios preparación y mantenimiento dentro del de acción, ya que no eran relevantes para el inicio de la deshabituación.
Todos los pacientes recibieron tratamiento mediante diferentes métodos, según un protocolo previo que incluía terapia sustitutiva de nicotina (parches o chicles) y/o tratamiento ansiolítico14. Fueron seguidos de manera sistemática cada 15 días durante los primeros
2 meses y posteriormente, a los 3, 6, 9 y 12 meses del inicio del tratamiento. En cada control se determinaba la concentración de CO exhalado para comprobar la abstinencia. Se consideró abstinente al fumador que declaraba no haber fumado de forma continuada desde el inicio del tratamiento y que presentaba una concentración de CO exhalado igual o inferior a 6 ppm en cada uno de los controles.
Análisis estadístico
Se realizó un análisis descriptivo de las variables demográficas. Las variables cuantitativas se presentan en forma de media ± desviación estándar y las cualitativas mediante porcentaje. La abstinencia en cada período se calculó como la incidencia acumulada en cada uno de los mismos (número de abstinentes entre los que iniciaron tratamiento) expresada en porcentaje. Las características basales cuantitativas de los pacientes con diferentes enfermedades cardiovasculares se compararon mediante un análisis de la variancia, mientras que para las cualitativas se utilizó la prueba de la χ2 de Pearson. Las odds ratio (OR) para la recaída a los 12 meses se estimaron mediante un modelo de regresión logística no condicional. En el análisis multivariante se ajustó por todas las demás variables incluidas en el modelo. En todos los cálculos se aceptó como nivel de significación un valor de p < 0,05. El análisis estadístico se realizó mediante el paquete estadístico SPSS/PC15.
RESULTADOS
De los 1.455 sujetos estudiados, 831 fueron varones (57,1%) y 624 mujeres (42,9%). Al comparar las características basales entre los pacientes sin ningún proceso patológico (n = 1.107) y los que presentaban enfermedad cardiovascular (EC) (n = 348) (tabla 1) se observaron diferencias estadísticamente significativas en la media de edad (p < 0,001), a expensas de los sujetos sanos, que son más jóvenes que el resto, y de los pacientes con arteriopatía periférica, con una media de edad más elevada. Por otra parte, también se observaron diferencias significativas al comparar el número de cigarrillos (p = 0,007) y la edad de inicio en el consumo (p < 0,001), siendo los pacientes con arteriopatía periférica y los que presentan coronariopatía los que se inician más jóvenes, y los sanos e hipertensos los que lo hacen más tardíamente. Los pacientes afectados de arteriopatía periférica presentan un número de intentos de deshabituación previos significativamente más elevado que el resto (p = 0,01).
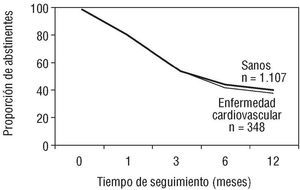
En la tabla 2 se expone la proporción de abstinentes en los diferentes períodos de tiempo para las distintas enfermedades cardiovasculares. La proporción de abstinentes al mes de tratamiento varía entre el 74,8% de los pacientes con ACV y el 81,6% de los que presentan arteriopatía periférica o cardiopatía isquémica. Al año de seguimiento, los porcentajes de abstinencia continuada descendieron hasta un 30,2% entre los pacientes con un ACV y un 42,1% entre aquellos que presentaban arteriopatía periférica. En la figura 1 se expone la proporción de abstinentes entre los sujetos sanos y aquellos con enfermedad cardiovascular analizados globalmente, sin que se observen diferencias estadísticamente significativas con relación al número de abstinentes en cada período. Entre los 348 pacientes con enfermedad cardiovascular que iniciaron el tratamiento se observó una abstinencia continuada global a los 12 meses del 37,1% (129/348) y del 39,6% (438/1.107) entre los pacientes sin ningún proceso patológico.
Fig. 1. Proporción de abstinentes en cada período. EC: enfermedad cardiovascular.
En la tabla 3 se presentan las odds ratio estimadas para los distintos parámetros estudiados. El grado de motivación se asoció de forma significativa a la recaída (OR ajustadas 1,36; IC del 95%, 1,16-1,61) siendo los fumadores consonantes (precontemplativos) aquellos que presentaron un mayor número de recaídas de forma independiente de la enfermedad, edad, sexo y consumo.
Una vez realizado el ajuste por las demás variables, la presencia de EC presentó una débil asociación con la recaída a los 12 meses, poniendo de manifiesto un mayor riesgo los sujetos con cardiopatía isquémica (OR = 1,31; IC del 95%, 0,87-1,99) o ACV (OR = 1,26; IC del 95%, 0,70-2,29) con respecto a los sanos. Las mujeres presentaron un mayor riesgo de recaída con respecto a los varones (OR = 1,16; IC del 95%, 1,01-1,33).
DISCUSION
En pacientes con EC, el abandono del consumo de tabaco se traduce en una rápida disminución en la recurrencia de episodios cardiovasculares agudos y en los síntomas de enfermedad aterosclerótica. Algunos autores11,16 han comunicado que las tasas de abandono espontáneas en estos pacientes serían superiores a las de la población general existiendo, de todas formas, un elevado porcentaje de recaídas a los 3 meses del diagnóstico.
La mayoría de los estudios evalúan la eficacia de tratamientos iniciados durante el ingreso hospitalario de los pacientes con EC. En el trabajo de Dornelas et al17 se realizó una intervención basada en el consejo médico, consiguiendo un 55% de pacientes abstinentes al cabo de un año en comparación con el 34% de éxito en el grupo control. Es de destacar que las diferencias observadas entre ambos grupos resultaron ser estadísticamente significativas.
El trabajo de Moreno et al18 también evalúa la diferencia de efectividad entre un consejo médico exhaustivo (entrevista estructurada más refuerzo durante 4 semanas) y el consejo mínimo en pacientes con infarto agudo de miocardio durante su ingreso en la unidad de cuidados intensivos. Ambas intervenciones lograron un porcentaje de abstinencia similar al cabo de un año (60,5% en el grupo de intervención exhaustiva y 66,0% en el grupo de intervención habitual). Es destacable el elevado porcentaje de éxito en la deshabituación, independientemente de la intervención realizada, que podría deberse a la elevada motivación que presentan los pacientes durante su ingreso.
Estudios como el de Miller et al19 comparan tratamientos basados en el consejo médico también en pacientes hospitalizados, consiguiendo éxitos al año de un 27%.
En el presente estudio exponemos los resultados de una cohorte de pacientes con EC que persistieron en el consumo de tabaco tras el diagnóstico y/o ingreso hospitalario y se comparan con los obtenidos en una cohorte atendida en el mismo centro y que no presentaba ningún proceso patológico de base.
En nuestra serie, el número de abstinentes en cada control no fue significativamente distinto al comparar los pacientes sanos y los pacientes con EC con una proporción de éxitos al año del 39,6 y del 37,1%, respectivamente. Por otra parte, al comparar las distintas enfermedades cardiovasculares analizadas, el mayor número de éxitos se obtuvo entre aquellos pacientes con enfermedad vascular periférica e hipertensión arterial, mientras que en los cardiópatas y los pacientes con ictus el porcentaje de abstinentes al año fue menor, aunque las diferencias no resultaron estadísticamente significativas.
Nuestra serie recoge pacientes sanos, con una motivación en principio elevada, y pacientes con EC, en su mayoría remitidos por el especialista, que no acudieron de una manera completamente voluntaria y que no pudieron dejar el hábito tabáquico durante su ingreso o su diagnóstico a pesar de las intervenciones instauradas. Es por este motivo que las cifras obtenidas en nuestro estudio no son comparables a las de los estudios citados anteriormente.
No se observaron diferencias en la probabilidad de recaída entre las distintas EC y los individuos sanos. Únicamente las mujeres y los fumadores en estado precontemplativo presentaron una mayor OR, tanto de forma cruda como ajustada por las demás variables. Esto indica que el factor más determinante en el éxito o el fracaso de la deshabituación es la motivación que presente el individuo en el momento de iniciar el tratamiento, independientemente de su enfermedad de base.
Tanto en sujetos sanos como en enfermos cardiovasculares observamos que el período donde se observa el mayor porcentaje de recaídas es en los primeros 3 meses del inicio del tratamiento, obteniendo relativamente pocas recaídas entre los 6 y los 12 meses.
Los datos obtenidos en este estudio no son comparables a los de los trabajos citados con anterioridad por cuanto los pacientes incluidos en él son sustancialmente distintos, ya que son personas sanas con motivación elevada, y los enfermos cardiovasculares que no pudieron dejar inicialmente el hábito tabáquico. El elevado número de individuos que hemos estudiado, muy superior a la mayoría de estudios, da validez a los datos presentados.
CONCLUSIONES
Una falta de disposición o voluntad de abandonar el hábito tabáquico, o lo que es lo mismo, una actitud precontemplativa, independientemente de la enfermedad de base, resulta ser el factor más determinante del fracaso de un programa de deshabituación, por lo que deberían diseñarse estrategias para corregir esta actitud.
Intervenciones exhaustivas como la utilizada en nuestro trabajo, utilizando un tratamiento individualizado en su mayor parte con sustitutivos nicotínicos, pueden conseguir unos elevados porcentajes de deshabituación en pacientes con EC que no pudieron dejarlo por ellos mismos, a pesar del consejo médico habitual durante su ingreso y/o diagnóstico.
Los resultados obtenidos en este estudio mediante un tratamiento individualizado y exhaustivo, tanto en pacientes con EC como en sujetos sanos, permiten concluir que un programa de deshabituación bien controlado por una unidad de deshabituación tabáquica puede ser útil en el control del tabaquismo en pacientes con EC.
En el futuro deben realizarse estudios encaminados a desarrollar nuevas alternativas a los protocolos actuales de tratamiento, con el fin de aumentar el porcentaje de éxito en pacientes cardiovasculares, que no llegaron al 40%, ya que son éstos los que más pueden beneficiarse de la deshabituación tabáquica.
Correspondencia: Dr. J.M. Ramón Torrell. Servicio de Medicina Preventiva y Salud Pública. Ciutat Sanitaria i Universitaria de Bellvitge.
Feixa Llarga, s/n. 08907 L'Hospitalet de Llobregat. Barcelona. Correo electrónico: jmramon@csub.scs.es Recibido el 11 de diciembre de 2000.
Aceptado para su publicación el 27 de marzo de 2001.