La prevalencia de fibrilación auricular (FA) es elevada, y en España es del 4,4% de la población mayor de 40 años1. Su tratamiento ha sufrido importantes cambios, debido a la aparición de nuevos anticoagulantes directos, el desarrollo de la ablación de la FA y nuevas escalas de riesgo tromboembólico y hemorrágico2. Estos avances han producido también una mayor complejidad en su tratamiento. Dada su gran prevalencia, se sigue a muchos pacientes en ámbitos no cardiológicos (medicina interna [MI], atención primaria [AP]), y no hay datos en España sobre posibles diferencias en el tratamiento según el tipo de especialista. En el último año se han publicado varios registros sobre FA no valvular en España, pero la mayoría incluyen a pacientes atendidos solo en cardiología3 o AP4. En el estudio FANTASIIA (Fibrilación Auricular: influencia del Nivel y Tipo de Anticoagulación Sobre la Incidencia de Ictus y Accidentes hemorrágicos)5 sí se incluyó, por diseño, a pacientes atendidos en ambos entornos médicos, así como en MI.
Se analizaron las características basales de los pacientes seguidos por cardiólogos y no cardiólogos (MI/AP). Entre junio de 2013 y octubre de 2014, 100 investigadores (el 81% cardiólogos, el 11% de AP y el 8% de MI) incluyeron a 2.178 pacientes con FA no valvular consecutivos vistos en consultas ambulatorias en toda España. Todos los investigadores trabajaban en centros del sistema público de salud. La selección de centros e investigadores se hizo de manera no aleatoria, por invitación del comité científico, siguiendo criterios de distribución territorial por comunidades autónomas y nivel de hospital (un tercio de cada nivel: primario, secundario y terciario).
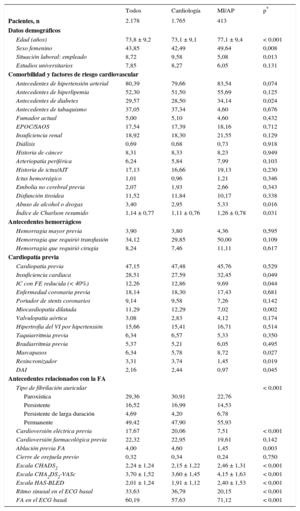
La media de edad era 73,8 ± 9,2 años y las mujeres compusieron el 42,5% de la muestra. No hubo diferencias respecto a estas variables entre los pacientes atendidos por MI y AP ni entre los atendidos en consultas hospitalarias y los de consultas ambulatorias de cardiología. La edad de los pacientes de MI/AP resultó 4 años superior (tabla 1). Hubo una proporción de hipertensión arterial y diabetes mellitus ligeramente mayor entre los pacientes de MI/AP. La prevalencia de cardiopatía previa fue elevada, en torno al 48%, similar en ambos grupos. No hubo diferencias en los antecedentes de hemorragias ni en relación con la mayoría de las cardiopatías (incluida la enfermedad coronaria) (tabla 1), con la excepción de la insuficiencia cardiaca, más frecuente (el 32 frente al 27%; p = 0,049) en los pacientes seguidos por MI/AP. La FA fue con mayor frecuencia paroxística en los pacientes seguidos por cardiología (p < 0,001) (tabla 1). Los antecedentes de realización de cardioversión eléctrica y ablación de FA, aunque bajos en ambos grupos, fueron más frecuentes en el grupo seguido por cardiólogos. El riesgo tromboembólico fue alto, y mayor en los pacientes de MI/AP (valores medios de CHA2DS2-VASc, 4,15 frente a 3,60; p < 0,001). El riesgo hemorrágico, estimado por la escala HAS-BLED, fue moderado, aunque mayor en los pacientes de MI/AP (tabla 1).
Características demográficas, factores de riesgo cardiovascular, comorbilidades y antecedentes hemorrágicos y cardiológicos en el total de la serie y comparación entre los pacientes atendidos por cardiólogos y por no cardiólogos
| Todos | Cardiología | MI/AP | p* | |
|---|---|---|---|---|
| Pacientes, n | 2.178 | 1.765 | 413 | |
| Datos demográficos | ||||
| Edad (años) | 73,8 ± 9,2 | 73,1 ± 9,1 | 77,1 ± 9,4 | < 0,001 |
| Sexo femenino | 43,85 | 42,49 | 49,64 | 0,008 |
| Situación laboral: empleado | 8,72 | 9,58 | 5,08 | 0,013 |
| Estudios universitarios | 7,85 | 8,27 | 6,05 | 0,131 |
| Comorbilidad y factores de riesgo cardiovascular | ||||
| Antecedentes de hipertensión arterial | 80,39 | 79,66 | 83,54 | 0,074 |
| Antecedentes de hiperlipemia | 52,30 | 51,50 | 55,69 | 0,125 |
| Antecedentes de diabetes | 29,57 | 28,50 | 34,14 | 0,024 |
| Antecedentes de tabaquismo | 37,05 | 37,34 | 4,60 | 0,676 |
| Fumador actual | 5,00 | 5,10 | 4,60 | 0,432 |
| EPOC/SAOS | 17,54 | 17,39 | 18,16 | 0,712 |
| Insuficiencia renal | 18,92 | 18,30 | 21,55 | 0,129 |
| Diálisis | 0,69 | 0,68 | 0,73 | 0,918 |
| Historia de cáncer | 8,31 | 8,33 | 8,23 | 0,949 |
| Arteriopatía periférica | 6,24 | 5,84 | 7,99 | 0,103 |
| Historia de ictus/AIT | 17,13 | 16,66 | 19,13 | 0,230 |
| Ictus hemorrágico | 1,01 | 0,96 | 1,21 | 0,346 |
| Embolia no cerebral previa | 2,07 | 1,93 | 2,66 | 0,343 |
| Disfunción tiroidea | 11,52 | 11,84 | 10,17 | 0,338 |
| Abuso de alcohol o drogas | 3,40 | 2,95 | 5,33 | 0,016 |
| Índice de Charlson resumido | 1,14 ± 0,77 | 1,11 ± 0,76 | 1,26 ± 0,78 | 0,031 |
| Antecedentes hemorrágicos | ||||
| Hemorragia mayor previa | 3,90 | 3,80 | 4,36 | 0,595 |
| Hemorragia que requirió transfusión | 34,12 | 29,85 | 50,00 | 0,109 |
| Hemorragia que requirió cirugía | 8,24 | 7,46 | 11,11 | 0,617 |
| Cardiopatía previa | ||||
| Cardiopatía previa | 47,15 | 47,48 | 45,76 | 0,529 |
| Insuficiencia cardiaca | 28,51 | 27,59 | 32,45 | 0,049 |
| IC con FE reducida (< 40%) | 12,26 | 12,86 | 9,69 | 0,044 |
| Enfermedad coronaria previa | 18,14 | 18,30 | 17,43 | 0,681 |
| Portador de stents coronarios | 9,14 | 9,58 | 7,26 | 0,142 |
| Miocardiopatía dilatada | 11,29 | 12,29 | 7,02 | 0,002 |
| Valvulopatía aórtica | 3,08 | 2,83 | 4,12 | 0,174 |
| Hipertrofia del VI por hipertensión | 15,66 | 15,41 | 16,71 | 0,514 |
| Taquiarritmia previa | 6,34 | 6,57 | 5,33 | 0,350 |
| Bradiarritmia previa | 5,37 | 5,21 | 6,05 | 0,495 |
| Marcapasos | 6,34 | 5,78 | 8,72 | 0,027 |
| Resincronizador | 3,31 | 3,74 | 1,45 | 0,019 |
| DAI | 2,16 | 2,44 | 0,97 | 0,045 |
| Antecedentes relacionados con la FA | ||||
| Tipo de fibrilación auricular | < 0,001 | |||
| Paroxística | 29,36 | 30,91 | 22,76 | |
| Persistente | 16,52 | 16,99 | 14,53 | |
| Persistente de larga duración | 4,69 | 4,20 | 6,78 | |
| Permanente | 49,42 | 47,90 | 55,93 | |
| Cardioversión eléctrica previa | 17,67 | 20,06 | 7,51 | < 0,001 |
| Cardioversión farmacológica previa | 22,32 | 22,95 | 19,61 | 0,142 |
| Ablación previa FA | 4,00 | 4,60 | 1,45 | 0,003 |
| Cierre de orejuela previo | 0,32 | 0,34 | 0,24 | 0,750 |
| Escala CHADS2 | 2,24 ± 1,24 | 2,15 ± 1,22 | 2,46 ± 1,31 | < 0,001 |
| Escala CHA2DS2-VASc | 3,70 ± 1,52 | 3,60 ± 1,45 | 4,15 ± 1,63 | < 0,001 |
| Escala HAS-BLED | 2,01 ± 1,24 | 1,91 ± 1,12 | 2,40 ± 1,53 | < 0,001 |
| Ritmo sinusal en el ECG basal | 33,63 | 36,79 | 20,15 | < 0,001 |
| FA en el ECG basal | 60,19 | 57,63 | 71,12 | < 0,001 |
AIT: accidente isquémico transitorio; AP: atención primaria; DAI: desfibrilador automático implantable; ECG: electrocardiograma; EPOC: enfermedad pulmonar obstructiva crónica; FA: fibrilación auricular; FE: fracción de eyección; IC: insuficiencia cardiaca; MI: medicina interna; SAOS: síndrome de apnea obstructiva del sueño; VI: ventrículo izquierdo.
Salvo otra indicación, los valores expresan porcentajes o media ± desviación estándar.
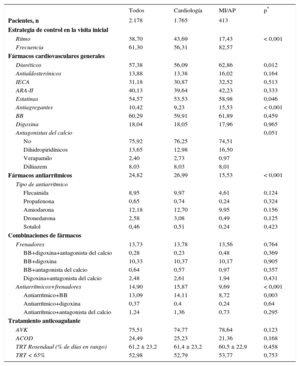
El tratamiento farmacológico cardiovascular general fue similar en ambos grupos, con una proporción de diuréticos, antiagregantes y estatinas ligeramente mayor en MI/AP (tabla 2). Los cardiólogos usaron más la estrategia de control del ritmo (el 43,7 frente al 17,3%; p < 0,001), aunque en ambos grupos fue mayoritaria la de control de la frecuencia (tabla 2). Los pacientes seguidos por cardiólogos recibieron en mayor proporción fármacos antiarrítmicos profilácticos (el 26,9 frente al 15,3%; p < 0,001). Todos los pacientes recibían anticoagulantes, por diseño del estudio. En los pacientes con antagonistas de la vitamina K, el tiempo en rango terapéutico por el método de Rosendaal fue similar, en torno al 61% de los días (tabla 2). El porcentaje de pacientes mal controlados con antagonistas de la vitamina K (tiempo en rango terapéutico < 65%) fue alto, > 50%, aunque similar en ambos grupos (el 53,7 y el 52,7%).
Tratamiento farmacológico, antiarrítmico y anticoagulante en el total de la serie y comparación entre los pacientes atendidos por cardiólogos y por no cardiólogos
| Todos | Cardiología | MI/AP | p* | |
|---|---|---|---|---|
| Pacientes, n | 2.178 | 1.765 | 413 | |
| Estrategia de control en la visita inicial | ||||
| Ritmo | 38,70 | 43,69 | 17,43 | < 0,001 |
| Frecuencia | 61,30 | 56,31 | 82,57 | |
| Fármacos cardiovasculares generales | ||||
| Diuréticos | 57,38 | 56,09 | 62,86 | 0,012 |
| Antialdosterónicos | 13,88 | 13,38 | 16,02 | 0,164 |
| IECA | 31,18 | 30,87 | 32,52 | 0,513 |
| ARA-II | 40,13 | 39,64 | 42,23 | 0,333 |
| Estatinas | 54,57 | 53,53 | 58,98 | 0,046 |
| Antiagregantes | 10,42 | 9,23 | 15,53 | < 0,001 |
| BB | 60,29 | 59,91 | 61,89 | 0,459 |
| Digoxina | 18,04 | 18,05 | 17,96 | 0,965 |
| Antagonistas del calcio | 0,051 | |||
| No | 75,92 | 76,25 | 74,51 | |
| Dihidropiridínicos | 13,65 | 12,98 | 16,50 | |
| Verapamilo | 2,40 | 2,73 | 0,97 | |
| Diltiazem | 8,03 | 8,03 | 8,01 | |
| Fármacos antiarrítmicos | 24,82 | 26,99 | 15,53 | < 0,001 |
| Tipo de antiarrítmico | ||||
| Flecainida | 8,95 | 9,97 | 4,61 | 0,124 |
| Propafenona | 0,65 | 0,74 | 0,24 | 0,324 |
| Amiodarona | 12,18 | 12,70 | 9,95 | 0,156 |
| Dronedarona | 2,58 | 3,08 | 0,49 | 0,125 |
| Sotalol | 0,46 | 0,51 | 0,24 | 0,423 |
| Combinaciones de fármacos | ||||
| Frenadores | 13,73 | 13,78 | 13,56 | 0,764 |
| BB+digoxina+antagonista del calcio | 0,28 | 0,23 | 0,48 | 0,369 |
| BB+digoxina | 10,33 | 10,37 | 10,17 | 0,905 |
| BB+antagonista del calcio | 0,64 | 0,57 | 0,97 | 0,357 |
| Digoxina+antagonista del calcio | 2,48 | 2,61 | 1,94 | 0,431 |
| Antiarrítmicos+frenadores | 14,90 | 15,87 | 9,69 | < 0,001 |
| Antiarrítmico+BB | 13,09 | 14,11 | 8,72 | 0,003 |
| Antiarrítmico+digoxina | 0,37 | 0,4 | 0,24 | 0,64 |
| Antiarrítmico+antagonista del calcio | 1,24 | 1,36 | 0,73 | 0,295 |
| Tratamiento anticoagulante | ||||
| AVK | 75,51 | 74,77 | 78,64 | 0,123 |
| ACOD | 24,49 | 25,23 | 21,36 | 0,168 |
| TRT Rosendaal (% de días en rango) | 61,2 ± 23,2 | 61,4 ± 23,2 | 60,5 ± 22,9 | 0,458 |
| TRT < 65% | 52,98 | 52,79 | 53,77 | 0,753 |
ACOD: anticoagulantes directos; AP: atención primaria; ARA-II: antagonistas del receptor de la angiotensina II; AVK: antagonistas de la vitamina K; BB: bloqueadores beta; IECA: inhibidores de la enzima de conversión de la angiotensina; MI: medicina interna; TRT: tiempo en rango terapéutico.
Salvo otra indicación, los valores expresan porcentajes o media ± desviación estándar.
Nuestro estudio aporta datos sobre las diferencias en las características y el tratamiento de los pacientes con FA no valvular seguidos por cardiólogos y no cardiólogos en una amplia muestra de pacientes de la «vida real». Sus principales conclusiones son: a) en la muestra analizada se aprecian algunas diferencias entre los pacientes atendidos por cardiólogos y por no cardiólogos, y los de MI/AP son más ancianos (media de edad 4 años mayor) y con mayor prevalencia de comorbilidades (sobre todo diabetes mellitus, insuficiencia cardiaca conservada, mayor índice de Charlson y CHA2DS2-VASc y HAS-BLED más altos); b) existe una alta prevalencia, en torno al 50%, de enfermedad cardiaca estructural; c) en general, el tratamiento antiarrítmico realizado es preferentemente «conservador», con claro predominio de la estrategia de control de la frecuencia sobre la de control del ritmo; d) se usan mucho más las estrategias de control de ritmo y sus procedimientos asociados en los pacientes seguidos por cardiólogos, lo que en parte puede estar en relación con la diferencia de edades y el tipo de FA, y e) aunque por diseño todos los pacientes debían estar anticoagulados, por lo que no se puede extraer conclusiones sobre diferencias en la adecuación de las indicaciones de anticoagulación, la calidad de la anticoagulación de los pacientes que reciben antagonistas de la vitamina K es pobre y similar en ambos grupos (más del 50% de los casos con un tiempo en rango terapéutico < 65%, datos similares a los de otros estudios recientes en nuestro país3,4). Es fundamental mejorar esta situación, con independencia del ámbito de tratamiento y seguimiento.
FINANCIACIÓNEl registro FANTASIIA cuenta con una beca no condicionada de Pfizer/Bristol-Myers-Squibb.