El delirio es un síndrome cerebral orgánico agudo caracterizado por un deterioro global de las funciones cognitivas, consecuencia de una enfermedad somática aguda1. Se ha descrito que entre el 10-56% de los ancianos puede presentarlo durante una hospitalización y en España la prevalencia en pacientes en servicios no quirúrgicos está en un 25%1. La insuficiencia cardiaca aguda (ICA) es un diagnóstico frecuente en un servicio de urgencias hospitalario (SUH)2, en el que se presentan frecuentemente factores predisponentes para el delirio como comorbilidad y parámetros bioquímicos3. Sin embargo, son menos conocidos los parámetros externos al paciente que pudieran condicionar la aparición de un delirio. Por ello se planteó, como objetivo primario de este estudio, analizar el impacto de la duración de la estancia en el SUH en la aparición de delirio en pacientes con ICA ingresados en una planta de hospitalización.
Se analizó de manera retrospectiva a 750 pacientes ingresados por ICA en la planta de hospitalización de un hospital terciario. De estos, se excluyó a 54 pacientes que presentaron delirio en el SUH. Cuando llegaron a la planta de hospitalización, a todos los pacientes se les realizó una entrevista inicial para el diagnóstico de delirio mediante el CAM (Confusion Assessment Method) reducido4. Esta encuesta consta de 4 ítems, está validada para el diagnóstico de delirio y posee una alta sensibilidad (94-100%) y especificidad (90-95%). El delirio se basa en 2 manifestaciones fundamentales (inicio agudo y curso fluctuante e inatención) y 2 manifestaciones secundarias (pensamiento desorganizado y alteración del nivel de conciencia). El diagnóstico se establece ante la presencia de 2 manifestaciones fundamentales y al menos 1 de las manifestaciones secundarias4. Se recogieron datos demográficos, clínicos, analíticos y tiempos. En esta última variable se analizaron 3 niveles de tiempos: a) tiempo de admisión en el SUH hasta interconsulta al especialista para revaluar el ingreso hospitalario; b) tiempo desde la admisión en el SUH hasta el ingreso en una planta de hospitalización, y c) tiempo de hospitalización total. Por tratarse de un estudio observacional, el consentimiento informado escrito no se consideró necesario; si bien a todos los pacientes se les solicitó el consentimiento verbal al inicio de la entrevista para el registro de los datos.
Los datos demográficos y otros basales se analizaron mediante estadística descriptiva básica. Las variables continuas se expresaron como media ± desviación estándar para una distribución normal y las variables categóricas se expresaron como número (porcentaje). Para comparar las variables cuantitativas se utilizó el test de la t de Student, y para determinar la asociación entre variables cualitativas se empleó el test de χ2 de Pearson o la prueba exacta de Fisher. Se llevó a cabo análisis de regresión logística multivariable para determinar la variable asociada a la presencia de delirio durante la hospitalización. El análisis estadístico se realizó con el programa SPSS, versión 20 (SPSS Inc.; Armonk, Nueva York, Estados Unidos).
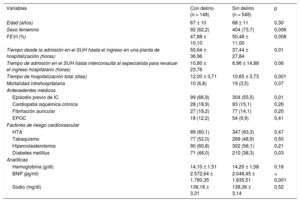
Las características de la población de estudio se recogen en la tabla 1. De los 696 pacientes con ICA que ingresaron en la planta de hospitalización, 148 (21,2%) presentaron el objetivo primario a las 48-72h de hospitalizados. En la comparación de los grupos, los pacientes que tuvieron delirio eran más frecuentemente varones y tenían menor fracción de eyección del ventrículo izquierdo. En cuanto a los antecedentes médicos, el grupo con delirio tenía mayor prevalencia de antecedente previo de ICA y diabetes mellitus. Según las analíticas obtenidas, el grupo con delirio presentaba mayor concentración de péptido natriurético tipo B en el momento de admisión en el SUH. En relación con los parámetros de tiempo, los pacientes que tuvieron delirio presentaron mayor tiempo desde la admisión en el SUH hasta el ingreso en una planta de hospitalización y además estuvieron más días hospitalizados. Tras ajustarse por otras covariables, el análisis multivariable mostró que la duración del tiempo desde la admisión en el SUH hasta el ingreso en una planta de hospitalización fue un predictor independiente del objetivo primario (tabla 2).
Clasificación de los pacientes hospitalizados con insuficiencia cardiaca en función de la aparición de delirio durante el ingreso hospitalario
| Variables | Con delirio (n = 148) | Sin delirio (n = 548) | p |
|---|---|---|---|
| Edad (años) | 67 ± 10 | 68 ± 11 | 0,30 |
| Sexo femenino | 92 (62,2) | 404 (73,7) | 0,006 |
| FEVI (%) | 47,88 ± 10,10 | 50,48 ± 11,00 | 0,008 |
| Tiempo desde la admisión en el SUH hasta el ingreso en una planta de hospitalización (horas) | 50,64 ± 36,96 | 37,44 ± 27,84 | 0,01 |
| Tiempo de admisión en el SUH hasta interconsulta al especialista para revaluar el ingreso hospitalario (horas) | 10,80 ± 23,76 | 6,96 ± 14,88 | 0,06 |
| Tiempo de hospitalización total (días) | 12,00 ± 3,71 | 10,65 ± 3,73 | 0,001 |
| Mortalidad intrahospitalaria | 10 (6,8) | 19 (3,5) | 0,07 |
| Antecedentes médicos | |||
| Episodio previo de IC | 99 (66,9) | 304 (55,5) | 0,01 |
| Cardiopatía isquémica crónica | 28 (18,9) | 83 (15,1) | 0,26 |
| Fibrilación auricular | 27 (18,2) | 77 (14,1) | 0,20 |
| EPOC | 18 (12,2) | 54 (9,9) | 0,41 |
| Factores de riesgo cardiovascular | |||
| HTA | 89 (60,1) | 347 (63,3) | 0,47 |
| Tabaquismo | 77 (52,0) | 268 (48,9) | 0,50 |
| Hipercolesterolemia | 90 (60,8) | 302 (56,1) | 0,21 |
| Diabetes mellitus | 71 (48,0) | 210 (38,3) | 0,03 |
| Analíticas | |||
| Hemoglobina (g/dl) | 14,10 ± 1,51 | 14,20 ± 1,58 | 0,16 |
| BNP (pg/ml) | 2.572,64 ± 1.780,35 | 2.046,45 ± 1.635,51 | < 0,001 |
| Sodio (mg/dl) | 138,18 ± 3,31 | 138,36 ± 3,14 | 0,52 |
BNP: péptido natriurético tipo B; EPOC: enfermedad pulmonar obstructiva crónica; FEVI: fracción de eyección del ventrículo izquierdo; HTA: hipertensión arterial; IC: insuficiencia cardiaca; SUH: servicio de urgencia hospitalario.
Salvo otra indicación, los datos expresan n (%) o media ± desviación estándar.
Predictores independientes de delirio de pacientes hospitalizados por insuficiencia cardiaca. Análisis multivariable
| OR (IC95%) | p | |
|---|---|---|
| Fracción de eyección del ventrículo izquierdo | 0,97 (0,95-0,98) | 0,001 |
| Tiempo desde la admisión en el SUH hasta el ingreso en una planta de hospitalización | 1,14 (1,03-1,26) | 0,01 |
| Tiempo de hospitalización total | 1,08 (1,03-1,13) | 0,002 |
| Episodio previo de insuficiencia cardiaca | 1,53 (1,02-2,29) | 0,03 |
IC95%: intervalo de confianza del 95%; OR: odds ratio; SUH: servicio de urgencia hospitalario.
Tras ajustar por las siguientes variables: edad (p = 0,55), sexo (p = 0,07), péptido natriurético tipo B (p = 0,058) y presencia de diabetes mellitus (p = 0,26).
Los datos obtenidos son similares a los de la prevalencia de delirio durante la hospitalización en pacientes con ICA5. La originalidad de este trabajo radica en que se trata del primer estudio que analiza el impacto de la duración de la estancia en el SUH sobre la aparición del delirio en el paciente con ICA ingresado en una planta de hospitalización.
En muchos hospitales españoles, la propia estructura organizativa de un SUH provoca que (especialmente en las jornadas de mañana) se establezcan prioridades en la atención al paciente ya ingresado o a las consultas externas; lo que obstaculiza el flujo óptimo de pacientes estables candidatos al ingreso hospitalario1. El presente trabajo tiene la limitación principal de ser un estudio retrospectivo, observacional y llevado a cabo en un solo hospital y, por consiguiente al sesgo inherente de los estudios retrospectivos, unicéntrico. Sin embargo, con los resultados del presente estudio se pone de manifiesto la necesidad de una reducción en la duración del tiempo desde la admisión en el SUH hasta el ingreso en una planta de hospitalización para disminuir la posibilidad de que el paciente desarrolle un delirio. Además, con esta reducción se conseguiría una disminución del tiempo total de hospitalización y, por ende, menor coste sanitario.