La asistencia circulatoria mediante dispositivos de circulación, como el oxigenador extracorpóreo de membrana (ECMO), es un tratamiento eficaz como soporte hemodinámico en algunos casos de shock cardiogénico con disfunción ventricular izquierda1,2. Sin embargo, existen otras opciones para su uso, menos difundidas en la literatura médica, como son el fallo ventricular derecho en situación de shock3, el soporte hemodinámico en el intervencionismo coronario percutáneo (ICP) de alto riesgo4 y la tormenta arrítmica con inminente compromiso vital5.
Entre octubre de 2013 y diciembre de 2014 se implantaron en el Hospital Universitario de Salamanca, 10 ECMO venoarteriales y 3 venovenosos con CARDIOHELPTM (MAQUET Cardiopulmonary AG; Alemania). El objetivo de este trabajo es analizar las características basales, indicaciones, forma de implantación, duración, manejo y evolución de 5 pacientes con ECMO cuya indicación no fue shock cardiogénico, como se describen en la tabla.
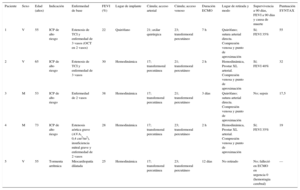
Características basales, indicación, forma de implantación, manejo y evolución de los pacientes a los que se implantó asistencia ventricular con oxigenador extracorpóreo de membrana venoarterial
| Paciente | Sexo | Edad (años) | Indicación | Enfermedad de base | FEVI (%) | Lugar de implante | Cánula; acceso arterial | Cánula; acceso venoso | Duración ECMO | Lugar de retirada y modo | Supervivencia a 90 días, FEVI a 90 días y causa de muerte | Puntuación SYNTAX |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 | V | 55 | ICP de alto riesgo | Estenosis de TCI y enfermedad de 3 vasos (OCT en 2 vasos) | 22 | Quirófano | 21; axilar quirúrgica | 23; transfermoral percutáneo | 7 h | Quirófano; sutura arterial directa. Compresión venosa y punto de aproximación | Sí; FEVI 35% | 55 |
| 2 | V | 65 | ICP de alto riesgo | Estenosis de TCI y enfermedad de 3 vasos | 30 | Hemodinámica | 17; transfermoral percutánea | 21; transfermoral percutáneo | 2 h | Hemodinámica, Prostar XL arterial. Compresión venosa y punto de aproximación | Sí; FEVI 40% | 32 |
| 3 | M | 53 | ICP de alto riesgo | Enfermedad de 2 vasos | 38 | Hemodinámica | 17; transfemoral percutánea | 21; transfermoral percutáneo | 3 días | Quirófano; sutura arterial directa. Compresión venosa y punto de aproximación | No; sepsis | 17,5 |
| 4 | M | 73 | ICP de alto riesgo | Estenosis aórtica grave (AVA, 0,4 cm2/m2), insuficiencia mitral grave y enfermedad de 2 vasos | 28 | Hemodinámica | 17; transfemoral percutánea | 23; transfermoral percutáneo | 2 h | Hemodinámica, Prostar XL arterial. Compresión venosa y punto de aproximación | Sí; FEVI 35% | 19 |
| 5 | V | 55 | Tormenta arrítmica | Miocardiopatía dilatada | 25 | Hemodinámica | 17; transfemoral percutánea | 23; transfermoral percutáneo | 12 días | No retirado | No; falleció en ECMO en urgencia 0 (hemorragia cerebral) | — |
AVA: área valvular aórtica; ECMO: oxigenador extracorpóreo de membrana; FEVI: fracción de eyección del ventrículo izquierdo; ICP: intervencionismo coronario percutáneo; M: mujer; OCT: oclusión coronaria crónica total; TCI: tronco coronario izquierdo; V: varón.
La principal indicación fue como soporte hemodinámico durante el ICP de alto riesgo en 4 pacientes y durante una tormenta arrítmica con inminente compromiso vital en otro. Todos los casos fueron discutidos por un heart team compuesto por cardiólogos y cirujanos cardiacos. En todos los casos se descartó inicialmente la cirugía cardiaca. Tres casos fueron programados y un caso (paciente 3) fue consensuado en el laboratorio de hemodinámica por la situación clínica del paciente. La canulación fue realizada conjuntamente por cardiólogos intervencionistas y cirujanos cardiacos y el CARDIOHELPTM fue asistido por una perfusionista. Durante todos los procedimientos, el soporte con ECMO se mantuvo con flujo de 2,5-3,0 l/min y un tiempo de coagulación activado entre 180 y 250 s. En todos los pacientes excepto uno (paciente 2) se requirió ventilación mecánica invasiva. Se utilizó contrapulsación intraórtica en 2 pacientes (3 y 5) por signos y síntomas de insuficiencia cardiaca sin estar en situación de shock.
En el paciente 1 la ECMO se implantó para asistir el ICP de alto riesgo, basado en disfunción ventricular izquierda grave, enfermedad de tres vasos con oclusión total de dos vasos, hepatopatía, síndrome de apneas-hipopneas grave y enfermedad vascular periférica grave. Por su arteriopatía periférica, se implantó mediante un procedimiento híbrido. En quirófano se realizó acceso quirúrgico arterial a través de la arteria axilar derecha y venoso percutáneo a través de la vena femoral derecha. El paciente fue trasladado a la sala de hemodinámica y, una vez terminado el ICP, se retiró la ECMO en quirófano, sin complicaciones. Evolucionó favorablemente.
En el paciente 2 la ECMO se implantó para asistir el ICP de alto riesgo, basado en infarto agudo de miocardio en clase Killip 3, enfermedad de tronco y tres vasos, disfunción ventricular izquierda grave e insuficiencia renal. Se implantó en hemodinámica por vía periférica. Además, como en el paciente 4 y antes de la inserción de las cánulas arteriales de la ECMO, se implantó un dispositivo Prostar XL (Perclose, Abbott Vascular Devices) para realizar la hemostasia arterial. Evolucionó favorablemente.
En la paciente 3 la ECMO se implantó de urgencia. La paciente tenía infarto agudo de miocardio anterior con angioplastia primaria con stent sobre la arteria descendente anterior proximal que, en la revascularización en un segundo tiempo de una lesión grave de la arteria coronaria derecha proximal, presentó disección iatrogénica proximal, flujo TIMI (Thrombolysis In Myocardial Infarction) 0 e inestabilidad hemodinámica; entró en edema agudo de pulmón y precisó intubación orotraqueal y contrapulsación intraórtica. Dada su inestabilidad, se decidió introducir ECMO por vía percutánea en hemodinámica; se pudo revascularizar la arteria coronaria derecha sin complicaciones. La ECMO fue retirada quirúrgicamente al tercer día tras buena evolución hemodinámica. La paciente falleció 1 semana después por complicación con una neumonía intrahospitalaria.
La paciente 4 presentaba estenosis aórtica e insuficiencia mitral graves, enfermedad coronaria de dos vasos, disfunción ventricular izquierda grave e insuficiencia cardiaca. Inicialmente se decidió realizar valvuloplastia aórtica asistida por ECMO como puente a cirugía cardiaca. Se implantó en hemodinámica por vía periférica. Al mes, se intervino y, al no presentar insuficiencia cardiaca y haber mejorado su disfunción ventricular izquierda, se realizó sustitución valvular aórtica y mitral y doble bypass aortocoronario, con buena evolución.
En el paciente 5 la ECMO se implantó tras una tormenta arrítmica con inestabilidad hemodinámica que no respondió a las medidas habituales. Se implantó percutáneamente en hemodinámica e incluso se canalizó la arteria femoral superficial para perfundir distalmente la extremidad y evitar complicaciones isquémicas. Se trasladó al paciente 224 km en ECMO, siguiendo la experiencia publicada en Revista Española de Cardiología6, hasta un centro de trasplante cardiaco donde permaneció 10 días en urgencia 0 hasta que falleció por hemorragia intracraneal.
La experiencia con ECMO como soporte hemodinámico para adultos, más allá del shock cardiogénico1,2, no se ha publicado en nuestro país. Este trabajo presenta la posible utilidad del implante percutáneo en el ICP de alto riesgo e incluso en la tormenta arrítmica con inminente compromiso vital, aunque son necesarios estudios con mayor número de pacientes. Su uso ha permitido apoyo hemodinámico y disminuir el riesgo asociado de los procedimientos percutáneos en pacientes con múltiples comorbilidades, e incluso ha permitido trasladar a una distancia considerable a un paciente en situación de tormenta arrítmica e inestabilidad hemodinámica para trasplante cardiaco. Desde este punto de vista, el uso de la ECMO podría ser una alternativa de soporte hemodinámico, fuera del shock cardiogénico y en los servicios de cardiología donde se realiza ICP o estudios electrofisiológicos de alta complejidad.
FINANCIACIÓNEste trabajo se ha financiado en parte con el Fondo Europeo de Desarrollo Regional/Instituto de Salud Carlos III y la Red de Investigación Cardiovascular (RD12/0042).