El tabaquismo es uno de los factores más prevalentes entre los pacientes con síndrome coronario agudo. El objetivo del estudio es analizar la actitud de los cardiólogos frente al tabaquismo de estos pacientes.
MétodosRegistro prospectivo y multicéntrico de pacientes con síndrome coronario agudo. El objetivo primario se definió como abstinencia de tabaco y el secundario, incidencia de muerte o infarto no fatal.
ResultadosSe incluyó a 715 pacientes, de los que 365 eran fumadores. Durante el seguimiento (mediana, 375,0 [amplitud intercuartílica, 359,3-406,0] días), 110 (30,6%) pacientes recibieron algún tipo de apoyo antitabáquico (el 19,7% al alta y el 37,6% en el tercer mes); las unidades antitabáquicas y la vareniclina fueron las estrategias más empleadas. No se observaron diferencias clínicas en función de recibir apoyo antitabáquico, salvo mayor prevalencia de cardiopatía isquémica previa entre los que sí lo recibieron. En el análisis multivariable, la única variable que se asoció independientemente con recibir apoyo antitabáquico fue el antecedente de cardiopatía isquémica (odds ratio=3,16; intervalo de confianza del 95%, 1,64-6,11; p<0,01). La tasa de abstinencia de tabaco en la visita del tercer mes fue del 72,3% y al año, del 67,9%, sin diferencias en función de haber recibido algún apoyo antitabáquico. Durante el seguimiento hubo una tendencia no significativa a menor incidencia del objetivo secundario entre los fumadores que consiguieron abstenerse de tabaco (p=0,07).
ConclusionesLa utilización de estrategias de apoyo para el abandono del tabaquismo es baja entre los pacientes tras un síndrome coronario agudo y es más frecuente entre los pacientes con cardiopatía isquémica previa.
Palabras clave
La historia personal de tabaquismo es un factor de riesgo cardiovascular muy prevalente entre los pacientes que sufren un síndrome coronario agudo (SCA), tanto que entre el 30 y el 50% son fumadores en el momento del ingreso y hasta un 20-40% son exfumadores1, 2, 3, 4, 5, 6, 7. Pese a que los fumadores activos pueden tener un pronóstico vital similar o incluso mejor en la fase hospitalaria del SCA8, 9, el seguimiento a largo plazo demuestra que el riesgo de recurrencia de complicaciones o muerte es más elevado entre los pacientes fumadores10, 11, 12; además, este riesgo es especialmente alto en los que mantienen su hábito tabáquico6, 13, 14.
La tasa de abandono del tabaquismo tras un SCA es elevada, pero se ha observado que hasta el 20% de los pacientes recaen en este hábito6, 14, 15. De hecho, los registros y estudios realizados en pacientes con cardiopatía isquémica crónica suelen mostrar que un 10-20% de los pacientes son fumadores activos16, 17; además, se ha señalado la falta de concienciación de los especialistas frente al tabaquismo de estos pacientes18. El estudio TABARCA (TABAquismo y Riesgo de complicaciones cardiovasculares en pacientes con síndrome Coronario Agudo) es un registro multicéntrico, de extensión nacional, diseñado específicamente para analizar a pacientes con SCA en función de su hábito tabáquico. Con la hipótesis de que los cardiólogos no emplean habitualmente estrategias antitabáquicas con los pacientes que han sufrido un SCA, los objetivos del presente estudio son describir el manejo terapéutico de los cardiólogos frente al tabaquismo de los pacientes tras un SCA, analizar las tasas de abandono del tabaquismo en función de las estrategias empleadas y su impacto en el pronóstico durante el primer año tras un SCA.
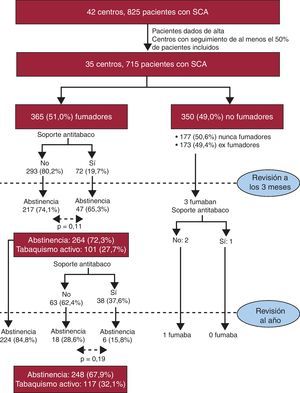
MétodosDiseño del estudioLos fundamentos y el diseño del estudio ya han sido publicados previamente19. Brevemente, el TABARCA es un estudio de cohortes prospectivo, multicéntrico y de extensión nacional de pacientes con SCA, diseñado y coordinado por un comité de investigadores de la Sección de Hipertensión Arterial de la Sociedad Española de Cardiología y avalado por la Agencia de Investigación de la Sociedad Española de Cardiología. El protocolo y el consentimiento informado fueron aprobados por el Comité Ético del Hospital Universitario de San Juan, en San Juan de Alicante. Todos los pacientes firmaron el consentimiento informado en la visita de inclusión. El protocolo del estudio constaba de una fase de inclusión, en el momento del SCA, y dos revisiones tras el alta hospitalaria, a los 3 y 12 meses. Como se muestra en la Figura 1, 35 de los 42 centros participantes en el estudio accedieron a realizar la fase de seguimiento del estudio y realizaron el seguimiento completo de al menos la mitad de los pacientes reclutados; en consecuencia, la fase de seguimiento implicó al 83,3% del total de centros y al 86,7% de los pacientes incluidos originalmente en el estudio. No se observó ninguna diferencia en las características clínicas entre los 825 pacientes incluidos originalmente y la muestra final.
Figura 1. Diagrama de flujo de los pacientes incluidos en la fase hospitalaria y el seguimiento, así como el empleo de estrategias antitabáquicas durante este. SCA: síndrome coronario agudo.
Los criterios de inclusión fueron edad > 18 años y diagnóstico de SCA definido como la presencia de al menos dos de los siguientes tres criterios diagnósticos: dolor torácico típico ≥ 20 min, cambios dinámicos en el electrocardiograma compatibles con isquemia miocárdica o elevación de los marcadores séricos de daño miocárdico. Los criterios de exclusión fueron: embarazo, denegación del consentimiento informado o consumo de sustancias o drogas ilegales (cocaína, anfetaminas, heroína, etc.). El objetivo primario del estudio es la abstinencia al año de los pacientes fumadores en el momento del SCA y el objetivo secundario, la incidencia de muerte por cualquier causa o infarto no fatal.
De todos los pacientes, se recogieron factores de riesgo, antecedentes clínicos y tratamientos en un cuestionario electrónico, al igual que la presentación clínica del SCA, los tratamientos empleados y las principales complicaciones durante la fase hospitalaria. Una parte del protocolo constaba de preguntas específicas acerca de los hábitos tabáquicos; a los pacientes fumadores y ex fumadores, se los interrogó acerca de los años de consumo, cigarrillos consumidos al día, intentos de abandono, métodos utilizados, etc. Se registraron todos los tratamientos que los enfermos recibieron al alta y, en el caso de los fumadores, si se tuvo en cuenta recomendaciones específicas para el abandono del tabaquismo como las unidades antitabáquicas, derivación a especialistas, fármacos, consejo estándar o cualquier medida empleada como apoyo.
Se definió como fumadores a los pacientes que referían haber fumado al menos 1 cigarrillo al día hasta el momento del ingreso y como exf umadores a los que referían haber fumado en el pasado, recogiendo el tiempo desde el abandono completo del tabaquismo. Se registró la presencia de enfermedad pulmonar obstructiva crónica (EPOC) si constaba tal diagnóstico en informes médicos previos o si los pacientes seguían tratamiento específico. Las muestras sanguíneas se recogieron en los primeros 3 días de hospitalización. El filtrado glomerular se estimó por la ecuación del Modification of Diet in Renal Disease Study20 y se consideró disfunción renal un filtrado glomerular < 60ml/min/1,73 m2.
Todos los investigadores recibieron un coxímetro, así como el material necesario y las instrucciones para su utilización. La abstinencia de tabaco se verificó en todos los casos mediante el análisis del monóxido de carbono exhalado.
Las complicaciones clínicas recogidas se definieron en el protocolo elaborado por los coordinadores del estudio específicamente para este. Se definió angina como dolor torácico acompañado de cambios dinámicos en el electrocardiograma sin elevación de los marcadores séricos de daño miocárdico; en caso de elevación enzimática, se codificó como infarto. La insuficiencia cardiaca se registraba cuando aparecían signos y síntomas de disfunción cardiaca acompañados de una prueba de imagen (verificación radiológica de congestión pulmonar o hallazgos ecocardiográficos de disfunción ventricular izquierda sistólica o diastólica). En los casos en que se realizó cateterismo, el protocolo del estudio registró el número y localización de arterias con lesiones > 50%, la realización de intervenciones coronarias percutáneas y el número y el tipo de stents implantados. La estratificación del SCA se realizó mediante la escala GRACE (Global Registry of Acute Coronary Events)21 en todos los pacientes.
Análisis estadísticoLos datos obtenidos mediante el cuestionario online se exportaron a una base centralizada por una empresa externa y se remitieron a los coordinadores del estudio. El análisis estadístico se realizó con el paquete estadístico SPSS 15.0 (SPSS Inc.; Chicago, Illinois, Estados Unidos). Las variables cuantitativas se presentan como media±desviación estándar y las cualitativas, como porcentajes. Se utilizó el test de la t de Student para comparar las medias de las variables cuantitativas y la de la χ2 para variables cualitativas. El análisis de las variables que se asociaron independientemente con recibir algún tipo de apoyo antitabáquico se realizó mediante regresión logística binaria, con método «introducir», incluyendo en el modelo las variables que obtuvieron significación estadística en la comparación univariable y las que podrían tener una relación clínica relevante22. Como en el análisis univariable sólo se observó diferencia significativa en una variable, se descartó la presencia de posibles factores de confusión mediante el análisis de posibles interacciones entre el antecedente de cardiopatía isquémica y las demás variables con el hecho de recibir soporte antitabáquico; finalmente, se incluyeron como variables edad, sexo, hipertensión arterial, diabetes, dislipemia y antecedentes de EPOC, cardiopatía isquémica, insuficiencia cardiaca previa, accidente cerebrovascular o fibrilación auricular. La calibración del modelo se realizó mediante el estadístico de Hosmer-Lemeshow y el poder discriminatorio, mediante el área bajo la curva receiver operating characteristics del modelo.
El análisis de la supervivencia durante el seguimiento se realizó mediante la regresión de riesgos proporcionales de Cox, con el método «introducir», en el que se incluyeron edad, sexo, todos los factores de riesgo, presencia de enfermedad cardiovascular previa, tratamientos al alta y revascularización coronaria. Los modelos multivariables se elaboraron y valoraron según las recomendaciones actuales22. Se consideró con significación estadística valores de p<0,05.
ResultadosComo se muestra en la Figura 1, se incluyó en la fase de seguimiento a 715 pacientes; únicamente 72 (19,7%) de los 365 pacientes fumadores dados de alta tras el SCA recibieron alguna estrategia para el abandono del tabaquismo, y este porcentaje fue más elevado en la revisión del tercer mes. En el total del seguimiento, 110 (30,6%) pacientes fumadores recibieron algún tipo de apoyo para el abandono del tabaco. No se observaron diferencias relevantes entre los pacientes que recibieron algún tipo de apoyo y los que no, salvo que entre los primeros había más frecuentemente el antecedente de cardiopatía isquémica previa y valores de colesterol ligeramente superiores (Tabla 1). Se descartó la presencia de factores de confusión, puesto que no se observó ninguna interacción significativa entre el antecedente de cardiopatía isquémica y otras variables con el hecho de recibir soporte antitabáquico. En el análisis de regresión logística, la única variable que se asoció independientemente con recibir apoyo antitabáquico fue el antecedente de cardiopatía isquémica (odds ratio [OR]=3,16; intervalo de confianza del 95% [IC95%], 1,64-6,11; p<0,01). El modelo mostró calibración (χ2=10,4; p=0,23) y valor discriminativo adecuados (área bajo la curva receiver operating characteristic, 0,72; IC95%, 0,61-0,79).
Tabla 1. Características generales de los pacientes fumadores en función de que recibieran o no apoyo antitabáquico en algún momento tras el alta
| Total | Sin apoyo | Con apoyo | p | |
| Pacientes | 365 | 255 (69,9) | 110 (30,1) | |
| Edad (años) | 56,0±10,5 | 56,4±10,8 | 55,2±9,8 | 0,35 |
| Varones | 308 (84,4) | 215 (84,3) | 93 (84,5) | 0,65 |
| Fumador de más de 20 cigarrillos/día | 56,6% | 54,2% | 61,8% | 0,19 |
| Hipertensión arterial | 47,4% | 45,0% | 52,7% | 0,18 |
| Dislipemia | 56,3% | 54,2% | 60,9% | 0,24 |
| Diabetes | 21,4% | 21,7% | 20,9% | 0,87 |
| CI previa | 16,4% | 12,0% | 26,4% | < 0,01 |
| IC previa | 1,7% | 0,8% | 3,7% | 0,05 |
| EPOC | 12,0% | 11,2% | 13,6% | 0,52 |
| ACV previo | 4,2% | 3,6% | 5,5% | 0,42 |
| Claudicación | 5,6% | 6,0% | 4,6% | 0,59 |
| SCACEST | 61,3% | 63,1% | 57,3% | 0,52 |
| Score GRACE | 131,2±30,1 | 131,3±30,0 | 131,0±3,5 | 0,93 |
| Angioplastia primaria | 39,0% | 42,2% | 31,8% | 0,06 |
| Cateterismo | 92,2% | 91,6% | 93,6% | 0,58 |
| Glucemia basal (mg/dl) | 114,8±38,1 | 115,0±36,8 | 114,3±41,0 | 0,88 |
| Colesterol total (mg/dl) | 183,8±46,7 | 179,8±45,9 | 192,7±47,3 | 0,02 |
| cLDL (mg/dl) | 112,2±38,7 | 108,8±38,2 | 119,9±39,1 | 0,01 |
| cHDL (mg/dl) | 37,3±10,4 | 36,6±10,0 | 38,9±11,0 | 0,06 |
| Triglicéridos (mg/dl) | 139,0 [106.0-190,4] | 138,0 [135,8-183,0] | 143,0 [106,0-198,5] | 0,35 |
| Creatinina (mg/dl) | 0,96±0,29 | 0,96±0,30 | 0,98±0,30 | 0,46 |
| FG (ml/min/1,72 m2) | 84,9±40,5 | 85,7±44,8 | 83,1±29,8 | 0,61 |
ACV: accidente cerebrovascular; cHDL: colesterol unido a lipoproteínas de alta densidad; CI: cardiopatía isquémica; cLDL: colesterol unido a lipoproteínas de baja densidad; EPOC: enfermedad pulmonar obstructiva crónica; FG: filtrado glomerular; GRACE: Global Registry of Acute Coronary Events; IC: insuficiencia cardiaca; SCACEST: síndrome coronario agudo con elevación del segmento ST.
Salvo otra indicación, lo datos expresan n (%), media±desviación estándar o mediana [amplitud intercuartílica].
En la Tabla 2 se muestran las estrategias de apoyo para abandono del tabaquismo llevadas a cabo. De los pacientes que fumaban en la revisión del tercer mes, en la revisión al año logró abstenerse de tabaco el 23,7% y, además, 40 (18,3%) pacientes que no fumaban en la revisión del tercer mes sí fumaban al año; es decir, el 84,8% de los pacientes abstinentes en la revisión del tercer mes siguieron siéndolo en la revisión al año. La tasa de abstinencia de tabaco en la visita del tercer mes fue del 72,3% y al año, del 67,9%. Como se muestra en la Figura 1, no se observó diferencia en la tasa de abstinencia entre los pacientes que recibieron algún apoyo antitabáquico. Por otra parte, se observó que 5 pacientes ex fumadores en el momento del SCA volvieron a fumar durante el seguimiento (3 en la visita del tercer mes y 2 en la visita al año).
Tabla 2. Estrategias de apoyo para el abandono del tabaco recomendadas en cada revisión, teniendo en cuenta que los pacientes podían recibir varias de las opciones
| Al alta | Revisión tercer mes | |
| Ninguna | 293 (80,2) | 63 (62,7) |
| Remitidos a unidades antitabáquicas | 49 (13,6) | 26 (24,8) |
| Vareniclina | 28 (7,8) | 15 (14,3) |
| Parches de nicotina | 5 (1,4) | 9 (8,6) |
| Chicles de nicotina | 3 (0,8) | 11 (10,5) |
| Bupropión | 2 (0,6) | 7 (6,3) |
Variables presentadas como número absoluto (porcentaje del total).
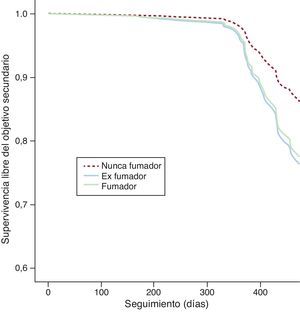
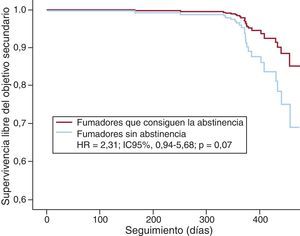
Se obtuvo el seguimiento vital completo del 94,3% de los pacientes, con una mediana de seguimiento de 375,0 [amplitud intercuartílica, 359,3-406,0] días. La incidencia bruta del objetivo secundario (muerte por cualquier causa o infarto no fatal) en función del hábito tabáquico en el momento del ingreso fue del 7,5% en los nunca fumadores, el 12,4% en los ex fumadores y el 9,5% en los fumadores (p=0,30). En el análisis de regresión de Cox ajustado por edad, sexo, factores de riesgo y cardiopatía isquémica o insuficiencia cardiaca previa, no se observó un riesgo significativamente elevado del objetivo secundario entre los pacientes fumadores (hazard ratio =1,74; IC95%, 0,75-4,05; p=0,20) ni entre los ex fumadores (hazard ratio=1,84; IC95%, 0,77-4,38; p=0,17), aunque sí una tendencia a peor pronóstico (Figura 2). Igualmente, se observó una tendencia no significativa (p=0,07) hacia menor incidencia del objetivo secundario entre los pacientes fumadores que consiguieron la abstinencia de tabaco completa al final del seguimiento (Figura 3). Respecto a la seguridad de las medidas antitabáquicas, no se observó ningún fallecimiento entre los pacientes que recibieron algún tratamiento farmacológico.
Figura 2. Resultados del análisis de la regresión de Cox para el análisis de la supervivencia libre del objetivo secundario (muerte por cualquier causa o infarto no fatal) en función del hábito tabáquico en el momento del síndrome coronario agudo.
Figura 3. Resultados del análisis de la regresión de Cox para el análisis de la supervivencia libre del objetivo secundario (muerte por cualquier causa o infarto no fatal) en función de la evolución del hábito tabáquico al final del año de seguimiento en los pacientes que eran fumadores en el momento del síndrome coronario agudo. HR: hazard ratio; IC95%: intervalo de confianza del 95%.
DiscusiónLos principales resultados del registro TABARCA son que la mayoría de los pacientes fumadores dados de alta tras un SCA no reciben ningún tipo de apoyo para el abandono del tabaquismo y que el éxito de estas medidas es bajo. Por otra parte, el estudio refleja una tendencia hacia mejor pronóstico de los pacientes que nunca han fumado y los fumadores que consiguen abstenerse del tabaco en el primer año tras el SCA. Datos previos de este registro habían demostrado que los pacientes fumadores que presentan un SCA tienen una media de edad 12 años inferior y una presentación clínica del SCA similar que los que nunca han fumado o los ex fumadores19; el análisis del seguimiento al año ha permitido constatar que los pacientes fumadores en el momento del SCA presentan peor pronóstico en el primer año de seguimiento, aunque el estudio no tiene la potencia estadística suficiente para demostrar diferencias en eventos clínicos. El registro TABARCA fue diseñado específicamente para analizar las características y la evolución de los pacientes con SCA en función del hábito tabáquico, por lo que las características de los pacientes pueden diferir de los datos publicados en subanálisis de registros diseñados con otras finalidades, aunque la media de edad y la prevalencia de factores de riesgo son similares a los de otras series previamente publicadas1, 2, 3, 4, 5, 6, 7, 8, 9, 12, 14.
La baja tasa de empleo de medidas antitabáquicas coincide con algunos datos publicados previamente6, 15, 23. De hecho, el EUROASPIRE III (European Action on Secondary and Primary Prevention by Intervention to Reduce Events) mostró que el 18,2% de los pacientes con cardiopatía isquémica crónica afirmaban seguir fumando17; además, este porcentaje se mantenía en comparación con los datos de los registros previos (el 20,3% en 1995-1996 y el 21,2% en 1999-2000). Es importante reseñar que esa publicación se acompañó de un editorial cuyo título alentaba a los cardiólogos a ser menos pasivos respecto al abandono del tabaquismo18; de hecho, en otra publicación se analizaron las medidas empleadas por los cardiólogos como apoyo para el abandono del tabaquismo en el EUROASPIRE III, y se observó que la mayoría de los pacientes únicamente recibieron el consejo estándar23. El manejo para el abandono del tabaquismo debe abordarse de manera diferente que los demás factores de riesgo cardiovascular, puesto que está bien descrito que existen mecanismos neuronales que generan la dependencia de este hábito24. De hecho, un metaanálisis de 2009 demostró que, para los pacientes con enfermedad cardiovascular establecida, el consejo estándar es significativamente eficaz en conseguir el abandono completo del tabaquismo25; sin embargo, cuando se realiza un apoyo conductual con llamadas telefónicas, terapia individualizada o grupal, sí que se observa una tasa significativamente superior de abandono del tabaquismo.
Por otra parte, aunque no existen una indicación clara ni especificaciones definitivas en guías de práctica clínica, actualmente se recomienda utilizar terapia farmacológica para el abandono del tabaquismo de los pacientes con enfermedad cardiovascular establecida o EPOC y las embarazadas26, 27. En la serie de Mohiuddin et al14, se empleó terapia sustitutiva con nicotina y bupropión para pacientes tras un SCA, y se consiguió una tasa de abstinencia del 33% a los 2 años. Más recientemente, un estudio aleatorizado que incluyó únicamente a pacientes con enfermedad cardiovascular estable demostró la superioridad y la eficacia de vareniclina frente a placebo, aunque con el tratamiento activo sólo se alcanzó un 20% de abstinencia al año28. Nuestros datos también coinciden con la baja tasa de éxito en el abandono del tabaquismo, lo que podría explicarse, en parte, por la escasa experiencia de los médicos que las recomiendan y la elevada dependencia del tabaco de los pacientes, pero también por la exigente verificación de la abstinencia de tabaco mediante coximetría.
La total abstinencia de tabaco es un recomendación tajante en la prevención cardiovascular, especialmente para pacientes de alto riesgo o con enfermedad cardiovascular establecida29. En una de las primeras revisiones para analizar el efecto del abandono del tabaquismo en pacientes con cardiopatía isquémica, publicada en 1999, se observó una reducción asociada con el cese del tabaquismo del 41% (OR=0,59; IC95%, 0,53-0,66) en la mortalidad30. Un metaanálisis publicado sólo un año después concluyó que el abandono del tabaquismo tras un infarto conducía a una reducción de la mortalidad del 56% (OR=0,54; IC95%, 0,46-0,62)13. Más recientemente se ha observado, en una serie de pacientes seguidos durante 2 años tras un infarto, que el abandono del tabaquismo conduce a una reducción del 77% en la mortalidad y el 44% de los reingresos hospitalarios por enfermedad cardiaca14. Más aún, un subanálisis del estudio OASIS-5 (Organization to Assess Strategies in Acute Ischemic Syndromes)6 demostró que el abandono del tabaquismo tras un SCA se asocia a una reducción significativa de la mortalidad en el primer mes tras el alta (OR=0,57; IC95%, 0,36-0,89); además, el abandono del tabaquismo tuvo un efecto beneficioso aditivo, en términos de mortalidad y complicaciones cardiovascular mayores, al del aumento de ejercicio físico y la mejora de la dieta. Estos estudios confirmarían, en series contemporáneas de pacientes con cardiopatía isquémica, el beneficio del abandono del tabaquismo observado en estudios muy anteriores. Nuestro estudio no tuvo la potencia estadística suficiente para demostrar diferencias en el objetivo secundario, aunque sí se pudo observar una clara tendencia hacia menor incidencia de mortalidad y el combinado de muerte o reinfarto entre los pacientes que lograron abstenerse del tabaco.
Pese a que los pacientes que recibieron alguna terapia de soporte para el abandono del tabaquismo tenían mayor prevalencia de cardiopatía isquémica previa, ninguno de los pacientes que recibieron estos tratamientos falleció durante el seguimiento y, además, hubo tendencia hacia menor incidencia del objetivo secundario. El estudio TABARCA no tiene potencia para demostrar la seguridad de las estrategias antitabáquicas, aunque sus resultados aportan un dato más en este aspecto. En julio de 2011, la Food and Drug Administration alertó sobre un ligero aumento en la incidencia de infarto no fatal observado en un estudio aleatorizado de placebo frente a vareniclina en pacientes con enfermedad cardiovascular estable31; hay que destacar la baja tasa de infarto no fatal en el primer año de seguimiento, que fue del 2,0% en la rama de tratamiento activo y el 0,9% en la de placebo. En nuestra serie, los pacientes que recibieron vareniclina presentaron una incidencia similar en mortalidad por cualquier causa y reinfarto, pese a tener más frecuentemente el antecedente de cardiopatía isquémica.
LimitacionesLa principal limitación del estudio TABARCA podría derivarse de haber diseñado un estudio que incluyese igual número de pacientes fumadores y no fumadores, lo que pudo conllevar que los investigadores no reclutaran a todos los pacientes con SCA atendidos consecutivamente en sus centros; sin embargo, las características de la muestra y la tasa de complicaciones durante el seguimiento fueron similares a los de otras series1, 2, 3, 4, 5, 6, 7, 8, 9. Además, el diseño del estudio no permite excluir que existan diferencias claras entre centros o regiones que determinarían una variabilidad importante en el manejo de estos pacientes. En este aspecto, algunos de los pacientes pudieron recibir soporte antitabáquico en las unidades antitabáquicas a las que fueron remitidos; este aspecto no se recogía específicamente en el cuaderno de datos online del estudio y podría suponer una limitación para el análisis de las estrategias antitabáquicas de diferentes especialidades. Por otra parte, se trata de un estudio observacional que no permite discernir claramente la superioridad del tratamiento activo de apoyo para el abandono del tabaquismo frente a placebo, pero sí evidencia la baja tasa de utilización de estas medidas en pacientes con SCA. Además, el estudio no tuvo suficiente potencia estadística para encontrar diferencias en el objetivo secundario por el tamaño muestral, la baja incidencia de este evento y el relativamente corto periodo de seguimiento.
ConclusionesLa utilización de estrategias de apoyo para el abandono del tabaquismo de los pacientes tras un SCA es escasa; su baja tasa de éxito podría deberse a la poca experiencia en ellas y la gran dependencia de los pacientes. La tasa de abandono del tabaquismo en el primer año tras un SCA es cercana a los dos tercios, aunque hay que tener en cuenta que cerca del 15% de los pacientes que abandonan el tabaquismo en los primeros meses tras un SCA recaen durante los meses siguientes. Estos datos refuerzan la necesidad de que los cardiólogos aborden medidas estrictas para la vigilancia del tabaquismo de los pacientes tras un SCA y emprendan estrategias activas para conseguir la abstinencia completa.
Conflicto de interesesNinguno.
Agradecimientos
El estudio TABARCA cuenta con una beca no condicionada de laboratorios Pfizer España y el apoyo de la Agencia de Investigación de la Sociedad Española de Cardiología.
Recibido 4 Diciembre 2011
Aceptado 4 Marzo 2012
Autor para correspondencia: Servicio de Cardiología, Hospital Universitario de San Juan, Ctra. Alicante-Valencia s/n, 03550 San Juan de Alicante, Alicante, España. acorderofort@gmail.com