La intervención coronaria percutánea (ICP) de oclusiones coronarias totales crónicas (OTC) aorto-ostiales constituye un reto como subgrupo. El objetivo de este estudio es analizar los aspectos técnicos y resultados tras la ICP de OTC aorto-ostiales en un registro multicéntrico.
MétodosSe incluyó a los pacientes de 4 centros con una OTC aorto-ostial tratados con ICP entre febrero de 2013 y diciembre de 2018. Se analizaron las tasas de éxito, los aspectos del procedimiento y los resultados.
ResultadosSe incluyó a 103 pacientes. La media de edad fue 64±10 años y la puntuación J-OTC, 3,1±1,1. Había 31 OTC (30,4%) con ausencia total de muñón. El éxito técnico y del procedimiento se obtuvo en 79 (76,7%) y 78 (75,7%) de los pacientes respectivamente. El abordaje retrógrado fue la técnica de cruce exitosa más frecuente (n=49; 62,0%), especialmente en OTC sin muñón (el 82,6 frente al 53,5%; p=0,02). La ausencia de colaterales intervencionistas fue la única variable asociada con fallo técnico (OR=12,38; IC95%, 4,02-38,15; p <0,001). En 4 pacientes (3,9%) se produjeron perforaciones coronarias, todas tratadas exitosamente con stent cubierto (sin tamponamiento) y 2 pacientes (1,9%) sufrieron un accidente cerebrovascular (1 fue transitorio). Tras una mediana de seguimiento de 31 meses, 3 pacientes (2,9%) murieron por causa cardiovascular y 13 (12,6%) requirieron nueva revascularización del vaso diana.
ConclusionesLas OTC aorto-ostiales representan un subgrupo técnicamente complejo. Sin embargo, operadores expertos pueden obtener una tasa de éxito aceptable con resultados favorables al seguimiento. La presencia de colaterales intervencionistas, que permiten el acceso retrógrado, parece ser clave para que el procedimiento sea exitoso.
Palabras clave
Aunque las tasas de éxito del procedimiento han aumentado considerablemente gracias al desarrollo de dispositivos especializados y a la experiencia obtenida por los operadores, la intervención coronaria percutánea (ICP) de oclusiones coronarias totales crónicas (OTC) todavía es un reto por tratarse del tipo de lesiones más complejo1,2. En este contexto, los subgrupos especiales presentan desafíos adicionales3–5. Las OTC aortoostiales a menudo se asocian con características anatómicas desfavorables, como la ambigüedad del muñón proximal y el trayecto poco claro de los vasos6,7. Este tipo de lesiones dificulta el sondaje coronario con el catéter guía, lo que limita el éxito de las estrategias de cruce por vía anterógrada7. En consecuencia, suelen escasear las opciones técnicas para recanalizar el vaso ocluido y a menudo requieren un abordaje retrógrado primario o secundario. Son escasos los datos publicados sobre ICP de OTC aortoostiales8,9.
El objetivo de este estudio es analizar los aspectos técnicos y los resultados inmediatos y a largo plazo de la ICP de OTC aortoostiales de un gran registro multicéntrico retrospectivo.
MÉTODOSPacientesEn este estudio se incluyó a los pacientes de 4 centros de alto volumen y con programas especializados de ICP de OTC entre febrero de 2013 y diciembre de 2018, a los que se intentó recanalizar una OTC aortoostial por vía percutánea. Dos centros incluyeron a pacientes solo durante una parte del periodo de estudio. Todos los procedimientos estaban indicados por la existencia de angina, evidencia de isquemia o ambas y los realizaron de manera programada10 operadores con experiencia en este tipo de lesiones. Se registraron los datos clínicos, angiográficos y de procedimiento, hospitalización y seguimiento. Todos los participantes firmaron el consentimiento informado para el procedimiento y para el análisis y la publicación de los datos.
ProcedimientoEl abordaje fue femoral o radial, a juicio del operador. Se realizó doble inyección simultánea sistemáticamente, con la excepción de los pacientes con solo relleno de colaterales del mismo lado.
Los pacientes habían recibido previamente tratamiento con doble antiagregación. En el laboratorio de cateterismo cardiaco, se les administró heparina según el peso para mantener un tiempo de coagulación activado> 300 s y se les controlaba cada 30min para decidir si era necesario un bolo adicional de heparina no fraccionada. Después del procedimiento, todos los pacientes recibieron ácido acetilsalicílico de 81 a 100 mg/día por tiempo indefinido y una dosis de mantenimiento de clopidogrel (75 mg/día), prasugrel (10mg/día) o ticagrelor (90mg 2 veces al día) durante 6-12 meses.
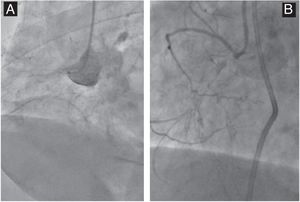
DefinicionesLa OTC se definió como una lesión coronaria oclusiva (el 100% de estenosis) con flujo anterógrado Thrombolysis In Myocardial Infarction (TIMI) grado 0 al menos los últimos 3 meses11. Se consideró que una OTC era aortoostial si el muñón proximal estaba dentro de los 5mm del ostium aortocoronario8. La oclusión aortoostial sin muñón se definió como la ausencia total de muñón en la unión aortocoronaria (figura 1). Se calcularon la puntuación J-CTO (Japanese-Chronic Total Occlusion)12 y la puntuación PROGRESS-CTO13 de cada lesión.
El éxito técnico se definió como estenosis residual <30% con flujo TIMI 3 en el vaso con OTC10. El éxito del procedimiento se definió como el éxito técnico más la ausencia de eventos adversos hospitalarios (mortalidad general, infarto de miocardio con onda Q, accidente cerebrovascular, angina recurrente que requiere revascularización del vaso diana con ICP o cirugía y taponamiento que requiere pericardiocentesis o cirugía)10. Entre las complicaciones del procedimiento y los eventos adversos hospitalarios se incluyeron la muerte, el accidente cerebrovascular, el infarto de miocardio tipo 4a periprocedimento14, la necesidad de revascularización urgente, la hemorragia grave (hemorragia que requiere transfusión, fármacos vasopresores, cirugía o intervención percutánea), las complicaciones vasculares, la perforación coronaria que requiere intervención (embolización con coils, implante de stent cubierto, pericardiocentesis o cirugía) y la nefropatía inducida por contraste (aumento de la creatinina sérica> 25% o> 0,5mg/dl 48 h después del procedimiento). Los eventos cardiacos adversos mayores (MACE) en el seguimiento se definieron como una combinación de muerte cardiaca, infarto de miocardio y revascularización de la lesión diana clínicamente indicada.
Estudio de seguimientoEl seguimiento clínico se realizó con visitas programadas y llamadas telefónicas. A los pacientes con recurrencia de los síntomas o con isquemia inducible, se les recomendó una evaluación angiográfica.
Análisis estadísticoLas variables continuas se expresan como la media ± desviación estándar o mediana [intervalo intercuartílico]. Las variables categóricas se presentan como recuento absoluto y porcentaje. Los predictores independientes del fracaso de la recanalización se estudiaron con un modelo de regresión logística escalonada retrógrada. Se introdujeron en el modelo variables con un valor de p ≤ 0,1 en análisis univariantes y aquellas previamente vinculadas con fallos técnicos. El modelo final incluyó las siguientes variables: OTC ostial con ausencia total de muñón, muñón romo/ambigüedad del muñón proximal, calcificación moderada-grave, tortuosidad moderada-grave, longitud de la oclusión> 20mm, OTC en el stent y la ausencia de colaterales intervencionistas. Un valor de p <0,05 se consideró estadísticamente significativo. El ajuste del modelo se evaluó con la prueba de bondad de ajuste de Hosmer-Lemeshow. Los análisis estadísticos se realizaron con SPSS, versión 20 (IBM Corp., Estados Unidos).
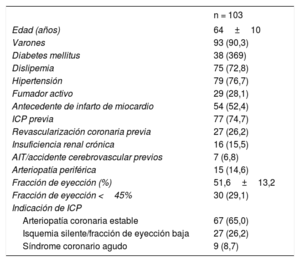
RESULTADOSCaracterísticas clínicasDurante el periodo de estudio, se realizó ICP de OTC a 1.371 pacientes en los 4 centros participantes. De estos, 103 pacientes (7,5%) presentaban una OTC aortoostial y se los incluyó en este registro. Las características clínicas de la población de estudio se muestran en la tabla 1. La media de edad fue 64±10 años y el 90,3% de los pacientes eran varones. La prevalencia de los factores de riesgo cardiovascular fue elevada: la mitad de la población del estudio presentaba infarto de miocardio previo; 3/4, ICP previa, y una cuarta parte, revascularización quirúrgica coronaria previa. La indicación más frecuente de ICP de OTC fue angina a pesar del tratamiento médico óptimo.
Características clínicas iniciales
| n = 103 | |
|---|---|
| Edad (años) | 64±10 |
| Varones | 93 (90,3) |
| Diabetes mellitus | 38 (369) |
| Dislipemia | 75 (72,8) |
| Hipertensión | 79 (76,7) |
| Fumador activo | 29 (28,1) |
| Antecedente de infarto de miocardio | 54 (52,4) |
| ICP previa | 77 (74,7) |
| Revascularización coronaria previa | 27 (26,2) |
| Insuficiencia renal crónica | 16 (15,5) |
| AIT/accidente cerebrovascular previos | 7 (6,8) |
| Arteriopatía periférica | 15 (14,6) |
| Fracción de eyección (%) | 51,6±13,2 |
| Fracción de eyección <45% | 30 (29,1) |
| Indicación de ICP | |
| Arteriopatía coronaria estable | 67 (65,0) |
| Isquemia silente/fracción de eyección baja | 27 (26,2) |
| Síndrome coronario agudo | 9 (8,7) |
AIT: accidente isquémico transitorio; ICP: intervención coronaria percutánea.
Los valores expresan n (%) o media ± desviación estándar.
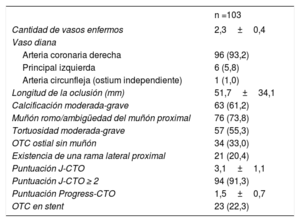
Las características angiográficas de las OTC se presentan en la tabla 2. El vaso con OTC más frecuente fue la arteria coronaria derecha (n=96; 93,2%). A 6 pacientes (5,8%) se les recanalizó una oclusión del tronco coronario izquierdo (figura 2) y 1 paciente (1%) presentó OTC de una arteria circunfleja con un ostium independiente. La puntuación J-CTO media fue 3,1±1,1. La mayoría de las OTC mostraban calcificación moderada o grave (n=63; 61,2%) y ambigüedad del muñón proximal (n=76; 73,8%). Además, 34 pacientes (33,0%) presentaron OTC ostiales con ausencia total de muñón.
Características angiográficas
| n =103 | |
|---|---|
| Cantidad de vasos enfermos | 2,3±0,4 |
| Vaso diana | |
| Arteria coronaria derecha | 96 (93,2) |
| Principal izquierda | 6 (5,8) |
| Arteria circunfleja (ostium independiente) | 1 (1,0) |
| Longitud de la oclusión (mm) | 51,7±34,1 |
| Calcificación moderada-grave | 63 (61,2) |
| Muñón romo/ambigüedad del muñón proximal | 76 (73,8) |
| Tortuosidad moderada-grave | 57 (55,3) |
| OTC ostial sin muñón | 34 (33,0) |
| Existencia de una rama lateral proximal | 21 (20,4) |
| Puntuación J-CTO | 3,1±1,1 |
| Puntuación J-CTO ≥ 2 | 94 (91,3) |
| Puntuación Progress-CTO | 1,5±0,7 |
| OTC en stent | 23 (22,3) |
OTC: oclusión coronaria total crónica.
Los valores expresan n (%) o media±desviación estándar.
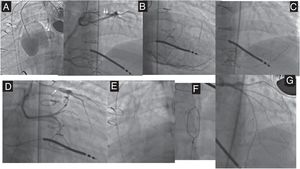
OTC de la coronaria principal izquierda tras cirugía de Jatene. OTC ostial principal izquierda tras cirugía de Jatene. A y B: relleno contralateral desde RCA y LCx (origen anómalo de LCx desde RCA) (flechas). C: se eligió un abordaje retrógrado. D: se hizo avanzar una aguja guía Sion (Asahi Intecc, Japón) a través de un microcatéter desde la RCA hasta la rama diagonal y se alcanzó el muñón distal de la oclusión (flecha). E y D: se introdujo en la aorta un Pilot 200 (Abbott, Estados Unidos) (flechas). F: se realizó un asa con la aguja guía de exteriorización para crear el circuito. G: resultado final después del implante del stent farmacoactivo. LCx: arteria coronaria circunfleja izquierda; OTC: oclusión coronaria total crónica; RCA: arteria coronaria derecha.
Los datos del procedimiento de esta cohorte se muestran en la tabla 3. El sitio de acceso fue bifemoral o radial-femoral en la mayoría de los pacientes (n=89; 86,4%). Se utilizó un único catéter guía en 12 pacientes (11,6%). El abordaje retrógrado fue la estrategia de cruce inicial para la mayoría de los pacientes (n=62; 60,2%), así como la estrategia de éxito final: abordaje retrógrado con estrategia de guías escalonadas en 17 pacientes (21,5%) y técnica de trayecto subintimal anterógrado y retrógrado controlado inverso (R-CART) en 32 (40,5%). En las OTC ostiales con ausencia total de muñón, las estrategias retrógradas fueron las técnicas de cruce exitosas en una proporción aún mayor de casos en OTC aortoostiales (19/23 [82,6%] frente a 30/56 [53,6%]; p=0,02). Sin embargo, en pacientes con OTC en el stent, las técnicas anterógradas fueron las estrategias de recanalización exitosas más frecuentes (12/18 [66,7%] frente a 18/61 [29,5%]; p=0,01).
Datos del procedimiento
| n = 103 | |
|---|---|
| Inyección contralateral | 91 (88,3) |
| Sitio de acceso | |
| Bifemoral | 57 (55,3) |
| Femoral-radial | 32 (31,1) |
| Birradial | 2 (1,9) |
| Solo femoral | 9 (8,7) |
| Solo radial | 3 (2,9) |
| Intento de estrategias de cruce | |
| AWE | 42 (40,1) |
| DAR | 19 (18,4) |
| Abordaje retrógrado | 81 (78,6) |
| Intento de estrategia de cruce inicial | |
| AWE | 33 (32,0) |
| DAR | 8 (7,8) |
| Abordaje retrógrado | 62 (60,2) |
| Técnica de cruce de éxito final | |
| AWE | 20 (25,3) |
| DAR | 10 (12,6) |
| RWE | 17 (21,5) |
| DRR | 32 (40,5) |
| Ninguno | 24 (23,3) |
| Técnica de exteriorización | |
| Guía de exteriorización en catéter guía | 30 (61,2) |
| Asa en aorta | 8 (16,3) |
| Tip-in | 10 (20,4) |
| Rendez-vous | 1 (2,1) |
| Tipo de stent | |
| SFA de segunda generación | 97 (94,2) |
| Matrices biorreabsorbibles | 6 (5,8) |
| Diámetro del stent más grande (mm) | 3,34±0,49 |
| Longitud del stent (mm) | 72±31 |
| EIV | 42 (40,7) |
| Volumen de contraste (ml) | 307±246 |
| Tiempo de fluoroscopia (min) | 70±32 |
| Dosis de radiación (Gy/cm2) | 312±246 |
AWE: vía anterógrada con aumento gradual de guías; DAR: disección anterógrada y reentrada; AWE: vía anterógrada con aumento gradual de guías; DRR: disección retrógrada y reentrada; EIV: ecografía intravascular; RWE: vía retrógrada con aumento gradual de guías; SFA: stents farmacoactivos.
Los valores expresan n (%) o media ± desviación estándar.
La exteriorización de la aguja guía después del cruce retrógrado se realizó habitualmente utilizando la técnica convencional con una guía de exteriorización larga (30/49 [61,2%]).
El éxito técnico y del procedimiento se logró, respectivamente, en 79 (76,7%) y 78 (75,7%) de los pacientes. En nuestra serie, la tasa de éxito de las OTC no aortoostiales fue considerablemente superior (el 89,8 frente al 76,7%; p <0,001). Además, hubo una tendencia hacia una tasa de éxito técnico más baja en las OTC ostiales con ausencia total de muñón (23/34 [67,6%] frente a 56/69 [81,2%]; p=0,13). Los motivos del fallo de la recanalización fueron los siguientes: ausencia de colaterales intervencionistas en 14/24 pacientes (58,3%), existencia de muñón proximal impenetrable en 7 (29,2%) e incapacidad para hacer avanzar el microcatéter a través de las colaterales después del paso exitoso de la guía en los 3 pacientes restantes (12,5%).
Resultados hospitalarios y de seguimientoLas complicaciones hospitalarias se presentan en la tabla 4. Se diagnosticó infarto de miocardio periprocedimiento a 6 pacientes (5,8%) y se asoció con una perforación coronaria que requirió intervención en 2 de ellos. En el resto de los pacientes, fue un evento asintomático sin consecuencias clínicas. Se observaron 4 perforaciones coronarias (3,9%), que se trataron satisfactoriamente con el implante de un stent cubierto, sin taponamiento cardiaco posterior. Se observaron complicaciones vasculares en 6 pacientes (5,8%), principalmente complicaciones menores consistentes en hematoma local (n=4; 3,9%); 2 pacientes presentaron una hemorragia importante en el sitio de punción (1,9%). Otras complicaciones fueron nefropatía inducida por contraste (n=4; 3,9%) sin necesidad de diálisis, accidente isquémico transitorio (n=1; 0,9%) y accidente cerebrovascular (n=1; 0,9%).
Eventos adversos hospitalarios
| n = 103 | |
|---|---|
| Complicaciones generales | 8 (7,8) |
| Infarto de miocardio perioperatorio | 6 (5,8) |
| Perforación coronaria | 4 (3,9) |
| Taponamiento cardiaco | 0 |
| Hemorragia gravea | 2 (1,9) |
| Nefropatía inducida por contrasteb | 4 (3,9) |
| Accidente cerebrovascular | 1 (0,9) |
| Accidente isquémico transitorio | 1 (0,9) |
| Mortalidad hospitalaria | 0 |
Los valores expresan n (%).
Durante una mediana de seguimiento de 31 [16,5-44] meses, la tasa de MACE fue del 15,5%. Murieron 5 pacientes (4,8%), 3 de ellos (2,9%) por causas cardiovasculares y 2 (1,9%) por causas no cardiacas (insuficiencia renal terminal y neumopatía). Trece pacientes (12,6%) requirieron nueva revascularización del vaso diana debido a reestenosis focal en 4 (30,8%), difusa en 6 (46,1%) y reoclusión en los 3 restantes (23,1%). A 12 pacientes se les había tratado anteriormente con stents farmacoactivos de segunda generación y a 1, con dispositivos biorreabsorbibles.
Respecto a los pacientes con OTC en el stent tratada con éxito, solo en 1 de ellos fue necesario repetir la revascularización del vaso diana debido a una nueva reoclusión.
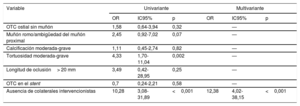
Factores asociados con fallos técnicosLos factores asociados con fallo de la recanalización se presentan en la tabla 5. La ausencia de colaterales intervencionistas fue el único predictor independiente asociado con mayor riesgo de fallo técnico (odds ratio [OR]=12,38; intervalo de confianza del 95% [IC95%], 4,02-38,15; p <0,001).
Indicadores de fallo técnico
| Variable | Univariante | Multivariante | ||||
|---|---|---|---|---|---|---|
| OR | IC95% | p | OR | IC95% | p | |
| OTC ostial sin muñón | 1,58 | 0,64-3,94 | 0,32 | — | ||
| Muñón romo/ambigüedad del muñón proximal | 2,45 | 0,92-7,02 | 0,07 | — | ||
| Calcificación moderada-grave | 1,11 | 0,45-2,74 | 0,82 | — | ||
| Tortuosidad moderada-grave | 4,33 | 1,70-11,04 | 0,002 | — | ||
| Longitud de oclusión> 20 mm | 3,49 | 0,42-28,95 | 0,25 | — | ||
| OTC en el stent | 0,7 | 0,24-2,21 | 0,58 | — | ||
| Ausencia de colaterales intervencionistas | 10,28 | 3,08-31,89 | <0,001 | 12,38 | 4,02-38,15 | <0,001 |
IC95%: intervalo de confianza del 95%; OR: odds ratio; OTC: oclusión coronaria total crónica.
Este estudio tiene como objetivo analizar las características clínicas y angiográficas, los aspectos de procedimiento y los resultados de la ICP de OTC de un subgrupo especialmente complejo, las oclusiones aortoostiales. Las principales conclusiones de nuestro registro son las siguientes: a) las OTC aortoostiales presentan una enorme complejidad y a menudo requieren un abordaje retrógrado; b) la tasa de éxito de la ICP de OTC aortoostiales fue inferior a las que se citan en la bibliografía de todos los casos con OTC, aunque con una incidencia de complicaciones bastante baja; c) dado que generalmente se requiere un abordaje retrógrado para cruzar el segmento ocluido, parece que la existencia de colaterales intervencionistas es clave para lograr el éxito del procedimiento, y d) la incidencia de MACE en el seguimiento fue relativamente baja y parecida a la de otras series contemporáneas.
Según nuestros conocimientos, este es el primer estudio centrado exclusivamente en la ICP de OTC aortoostiales. En consonancia con estudios previos sobre OTC ostiales de ramas laterales y aortoostiales8,9, estas oclusiones se encontraron en pacientes con una importante carga de comorbilidades, con una elevada prevalencia de factores de riesgo cardiovascular y comorbilidades. Del mismo modo, las características angiográficas también fueron bastante desfavorables, como lo refleja una media de la puntuación J-CTO de aproximadamente 3. Entre ellos, se constató un muñón romo/ambiguo (posiblemente la característica más adversa en una OTC) en la mayoría de los pacientes (n=76; 73,8%) y una oclusión ostial con ausencia total de muñón en una tercera parte de nuestra serie15. Además, solo el 20% de los pacientes tenían una rama lateral proximal que permitiera una técnica de anclaje o el uso de ecografía intravascular para guiar la punción del muñón proximal16.
Una oclusión aortoostial dificulta el sondaje coronario con el catéter guía (figura 3). Además, a menudo el soporte es inadecuado. Como consecuencia, un abordaje retrógrado primario puede ser la alternativa más eficaz para cruzar el segmento ocluido. De hecho, en nuestro estudio, se intentó un abordaje retrógrado en la mayoría de los pacientes (n=81; 78,6%) y fue la técnica de cruce final exitosa más frecuente (n=49; 62%). Además, en las OTC aortoostiales sin muñón, se requirieron técnicas retrógradas en una proporción de pacientes aún mayor. Estos porcentajes están muy por encima de las cifras proporcionadas por los grandes registros contemporáneos1,17–21, en los que predominan las técnicas anterógradas. De hecho, las características específicas de complejidad angiográfica de este subgrupo de OTC a menudo hacen que el operador elija un abordaje retrógrado, que a veces es la única estrategia de revascularización factible (sobre todo en oclusiones aortoostiales sin muñón)1,17–19. A este respecto, encontramos que la ausencia de colaterales «intervencionistas» fue el único factor asociado independientemente con el fracaso de la recanalización, lo que subraya la importancia de un acceso retrógrado para mejorar la tasa de éxito. Aunque las «colaterales intervencionistas» generalmente se definen como colaterales que parecen adecuadas para cruzarlas con una aguja guía y un microcatéter según el criterio del operador13, ese criterio es subjetivo y depende en buena manera de las habilidades y la experiencia del operador: las colaterales en principio consideradas intervencionistas luego pueden ser imposibles de cruzar. Además, las colaterales «invisibles» (CC0)22 a menudo se pueden cruzar con éxito utilizando la técnica de surfing23.
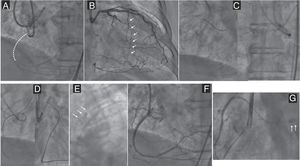
Oclusión ostial sin muñón de la arteria coronaria derecha (RCA) recanalizada mediante abordaje retrógrado. A: oclusión ostial sin muñón de la RCA (línea de puntos) con relleno distal mediante colaterales contralaterales; la ausencia total de muñón dificultó la participación coronaria con el catéter guía. B: como consecuencia, se planificó un abordaje retrógrado como primera opción a través de un canal septal (flechas); la guía retrógrada cruzó el segmento ocluido en lo que se pensaba que era la aorta. C: sin embargo, se descartó esta posibilidad por una proyección contralateral. D: por último y después de varios intentos, un Confianza Pro 12 (Asahi Intecc, Japón) cruzó el ostium en sentido retrógrado y se introdujo en la aorta; después de confirmar la posición correcta de la guía en la luz de la aorta, se hizo avanzar el microcatéter retrógrado. E: luego se introdujo la aguja guía de exteriorización en un catéter multipropósito anterógrado (flechas) para crear un circuito. F: resultado final tras la superposición de 2 stents farmacoactivos. G: pequeña perforación contenida (flechas) causada por la salida de la aguja guía retrógrada.
La adopción del algoritmo híbrido y el desarrollo de nuevas guías y microcatéteres especializados han permitido alcanzar elevadas tasas de éxito en ICP de OTC24,25. En el presente estudio, estas tasas fueron aceptables pero ligeramente inferiores a las que se citan en los grandes registros contemporáneos de todos los casos de ICP de OTC1,17–19. Ese hallazgo podría explicarse por la complejidad anatómica de estas oclusiones, un factor inequívocamente asociado con la probabilidad de recanalización, junto con las escasas opciones técnicas disponibles en algunos casos. Además, se constata una tendencia hacia una tasa de éxito técnico más baja en el subgrupo más complejo, representado por las OTC ostiales con ausencia total de muñón.
Aunque el riesgo de complicaciones está relacionado con el uso de técnicas de cruce avanzadas, con frecuencia necesarias en oclusiones más complejas1, la tasa general de complicaciones fue bastante baja en nuestra serie, lo que probablemente esté relacionado con la experiencia de los operadores implicados en el estudio. De hecho, puede ser necesaria una guía rígida para atravesar el ostium de manera retrógrada y pasar a la aorta. En este contexto, el riesgo de un acceso subíntimal no es nada desdeñable y podría estar asociado con daño de la aorta (disección). Para evitar estas complicaciones, el operador no debe hacer avanzar el microcatéter retrógrado hasta que se confirme la posición correcta de la guía en la luz de la aorta (figura 3).
Además, el abordaje retrógrado se asocia con más riesgo de perforación, lesión del vaso donante, isquemia y atrapamiento del material. La ambigüedad del muñón proximal también se asocia con riesgo de perforación cuando se realiza un abordaje anterógrado26–28.
LimitacionesEste es un registro retrospectivo sin una evaluación de los angiogramas del estudio en un laboratorio central ni adjudicación de eventos clínicos por un comité de eventos clínicos. Además, operadores experimentados han llevado a cabo los procedimientos en centros de OTC de gran volumen; como consecuencia, los resultados de nuestro estudio probablemente no sean extrapolables a otros operadores menos experimentados. Por último, el tamaño de la muestra es relativamente pequeño y no ha sido posible la comparación con un grupo de OTC no aortoostiales.
CONCLUSIONESLa ICP de OTC aortoostiales constituye un reto como subgrupo. En manos de operadores experimentados, se puede lograr una tasa de éxito aceptable, con una incidencia de complicaciones aceptable si se tiene en cuenta la complejidad de las lesiones y las características anatómicas desfavorables para la ICP. Puesto que el abordaje retrógrado con frecuencia es la única opción para la recanalización, parece que la existencia de colaterales intervencionistas y el dominio del abordaje retrógrado son la clave del éxito del procedimiento. Durante el seguimiento a largo plazo, la incidencia de eventos adversos es relativamente baja y no debería disuadir de realizar intentos de recanalización.
CONFLICTO DE INTERESESS. Ojeda ha recibido honorarios de Terumo y Philips. M. Pan ha recibido honorarios de Terumo, Abbott Vascular y Philips. E.S. Brilakis ha recibido honorarios por consultoría y ponencias de Abbott Vascular, American Heart Association (editor asociado de Circulation), Boston Scientific, Cardiovascular Innovations Foundation (comité de dirección), CSI, Elsevier, GE Healthcare, InfraRedx y Medtronic; apoyo a la investigación de Regeneron y Siemens; es accionista de MHI Ventures, y está en el consejo de administración de la Society of Cardiovascular Angiography and Interventions. L. Azzalini ha recibido honorarios de Abbott Vascular, Guerbet, Terumo y Sahajanand Medical Technologies; y apoyo a la investigación de ACIST Medical Systems, Guerbet y Terumo. Los demás autores no tienen conflictos de intereses.
- –
Las OTC aortoostiales, por sus características anatómicas, pueden presentar retos adicionales a los de la ICP de OTC en general, y las opciones técnicas para recanalizar el vaso ocluido suelen ser escasas.
- –
Hay pocos datos sobre la experiencia con la revascularización percutánea de este subgrupo de lesiones.
- –
Este registro multicéntrico muestra que en estas OTC complejas se puede lograr una tasa de éxito aceptable con una baja incidencia de complicaciones.
- –
Puesto que generalmente se requiere un abordaje retrógrado, parece que la existencia de colaterales intervencionistas es clave en el éxito del procedimiento.
- –
Durante el seguimiento a largo plazo, la incidencia de eventos adversos es bastante baja.