Una mujer de 60 años ingresó por dolor lumbar derecho, de 1 semana de evolución, y fiebre (39°C) con empeoramiento progresivo a pesar de analgesia. La paciente era exfumadora y presentaba hipercolesterolemia, hiperparatiroidismo primario e isquemia femoropoplítea crónica en la extremidad inferior izquierda; tomaba rosuvastatina, ácido acetilsalicílico y calcifediol como tratamiento. En la exploración, el latido aórtico era palpable. La analítica de sangre mostró: proteína C reactiva, 96,69 [0-5] mg/l; leucocitos, 9,45 [4,5-11] × 103 —neutrófilos, 8,18 [2-5] ×103—, y fibrinógeno, 682 [200-450] mg/dl. Se hicieron cultivos de orina y sangre, y se inició tratamiento con ceftriaxona (2 g/24 h i.v.).
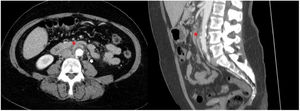
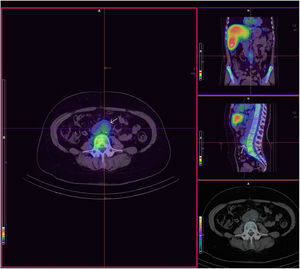
Tras 2 días de tratamiento y sin mejoría apreciable en la situación de la paciente, se realizó una tomografía computarizada (TC) con contraste intravenoso, en la que se observó un aumento del grosor de la pared de la aorta infrarrenal, compatible con un seudoaneurisma micótico (figura 1). Se añadió daptomicina (850 mg/24 h i.v.) y un ecocardiograma transtorácico no mostró vegetaciones cardiacas. La tomografía por emisión monofotónica (SPECT)-TC de leucocitos marcados con indio-111-oxina también fue compatible con seudoaneurisma micótico (figura 2).
Engrosamiento de la pared de la aorta infrarrenal (flecha roja) con irregularizad de su luz. Se asocian cambios inflamatorios adyacentes con trabeculación de la grasa periaórtica y adenopatías reactivas (flecha blanca). Esta figura se muestra a todo color solo en la versión electrónica del artículo.
Se realizó una resección quirúrgica con revascularización in situ mediante bypass aortofemoral en la extremidad inferior derecha con un stent bifurcado impregnado en plata, y se obtuvieron 2 muestras de la pared aórtica para estudio microbiológico. Tras la cirugía, el estado de la paciente mejoró ostensiblemente y se le dio el alta con antibiótico intravenoso domiciliario.
Los cultivos de orina y sangre fueron negativos. Ambas muestras de pared aórtica se inocularon en Agar-chocolate, Brucella, CNA y MacConkey (BD), así como en medio enriquecido con tioglicolato, y se incubaron a 37°C. Además, el medio enriquecido se utilizó para el estudio molecular en busca de patógenos bacterianos y fúngicos. Para descartar bacterias, se estudió el gen 16S del ARN ribosomal, mientras que para los hongos se secuenciaron el espaciador transcrito interno 1, el gen 5.8S del ARN ribosomal y el espaciador transcrito interno 2. Todos los cultivos y la secuenciación del ARNr de 16S resultaron negativos; sin embargo, se obtuvo una secuencia del ITS-1, 5.8S e ITS-4. La secuencia obtenida se analizó en Blast, y se identificó Candida sake con un porcentaje de alineación de secuencias del 100%.
Tras los resultados obtenidos, se cambió el antibiótico a caspofungina (50 mg/24 h i.v.) durante 6 semanas. Además, se realizó a la paciente un ecocardiograma transesofágico, que tampoco mostró vegetaciones cardiacas.
Los seudoaneurismas pueden ser por un traumatismo, una inflamación o iatrogénicos, entre otros. Los seudoaneurismas micóticos son infrecuentes (entre el 0,7 y el 3% de incidencia) y a menudo los causan Staphylococcus aureus y estreptococos cuando son secundarios a endocarditis u osteomileitis1. El género Salmonella es la causa más común de arteritis (la mitad de los casos). Las infecciones fúngicas son raras y en su mayoría restringidas a pacientes inmunodeprimidos o ya intervenidos2.
C. sake se ha aislado de la piel del tomate y la manzana. Crece a temperaturas de 1 a 20°C, mientras que temperaturas> 34°C pueden impedir su crecimiento, lo que sería la causa más probable de que no creciera en nuestros cultivos. Rara vez se había asociado con infecciones humanas, pero se ha comunicado como causa de endocarditis3. Esta es la primera vez que C. sake se informa como causa de seudoaneurisma micótico y aortitis. Se han descrito algunas cepas resistentes a fluconazol, mientras que otras cepas no lo son. El voriconazol, la caspofungina o la anfotericina B parecen opciones viables de tratamiento en estas infecciones.
El diagnóstico de seudoaneurismas se basa en la sospecha clínica junto con los hallazgos radiológicos y la confirmación microbiológica en caso de seudoaneurisma micótico. Es importante descartar un foco secundario como endocarditis u osteomielitis, dado que el tipo de intervención es diferente en cada caso. Hasta el 25% de los hemocultivos pueden ser negativos, mientras que los cultivos directos podrían ser menos sensibles (un 40-50% de los casos)1. El avance de las técnicas moleculares ha permitido el diagnóstico etiológico en casos de alta sospecha clínica con cultivos negativos4. La paciente presentaba isquemia crónica en la extremidad inferior izquierda, que tendría relación con la aparición de estas afecciones o endocarditis con cultivos negativos. De modo que, ante su presencia, se debería descartar alguna de estas afecciones.
El tratamiento quirúrgico con administración constante de antibióticos es fundamental. La duración del tratamiento antibiótico se establece en torno a 5-6 semanas según la serie consultada. Los distintos enfoques de tratamiento consisten en cirugía abierta con resección y revascularización, tratamiento endovascular con stents o embolización endovascular. El tratamiento endovascular, menos invasivo, podría ser una opción útil en pacientes complejos5.
En conclusión, la sospecha clínica es vital en el diagnóstico del seudoaneurisma. Acortar la demora diagnóstica y así facilitar un pronto inicio del tratamiento, tanto quirúrgico como farmacológico, es el punto principal para evitar consecuencias fatales.
Se obtuvo el consentimiento informado de la paciente para someterse al tratamiento descrito. Este caso cuenta con la aprobación del comité ético del Hospital de Basurto. Los datos de la paciente se presentan anonimizados.
FINANCIACIÓNLa presente investigación no ha recibido ayudas específicas de organismos del sector público, sector comercial o entidades sin ánimo de lucro.
CONTRIBUCIÓN DE LOS AUTORESD. Fernández Vecilla: diagnóstico molecular, concepción y descripción del caso y revisión de bibliografía. M.J. Urrutikoechea-Gutiérrez: concepción del caso y revisión del proceso de diagnóstico molecular y de la carta científica. E. Ugalde Zárraga: concepción del caso y revisión del proceso de diagnóstico molecular y de la carta científica. M. Urizar Gorosarri: diagnóstico de imagen y revisión del caso. M.L. Rodríguez Iriarte: diagnóstico de imagen y revisión del caso. J.L. Díaz de Tuesta del Arco: revisión del proceso de revisión bibliográfica y de la carta científica.
CONFLICTO DE INTERESESLos autores declaran no tener ningún conflicto de intereses.