Se presentan las características clínicas y los resultados de los trasplantes cardiacos realizados en España con la actualización correspondiente a 2019.
MétodosSe describen las características clínicas y los resultados de los trasplantes cardiacos realizados en 2019, así como las tendencias de estos en el periodo 2010-2018.
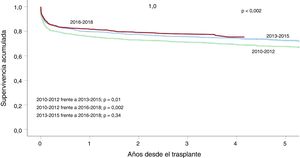
ResultadosEn 2019 se realizaron 300 trasplantes (8.794 desde 1984; 2.745 entre 2010 y 2019). Respecto a años previos, los cambios más llamativos son el descenso hasta el 38% de los trasplantes realizados en código urgente, y la consolidación en el cambio de asistencia circulatoria pretrasplante, con la práctica desaparición del balón de contrapulsación (0,7%), la estabilización del uso del oxigenador extracorpóreo de membrana (9,6%) y el aumento de los dispositivos de asistencia ventricular (29%). La supervivencia en el trienio 2016-2018 es similar a la del trienio 2013-2015 (p=0,34), y ambas mejores que la del trienio 2010-2012 (p=0,002 y p=0,01 respectivamente).
ConclusionesSe mantienen estables tanto la actividad del trasplante cardiaco en España como los resultados en supervivencia en los últimos 2 trienios. Hay una tendencia a realizar menos trasplantes urgentes, la mayoría con dispositivos de asistencia ventricular.
Palabras clave
En 2019, la actividad del trasplante cardiaco en España ha cumplido su 35.o aniversario. El Registro Español de Trasplante Cardiaco se instituyó a finales de 1989, en 1991 presentó su primer informe de actividad en Revista Española de Cardiología1 y desde entonces ha cumplido con periodicidad anual el ejercicio de responsabilidad y transparencia que supone publicar la actividad y los resultados de todos los trasplantes cardiacos realizados en España desde el inicio de su actividad en 1984. Con el tiempo, el Registro Español de Trasplante Cardiaco se ha convertido en un instrumento imprescindible para actualizar diversos aspectos de la práctica clínica en nuestro país, así como en una plataforma de investigación clínica2.
En el presente artículo se presenta la actualización de la actividad y los resultados del Registro Español de Trasplante Cardiaco hasta el 31 de diciembre de 2019, con especial interés en los últimos 10 años.
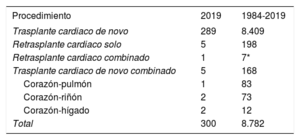
MÉTODOSPacientes y procedimientosLos procedimientos básicos del Registro Español de Trasplante Cardiaco se han resumido previamente3. En 2019ha comenzado a realizar trasplante cardiaco de adultos el Hospital Universitario de Gran Canaria Dr. Negrín, por lo que actualmente existen 19 centros activos en total. No ha habido cambios respecto a años previos en la estructura de la actividad de los distintos centros (trasplante pediátrico, trasplante multiorgánico)4,5 (tabla 1). Desde 1984 a 2019, se han realizado 8.794 trasplantes (figura 1), de los que el Registro Español de Trasplante Cardiaco dispone de información completa de seguimiento en 8.782 casos, que forman la base del presente análisis. El tipo de trasplante realizado en 2019 y en la serie total se resumen en la tabla 2. En el presente informe se aportan los datos concernientes a 2019, poniéndolos en contexto con los resultados de los últimos 10 años (2010-2019). La evolución temporal para el periodo objeto de estudio se analiza por trienios (2010-2012, 2013-2015 y 2016-2018), salvo el porcentaje de trasplante urgente, los tipos de soporte circulatorio pretrasplante y la edad del donante, que se analizan por año.
Centros participantes (por orden de realización del primer trasplante) en el Registro Español de Trasplante Cardiaco (1984-2019)
| 1. | Hospital de la Santa Creu i Sant Pau, Barcelona |
| 2. | Clínica Universitaria de Navarra, Pamplona, Navarra |
| 3. | Clínica Puerta de Hierro, Majadahonda, Madrid (adulto, cardiopulmonar) |
| 4. | Hospital Marqués de Valdecilla, Santander, Cantabria |
| 5. | Hospital Reina Sofía, Córdoba (adulto y pediátrico) |
| 6. | Hospital Universitario y Politécnico La Fe, Valencia (adulto y pediátrico, cardiopulmonar) |
| 7. | Hospital Gregorio Marañón, Madrid (adulto y pediátrico) |
| 8. | Fundación Jiménez Díaz, Madrid (1989-1994) |
| 9. | Hospital Virgen del Rocío, Sevilla |
| 10. | Hospital 12 de Octubre, Madrid |
| 11. | Hospital Universitario de A Coruña, A Coruña (adulto y pediátrico) |
| 12. | Hospital Universitario de Bellvitge, L’Hospitalet de Llobregat, Barcelona |
| 13. | Hospital La Paz, Madrid (pediátrico) |
| 14. | Hospital Central de Asturias, Oviedo, Asturias |
| 15. | Hospital Clínic, Barcelona |
| 16. | Hospital Virgen de la Arrixaca, El Palmar, Murcia |
| 17. | Hospital Miguel Servet, Zaragoza |
| 18. | Hospital Clínico, Valladolid |
| 19. | Hospital Vall d’Hebron, Barcelona (pediátrico) |
| 20. | Hospital de Gran Canaria Dr. Negrín, Las Palmas de Gran Canaria, Gran Canaria |
Registro Español de Trasplante Cardiaco (1984-2019). Tipo de procedimiento
| Procedimiento | 2019 | 1984-2019 |
|---|---|---|
| Trasplante cardiaco de novo | 289 | 8.409 |
| Retrasplante cardiaco solo | 5 | 198 |
| Retrasplante cardiaco combinado | 1 | 7* |
| Trasplante cardiaco de novo combinado | 5 | 168 |
| Corazón-pulmón | 1 | 83 |
| Corazón-riñón | 2 | 73 |
| Corazón-hígado | 2 | 12 |
| Total | 300 | 8.782 |
Las variables continuas y categóricas se resumen como media±desviación estándar y porcentajes respectivamente. Las diferencias entre grupos temporales se analizan mediante un test no paramétrico para la tendencia temporal (tau de Kendall) en el caso de variables categóricas y test de ANOVA (análisis de la varianza) con ajuste polinómico para variables continuas. Las curvas de supervivencia se calculan por el método de Kaplan-Meier y la comparación entre ellas, mediante log-rank test. Se consideran diferencias significativas las comparaciones con valor de p <0,05.
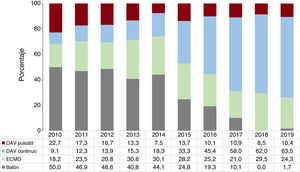
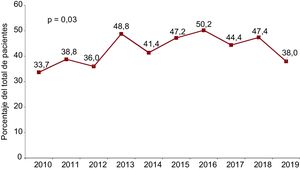
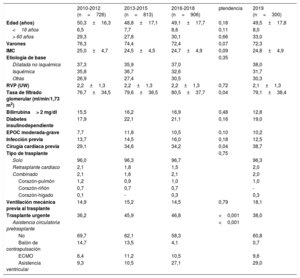
RESULTADOSCaracterísticas de los receptoresLas características de los receptores se resumen en la tabla 3. En 2019 se realizaron 300 trasplantes. Con respecto a 2018, la disminución de procedimientos afecta fundamentalmente a los pacientes pediátricos (edad menor de 16 años). La media de edad fue 49,5±17,8 años, sin cambios significativos en los últimos 10 años. El 72,3% eran varones, lo que confirma una tendencia en la última década al aumento de trasplante en mujeres, aunque sin significación estadística. Los porcentajes de trasplantes multiorgánicos y retrasplantes se mantuvieron estables, en torno al 2% del total. En los últimos 10 años, las únicas tendencias significativas son la de la mejoría de la función renal en el momento del trasplante y el aumento de la cirugía cardiaca previa al trasplante (p=0,04 para ambas). Esta última variable está correlacionada con el incremento del uso de dispositivos de asistencia ventricular en 2019, con una tendencia a una leve disminución del uso del oxigenador extracorpóreo de membrana (figura 2). En 2019 se ha producido una disminución notable de los procedimientos urgentes (38,0%) respecto a la tendencia de años anteriores (el 46,8% en el trienio 2016-2018) (figura 3).
Características del receptor en el Registro Español de Trasplante Cardiaco (2010-2019)
| 2010-2012 (n=726) | 2013-2015 (n=813) | 2016-2018 (n=906) | ptendencia | 2019 (n=300) | |
|---|---|---|---|---|---|
| Edad (años) | 50,3±16,3 | 48,8±17,1 | 49,1±17,7 | 0,18 | 49,5±17,8 |
| <16 años | 6,5 | 7,7 | 8,6 | 0,11 | 8,0 |
| > 60 años | 29,3 | 27,8 | 30,1 | 0,66 | 33,0 |
| Varones | 76,3 | 74,4 | 72,4 | 0,07 | 72,3 |
| IMC | 25,0±4,7 | 24,5±4,5 | 24,7±4,9 | 0,09 | 24,8±4,9 |
| Etiología de base | 0,35 | ||||
| Dilatada no isquémica | 37,3 | 35,9 | 37,0 | 38,0 | |
| Isquémica | 35,8 | 36,7 | 32,6 | 31,7 | |
| Otras | 26,9 | 27,4 | 30,5 | 30,3 | |
| RVP (UW) | 2,2±1,3 | 2,2±1,3 | 2,2±1,3 | 0,72 | 2,1±1,3 |
| Tasa de filtrado glomerular (ml/min/1,73 m2) | 76,7±34,5 | 79,6±36,5 | 80,5±37,7 | 0,04 | 79,1±38,4 |
| Bilirrubina> 2 mg/dl | 15,5 | 16,2 | 16,9 | 0,48 | 12,8 |
| Diabetes insulinodependiente | 17,9 | 22,1 | 21,1 | 0,16 | 19,0 |
| EPOC moderada-grave | 7,7 | 11,8 | 10,5 | 0,10 | 10,2 |
| Infección previa | 13,7 | 14,5 | 16,0 | 0,18 | 12,5 |
| Cirugía cardiaca previa | 29,1 | 34,6 | 34,2 | 0,04 | 38,7 |
| Tipo de trasplante | 0,75 | ||||
| Solo | 96,0 | 96,3 | 96,7 | 96,3 | |
| Retrasplante cardiaco | 2,1 | 1,8 | 1,5 | 2,0 | |
| Combinado | 2,1 | 1,6 | 2,1 | 2,0 | |
| Corazón-pulmón | 1,2 | 0,9 | 1,0 | 1,0 | |
| Corazón-riñón | 0,7 | 0,7 | 0,7 | - | |
| Corazón-hígado | 0,1 | - | 0,3 | 0,3 | |
| Ventilación mecánica previa al trasplante | 14,9 | 15,2 | 14,5 | 0,79 | 18,1 |
| Trasplante urgente | 36,2 | 45,9 | 46,8 | <0,001 | 38,0 |
| Asistencia circulatoria pretrasplante | <0,001 | ||||
| No | 69,7 | 62,1 | 58,3 | 60,8 | |
| Balón de contrapulsación | 14,7 | 13,5 | 4,1 | 0,7 | |
| ECMO | 6,4 | 11,2 | 10,5 | 9,6 | |
| Asistencia ventricular | 9,3 | 10,5 | 27,1 | 29,0 |
ECMO: oxigenador extracorpóreo de membrana; EPOC: enfermedad pulmonar obstructiva crónica; IMC: índice de masa corporal; RVP: resistencias vasculares pulmonares.
Los valores expresan porcentaje o media±desviación estándar.
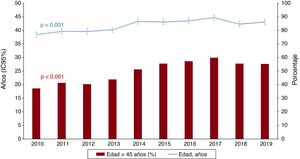
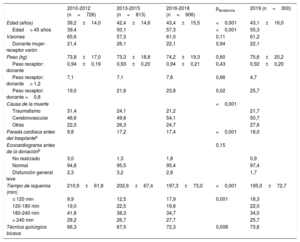
Las características de los donantes se resumen en la tabla 4. La edad del donante se ha estabilizado respecto al trienio anterior, aunque la tendencia al aumento en los últimos 10 años se mantiene altamente significativa. El 55% de los donantes en 2019 eran mayores de 45 años (figura 4). Se ha reducido levemente el uso de donantes fallecidos por accidente cerebrovascular, con un aumento especular del fallecimiento por otras causas. Se sigue observando un pequeño pero constante incremento del uso de donantes con parada cardiaca previa a la donación (el 18% en 2019), si bien también disminuyen los donantes con disfunción ligera en el ecocardiograma previo al trasplante. El tiempo de isquemia fría continúa reduciéndose, con un promedio en 2019 de poco más de 3 h, una tendencia ya observada para los últimos 10 años. Asimismo, se trasplanta a casi 3 de cada 4 pacientes con la técnica bicava, una tendencia que parece ya consolidada.
Características de los donantes y del procedimiento quirúrgico en el Registro Español de Trasplante Cardiaco (2010-2019)
| 2010-2012 (n=726) | 2013-2015 (n=813) | 2016-2018 (n=906) | ptendencia | 2019 (n=300) | |
|---|---|---|---|---|---|
| Edad (años) | 39,2±14,0 | 42,4±14,6 | 43,4±15,5 | <0,001 | 43,1±16,0 |
| Edad> 45 años | 39,4 | 50,1 | 57,3 | <0,001 | 55,3 |
| Varones | 65,6 | 57,3 | 61,0 | 0,11 | 61,2 |
| Donante mujer-receptor varón | 21,4 | 26,1 | 22,1 | 0,94 | 22,1 |
| Peso (kg) | 73,8±17,0 | 73,3±18,8 | 74,2±19,3 | 0,60 | 75,6±20,2 |
| Peso receptor: donante | 0,94±0,19 | 0,93±0,20 | 0,94±0,21 | 0,43 | 0,92±0,20 |
| Peso receptor: donante> 1,2 | 7,1 | 7,1 | 7,6 | 0,66 | 4,7 |
| Peso receptor: donante <0,8 | 19,0 | 21,6 | 23,8 | 0,02 | 25,7 |
| Causa de la muerte | <0,001 | ||||
| Traumatismo | 31,4 | 24,1 | 21,2 | 21,7 | |
| Cerebrovascular | 46,6 | 49,6 | 54,1 | 50,7 | |
| Otras | 22,0 | 26,3 | 24,7 | 27,6 | |
| Parada cardiaca antes del trasplantea | 9,8 | 17,2 | 17,4 | <0,001 | 18,0 |
| Ecocardiograma antes de la donaciónb | 0,15 | ||||
| No realizado | 3,0 | 1,3 | 1,8 | 0,9 | |
| Normal | 94,8 | 95,5 | 95,4 | 97,4 | |
| Disfunción general leve | 2,3 | 3,2 | 2,8 | 1,7 | |
| Tiempo de isquemia (min) | 210,9±61,8 | 202,6±67,4 | 197,3±73,0 | <0,001 | 195,0±72,7 |
| ≤ 120 min | 9,9 | 12,5 | 17,9 | 0,001 | 18,3 |
| 120-180 min | 19,0 | 22,5 | 19,8 | 22,0 | |
| 180-240 min | 41,8 | 38,3 | 34,7 | 34,0 | |
| > 240 min | 29,2 | 26,7 | 27,7 | 25,7 | |
| Técnica quirúrgica bicava | 66,3 | 67,5 | 72,3 | 0,008 | 73,6 |
Los valores expresan porcentaje o media±desviación estándar.
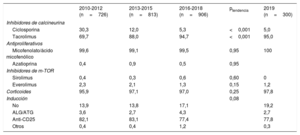
Los fármacos utilizados en la inmunosupresión inicial se resumen en la tabla 5. En 2019 se confirman las tendencias ya observadas en la última década, con el uso casi exclusivo de la triple terapia con tacrolimus, micofenolato y corticoides. Igualmente, más del 80% de los pacientes son inducidos con anticuerpos, la mayoría con basiliximab.
Inmunosupresión de inicio en el Registro Español de Trasplante Cardiaco (2010-2019)
| 2010-2012 (n=726) | 2013-2015 (n=813) | 2016-2018 (n=906) | ptendencia | 2019 (n=300) | |
|---|---|---|---|---|---|
| Inhibidores de calcineurina | |||||
| Ciclosporina | 30,3 | 12,0 | 5,3 | <0,001 | 5,0 |
| Tacrolimus | 69,7 | 88,0 | 94,7 | <0,001 | 95,0 |
| Antiproliferativos | |||||
| Micofenolato/ácido micofenólico | 99,6 | 99,1 | 99,5 | 0,95 | 100 |
| Azatioprina | 0,4 | 0,9 | 0,5 | 0,95 | |
| Inhibidores de m-TOR | |||||
| Sirolimus | 0,4 | 0,3 | 0,6 | 0,60 | 0 |
| Everolimus | 2,3 | 2,1 | 1,3 | 0,15 | 1,2 |
| Corticoides | 95,9 | 97,1 | 97,0 | 0,25 | 97,8 |
| Inducción | 0,08 | ||||
| No | 13,9 | 13,8 | 17,1 | 19,2 | |
| ALG/ATG | 3,6 | 2,7 | 4,3 | 2,7 | |
| Anti-CD25 | 82,1 | 83,1 | 77,4 | 77,8 | |
| Otros | 0,4 | 0,4 | 1,2 | 0,3 | |
ALG: globulina antilinfocítica; ATG: globulina antitimocítica; Anti-CD25: basiliximab, daclizumab.
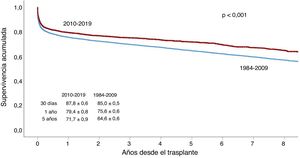
La supervivencia en la década 2010-2019ha mejorado de manera estadísticamente significativa respecto a la experiencia previa (1984-2009) (figura 5). Dicha mejora se produce tanto en la supervivencia precoz (primer año tras el trasplante) como en la supervivencia a medio plazo (hasta el quinto año tras el trasplante). En el último trienio (2016-2018) se ha observado una mejora significativa respecto al trienio 2010-2012, aunque la supervivencia es superponible a la del trienio inmediatamente anterior (2013-2015) (figura 6).
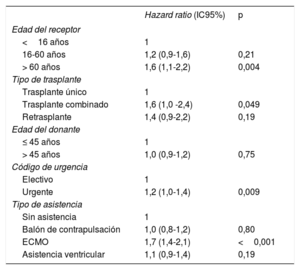
Los factores relacionados con la supervivencia durante la década 2010-2019 (tabla 6) se mantienen con magnitud similar a las de informes previos3. Lo más llamativo es que la edad del receptor muestra una asociación con la supervivencia que no se aprecia con la edad del donante. La edad del receptor> 60 años muestra una influencia altamente significativa al compararla con la edad <16 años (p=0,004). Al igual que en análisis previos, el trasplante combinado y el trasplante urgente, a expensas del efecto de trasplantar con uso previo de oxigenador extracorpóreo de membrana, siguen asociados con una peor supervivencia respecto al trasplante cardiaco solo y el trasplante electivo respectivamente.
Análisis univariable de supervivencia según características basales del receptor, el donante y el procedimiento (2010-2019)
| Hazard ratio (IC95%) | p | |
|---|---|---|
| Edad del receptor | ||
| <16 años | 1 | |
| 16-60 años | 1,2 (0,9-1,6) | 0,21 |
| > 60 años | 1,6 (1,1-2,2) | 0,004 |
| Tipo de trasplante | ||
| Trasplante único | 1 | |
| Trasplante combinado | 1,6 (1,0 -2,4) | 0,049 |
| Retrasplante | 1,4 (0,9-2,2) | 0,19 |
| Edad del donante | ||
| ≤ 45 años | 1 | |
| > 45 años | 1,0 (0,9-1,2) | 0,75 |
| Código de urgencia | ||
| Electivo | 1 | |
| Urgente | 1,2 (1,0-1,4) | 0,009 |
| Tipo de asistencia | ||
| Sin asistencia | 1 | |
| Balón de contrapulsación | 1,0 (0,8-1,2) | 0,80 |
| ECMO | 1,7 (1,4-2,1) | <0,001 |
| Asistencia ventricular | 1,1 (0,9-1,4) | 0,19 |
ECMO: oxigenador extracorpóreo de membrana; IC95%: intervalo de confianza del 95%.
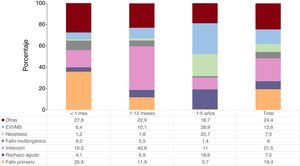
En general, la infección, el fallo primario del injerto y la enfermedad vascular del injerto/muerte súbita son las causas de muerte más frecuentes en los primeros 5 años tras el trasplante durante la última década (figura 7). Obviamente, la mortalidad por fallo primario del injerto se concentra en el primer mes tras el trasplante, en el que causa un tercio de las muertes. La infección es la primera causa de muerte entre el primer mes y el primer año tras el trasplante (el 40,8% de los casos), y la enfermedad vascular del injerto/muerte súbita entre el primer y el quinto año (28,9%). Estas proporciones resultan superponibles a las observadas en anteriores informes, al igual que la alta incidencia de muerte por rechazo agudo que se observa entre el primer y el quinto año tras el trasplante (18,6%), similar a la neoplasia en el mismo lapso.
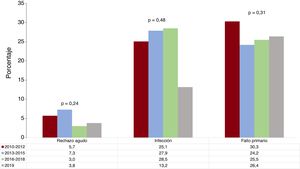
Respecto a la mortalidad en el primer año, en 2019 se ha estabilizado la debida a fallo primario del injerto y a rechazo agudo. Por el contrario, en este año se ha producido una disminución a prácticamente la mitad de los pacientes fallecidos por infección en este periodo precoz (figura 8).
DISCUSIÓNLos hallazgos más destacados de la presente actualización del análisis del Registro Español de Trasplante Cardiaco son: a) la confirmación de las tendencias observadas en la última década en relación con las principales características del receptor, el donante, el procedimiento quirúrgico y los resultados; b) la aparente estabilización de dichas tendencias en 2019 respecto al trienio previo (2016-2018), y c) el llamativo cambio relacionado con la tasa de trasplante urgente y, vinculado a esto, las diferencias en el uso de los diferentes dispositivos de asistencia circulatoria.
Las tendencias en la última década que tienden a estabilizarse en el periodo más reciente incluyen la mayor proporción de mujeres trasplantadas, la mejor función renal pretrasplante, la mayor edad de los donantes, el uso de donantes de mayor tamaño corporal que los receptores, el uso de injertos con parada previa, el mayor uso de la técnica bicava o el menor tiempo de isquemia. No obstante, el cambio más llamativo está en relación con el tipo de asistencia circulatoria previa al trasplante, con un aumento de los dispositivos de asistencia ventricular, una estabilización del uso del oxigenador extracorpóreo de membrana (único procedimiento disponible en algunos centros) y la práctica desaparición del balón de contrapulsación6. Relacionado con estos cambios, está el aumento de los antecedentes de esternotomía (propia del implante de dispositivos de asistencia ventricular) y la disminución de los trasplantes urgentes. Estos cambios se relacionan con las modificaciones en los criterios de inclusión en lista de espera urgente llevados a cabo a mitad del año 2017 por la Organización Nacional de Trasplantes tras un análisis de los datos del Registro Español de Trasplante Cardiaco7. En los nuevos criterios, la necesidad de asistencia con balón de contrapulsación dejó de considerarse una situación merecedora de trasplante urgente y se limitó la ventana temporal en la que los pacientes con oxigenador extracorpóreo de membrana podrían ser incluidos.
Como viene siendo la norma en informes de años anteriores, la supervivencia sigue mejorando. Así, en la última década, la supervivencia acumulada a los 5 años es del 71,7%, similar a la comunicada por el registro de la InternationalSociety for Heart and Lung Transplantation8. Sin embargo, el análisis de las curvas de supervivencia de los últimos trienios parece mostrar que los resultados se han estabilizado desde 2013. Las diferencias entre periodos se establecen ya en el primer año tras el trasplante. Aunque sin significación estadística, nuestros resultados indican que la mejora desde 2013 puede estar relacionada con el control de la muerte por fallo primario del injerto y la estabilización de la debida a infecciones.
CONCLUSIONESLa actividad de trasplante cardiaco en 2019 en España muestra una estabilización de las tendencias observadas en la década previa en cuanto a las características de los receptores, los donantes, el procedimiento quirúrgico y los resultados. La supervivencia se ha estabilizado desde el año 2013.
CONFLICTO DE INTERESESNo se declara ninguno.
| Centro | Colaboradores |
|---|---|
| Clínica Universitaria Puerta de Hierro, Majadahonda, Madrid | Javier Segovia-Cubero, Francisco Hernández-Pérez |
| Hospital Universitario y Politécnico La Fe, Valencia | Soledad Martínez Penades, Mónica Cebrián Pinar, Raquel López Vilella, Ignacio Sánchez-Lázaro, Luis Martínez-Dolz |
| Hospital Universitario de A Coruña, A Coruña | María J. Paniagua-Martín, Eduardo Barge-Caballero, Gonzalo Barge-Caballero, David Couto-Mallón |
| Hospital Universitario Reina Sofía, Córdoba | Amador López Granados, Carmen Segura Saintgerons, Víctor Menjíbar Pareja, Francisco Carrasco Ávalos |
| Hospital Universitario Marqués de Valdecilla, Santander, Cantabria | Manuel Cobo, Miguel Llano-Cardenal, José A. Vázquez de Prada, Francisco Nistal Herrera |
| Hospital Gregorio Marañón (adultos), Madrid | Zorba Blázquez, María Jesús Valero, Carlos Ortiz, Eduardo Zataraín, Adolfo Villa, Paula Navas, Manuel Martínez-Sellés |
| Hospital Universitario 12 de Octubre, Madrid | M. Dolores García Cosío, Laura Morán Fernández, Pedro Caravaca |
| Hospital de la Santa Creu i Sant Pau, Barcelona | Vicens Brossa Loidi, Eulàlia Roig Minguell, Sonia Mirabet Pérez, Laura López López, Isabel Zegrí |
| Hospital Universitario Virgen del Rocío, Sevilla | Diego Rangel Sousa |
| Hospital Universitario de Bellvitge, L’Hospitalet de Llobregat, Barcelona | Nicolas Manito Lorite, Carles Díez Lopez, Josep Roca Elias, Elena García Romero |
| Clínica Universitaria de Navarra, Pamplona, Navarra | Gregorio Rábago Juan-Aracil |
| Hospital Clínic Universitari, Barcelona | María Ángeles Castel, Marta Farrero |
| Hospital Universitario Central de Asturias, Oviedo, Asturias | José Luis Lambert Rodríguez, Beatriz Díaz Molina, María José Bernardo Rodríguez, Cristina Fidalgo Muñiz |
| Hospital Universitario Gregorio Marañón (infantil), Madrid | Manuela Camino López, Juan Miguel Gil Jaurena, Nuria Gil Villanueva |
| Hospital Universitario Virgen de la Arrixaca, El Palmar, Murcia | Iris Garrido-Bravo, Domingo A. Pascual Figal, Francisco J. Pastor Pérez |
| Hospital Universitario Miguel Servet, Zaragoza | Teresa Blasco-Peiró, Ana Portoles Ocampo, Marisa Sanz Julve |
| Hospital Clínico Universitario, Valladolid | Luis de la Fuente Galán, Javier Tobar Ruiz, Amada Recio Platero |
| Hospital Universitario La Paz, Madrid | Luis García-Guereta Silva, Álvaro González Rocafort, Carlos Labradero de Lera, Luz Polo López |
| Hospital Universitario Vall d’Hebron, Barcelona | Ferrán Gran Ipiña, Dimpna C. Albert Brotons, Raúl Abella Antón |
| Hospital Universitario de Gran Canaria Dr. Negrín, Las Palmas de Gran Canaria, Gran Canaria | Antonio García Quintana, María del Val Groba Marco |