Se presentan los datos correspondientes a los implantes de desfibrilador automático implantable (DAI) en España en el año 2019.
MétodosLos datos provienen de los centros implantadores, que cumplimentaron voluntariamente una hoja de recogida de datos.
ResultadosEn 2019 se recibieron 7.003 hojas de implante, frente a las 7.389 comunicadas por Eucomed (European Confederation of Medical Suppliers Associations), lo que implica que se han recogido datos del 94,8% de los dispositivos implantados en España. La cumplimentación de la hoja de implante osciló entre el 99,7% en el campo «nombre del hospital implantador» y el 17,8% en la variable «hospital de referencia». En 2019, los hospitales que realizaron implantes de DAI y participaron en el registro fueron 172, cifras similares a las de 2018 (173). La tasa total de implantes registrados fue 149/millón de habitantes; según los datos de Eucomed, 157. A pesar de que este valor supone el máximo de la serie histórica, sigue siendo muy inferior a la tasa media de implantes de DAI en Europa (303).
ConclusionesEl Registro Español de Desfibrilador Automático Implantable de 2019 recoge un crecimiento en el número de implantes de DAI y es el año en el que se han implantado más DAI en España. Sin embargo, y de modo similar que años previos, el número total de implantes en España sigue siendo muy inferior a la media de la Unión Europea, con importantes diferencias entre las comunidades autónomas españolas.
Palabras clave
El desfibrilador automático implantable (DAI) es la principal herramienta terapéutica en la prevención de la muerte súbita cardiaca e implantarlo se asocia con una disminución de la mortalidad de los pacientes con insuficiencia cardiaca y con disfunción sistólica del ventrículo izquierdo1,2. Mediante la monitorización continua del ritmo cardiaco, el DAI es capaz de identificar y tratar con eficacia las taquicardias ventriculares que cumplen unos criterios de frecuencia cardiaca y duración. Diversas guías de práctica clínica recogen las indicaciones del DAI para el tratamiento de los pacientes con arritmias ventriculares o en riesgo de sufrirlas e incluyen tanto la prevención primaria como la secundaria de muerte súbita1–3. La muerte súbita cardiaca tiene un gran impacto socioeconómico y, a pesar de no conocer la incidencia real en nuestro país, la incidencia en Europa es de 400.000 muertes anuales, que en un 40% de los casos acontecen antes de los 65 años4.
Desde el año 2005 se publica cada año el Registro Español de Desfibrilador Automático Implantable, elaborado por miembros de la Asociación del Ritmo Cardiaco de la Sociedad Española de Cardiología (SEC)5–8. En este trabajo se presentan los datos correspondientes a los implantes de DAI en España comunicados al Registro Español de Desfibrilador Automático Implantable en el año 2019. En él han colaborado la mayoría de los centros que implantan DAI en España. Como cada año, se repasan las indicaciones, las características clínicas de los pacientes, los datos de implante, los tipos de dispositivos, la programación y las complicaciones durante el procedimiento.
MÉTODOSEl registro se basa en la información que los centros cumplimentan de modo voluntario durante el implante del dispositivo, tanto de los primoimplantes como de los recambios. Un equipo formado por un técnico, un informático de la SEC y un miembro de la Asociación del Ritmo Cardiaco de la SEC introduce la información en la base de datos. La depuración de los datos corre a cargo del técnico y el primer autor, y todos los autores de este trabajo se encargaron de realizar el análisis de los datos y son los responsables de esta publicación. Como novedad, este año se han recogido datos a través de la plataforma web diseñada por la SEC9. Se ha cumplimentado por esta vía un total de 1.075 implantes, lo que representa el 15,4% del total.
Los datos poblacionales para los distintos cálculos de tasas referidas a millón de habitantes, tanto nacionales como por comunidad autónoma y provincia, se obtuvieron de los datos del Instituto Nacional de Estadística referidos al 1 de enero de 202010. Como en años anteriores, se comparan los datos de este registro con los proporcionados por la European Confederation of Medical Suppliers Associations (Eucomed).
Los porcentajes de cada una de las variables analizadas se calcularon teniendo en cuenta la información disponible sobre la variable de análisis con el número total de implantes. En el supuesto de que concurrieran varias formas de arritmias registradas, se consideró la más grave.
Análisis estadísticoLos resultados se expresan como media± desviación estándar o mediana [intervalo intercuartílico], según la distribución de la variable. Las variables cuantitativas continuas se analizaron mediante el test de análisis de la varianza o de Kruskal-Wallis y las cualitativas, mediante el test de la χ2. Para analizar el número de implantes y de unidades implantadoras por millón de habitantes, el número total de implantes y el número de implantes por prevención primaria en cada centro, se emplearon modelos de regresión lineal.
RESULTADOSEn total se han recibido 7.003 hojas de implante, frente a las 7.389 comunicadas por Eucomed, lo que implica que se han recogido datos del 94,8% de los dispositivos implantados en España. El cumplimiento osciló entre el 99,7% en el campo «nombre del hospital implantador» y el 17,8% en la variable «hospital de referencia».
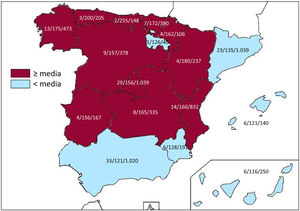
Centros implantadoresEn 2019 los hospitales que realizaron implantes de DAI y participaron en el registro fueron 172, cifras similares a las de 2018 (173), pero ligeramente inferiores a las de 2017 (181, valor máximo desde que se inició el registro). En la tabla 1 se recogen los datos de los 172 hospitales, de los que 106 son centros públicos. En la figura 1 se muestra el número total de centros implantadores, la tasa por millón de habitantes y el número total de implantes por comunidad autónoma según los datos remitidos al registro. Durante 2019, 23 centros implantaron 100 o más dispositivos; 74 centros implantaron menos de 100 pero más de 10; 76 centros, 10 o menos, y 31, solo 1.
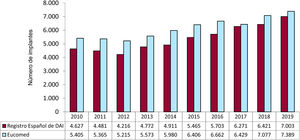
Número total de implantesEl número total de implantes (primoimplantes y recambios) en 2019 fue 7.003, dato que expresa un aumento en comparación con 2018 (6.421). En la figura 2 se recoge el número total de implantes comunicados al registro y los estimados por Eucomed en los últimos 10 años. Por lo tanto, las cifras de 2019 representan el valor máximo en el número de implantes de DAI en España en la serie histórica (7.389 en 2019, 7.077 en 2018 y 6.429 en 2017 según datos de Eucomed).
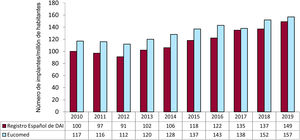
La tasa total de implantes registrados fue 149/millón de habitantes; según los datos de Eucomed, 157. Este valor es superior al del año precedente (137 implantes/millón de habitantes en 2018), pero muy inferior a la tasa media de implantes de DAI en Europa (303 implantes/millón de habitantes en 2019). En la figura 3 se refleja la evolución en la tasa de implantes por millón de habitantes durante los últimos 10 años según los datos del registro y de Eucomed.
En el 99,7% de los casos, se ha registrado el hospital donde tuvo lugar el implante (tabla 1). La mayoría de los implantes, 6.364 (91%), se han realizado en centros sanitarios públicos.
Implantes por comunidad autónoma, provincia y hospital
| Andalucía | ||
| Almería | Hospital Torrecárdenas | 50 |
| Hospital Vithas Virgen del Mar | 2 | |
| Cádiz | Hospital de Jerez | 39 |
| Hospital San Carlos | 7 | |
| Hospital Universitario de Puerto Real | 18 | |
| Hospital Universitario Puerta del Mar | 71 | |
| Córdoba | Hospital de la Cruz Roja de Córdoba | 3 |
| Hospital Universitario Reina Sofía de Córdoba | 43 | |
| Granada | Campus de la Salud (PTS) | 18 |
| Clínica Nuestra Señora de la Salud | 1 | |
| Hospital Clínico Universitario San Cecilio | 24 | |
| Hospital Universitario Virgen de las Nieves | 76 | |
| Huelva | Hospital Costa de la Luz | 8 |
| Hospital General Juan Ramón Jimenez | 47 | |
| Jaén | Complejo Hospitalario de Jaén | 37 |
| Malaga | Clínica El Ángel | 4 |
| Clínica Parque San Antonio | 4 | |
| Clínica Santa Elena | 1 | |
| Hospital General | 1 | |
| Hospital Internacional Xanit | 4 | |
| Hospital Quirónsalud Málaga | 3 | |
| Hospital Quirónsalud Marbella | 13 | |
| Hospital Virgen de la Victoria | 290 | |
| Sevilla | Clínica HLA Santa Isabel | 5 |
| Hospital de Fátima | 1 | |
| Hospital Infanta Luisa (Clínica Esperanza de Triana) | 1 | |
| Hospital Nisa Aljarafe | 4 | |
| Hospital Nuestra Señora de Valme | 51 | |
| Hospital Quirónsalud Sagrado Corazón | 4 | |
| Hospital San Agustín | 1 | |
| Hospital Viamed Santa Ángela de la Cruz | 1 | |
| Hospital Virgen del Rocío | 119 | |
| Hospital Virgen Macarena | 69 | |
| Aragón | ||
| Zaragoza | Clínica Viamed Montecanal S.L. | 1 |
| Hospital Clínico Universitario Lozano Blesa | 40 | |
| Hospital Quirónsalud Zaragoza | 3 | |
| Hospital Universitario Miguel Servet | 193 | |
| Principado de Asturias | ||
| Hospital de Cabueñes | 18 | |
| Hospital Universitario Central de Asturias | 186 | |
| Centro Médico de Asturias | 1 | |
| Islas Baleares | Clínica Juaneda | 2 |
| Clínica Quirónsalud Palmaplanas | 12 | |
| Clínica Rotger Sanitaria Balear, S.A. | 2 | |
| Hospital Son Llàtzer | 34 | |
| Hospital Universitari Son Espases | 88 | |
| Policlínica Nuestra Señora del Rosario | 2 | |
| Canarias | ||
| Las Palmas | Hospital Dr. Negrín | 54 |
| Hospital Insular de Gran Canaria | 79 | |
| Hospital Nuestra Señora del Perpetuo Socorro | 3 | |
| Tenerife | Hospital Nuestra Señora de la Candelaria | 63 |
| Hospital Parque Tenerife | 1 | |
| Complejo Hospitalario Universitario de Canarias | 50 | |
| Cantabria | ||
| Clínica Mompía | 1 | |
| Hospital Universitario Marqués de Valdecilla | 147 | |
| Castilla y León | ||
| Ávila | Hospital Nuestra Señora de Sonsoles | 11 |
| Burgos | Hospital Recoletas | 1 |
| Hospital Universitario de Burgos (HUBU) | 88 | |
| León | Hospital de León | 55 |
| Salamanca | Complejo Hospitalario de Salamanca | 80 |
| Segovia | Hospital General de Segovia | 1 |
| Valladolid | Hospital Recoletas Campo Grande | 8 |
| Hospital Clínico Universitario de Valladolid | 105 | |
| Hospital Universitario Río Hortega | 29 | |
| Castilla-La Mancha | ||
| Albacete | Hospital General Universitario de Albacete | 81 |
| Hospital Quirónsalud Albacete | 4 | |
| Ciudad Real | Hospital General de Ciudad Real | 51 |
| Hospital Quirónsalud Ciudad Real | 5 | |
| Cuenca | Hospital Virgen de la Luz | 6 |
| Guadalajara | Hospital General y Universitario de Guadalajara | 30 |
| Toledo | Hospital Nuestra Señora del Prado | 28 |
| Hospital Virgen de la Salud | 130 | |
| Cataluña | ||
| Barcelona | Centro Médico Teknon | 28 |
| Clínica Corachan | 4 | |
| Clínica Quirónsalud Barcelona | 1 | |
| Clínica Sagrada Familia | 2 | |
| Fundación Althaia | 1 | |
| Hospital Can Ruti | 1 | |
| Hospital Clínico de Barcelona | 234 | |
| Hospital de Barcelona | 1 | |
| Hospital de Bellvitge | 169 | |
| Hospital de la Santa Creu i Sant Pau | 106 | |
| Hospital de Sabadell Parc Taulí | 27 | |
| Hospital del Mar | 36 | |
| Hospital El Pilar-Quirónsalud | 2 | |
| Hospital General de Catalunya | 7 | |
| Hospital Germans Trias i Pujol | 60 | |
| Hospital Sant Joan de Déu | 15 | |
| Hospital Universitari Dexeus | 2 | |
| Hospital Vall d‘Hebron | 135 | |
| Girona | Clínica Girona | 1 |
| Hospital Universitario de Girona Dr. Josep Trueta | 99 | |
| Lleida | Hospital Universitario Arnau de Vilanova de Lleida | 30 |
| Tarragona | Hospital de Sant Pau i Santa Tecla | 2 |
| Hospital Universitario de Tarragona Joan XXIII | 76 | |
| Comunidad Valenciana | ||
| Alicante | Clínica Glorieta | 1 |
| Clínica Vistahermosa | 4 | |
| Hospital General Universitario de Alicante | 191 | |
| Hospital Universitari Sant Joan d’Alacant | 57 | |
| Castellón | Hospital General Universitari de Castelló | 59 |
| Valencia | Hospital Arnau de Vilanova de Valencia | 2 |
| Hospital Casa de Salud | 2 | |
| Hospital Clínico Universitario de Valencia | 95 | |
| Hospital de Manises | 42 | |
| Hospital General Universitario de Valencia | 96 | |
| Hospital Quirónsalud Valencia | 5 | |
| Hospital Universitari de La Ribera | 44 | |
| Hospital Universitario Dr. Peset | 36 | |
| Hospital Universitario La Fe | 198 | |
| Extremadura | ||
| Badajoz | Hospital de Mérida | 2 |
| Hospital Infanta Cristina de Badajoz | 139 | |
| Cáceres | Clínica San Francisco de Cáceres | 5 |
| Complejo Hospitalario de Cáceres | 21 | |
| Galicia | ||
| A Coruña | Hospital HM Rosaleda | 2 |
| Complejo Hospitalario Universitario A Coruña | 153 | |
| Complejo Hospitalario Universitario de Santiago | 123 | |
| Hospital Quirónsalud A Coruña | 3 | |
| Lugo | Complejo Hospitalario Xeral Calde | 1 |
| Hospital Universitario Lucus Agusti | 31 | |
| Orense | Centro Médico El Carmen | 1 |
| Complejo Hospitalario de Ourense | 18 | |
| Pontevedra | Hospital Álvaro Cunqueiro | 101 |
| Hospital Miguel Domínguez | 1 | |
| Hospital Montecelo | 7 | |
| Hospital Nuestra Señora de Fátima | 3 | |
| Hospital Povisa | 29 | |
| LaRioja | ||
| Hospital San Pedro | 40 | |
| Comunidad de Madrid | ||
| Clínica La Luz | 23 | |
| Clínica Ruber | 6 | |
| Clínica Universitaria de Navarra de Madrid | 5 | |
| Fundación Hospital Alcorcón | 26 | |
| Hospital Universitario Fundación Jiménez Díaz | 63 | |
| Hospital Universitario HM Madrid | 15 | |
| Hospital 12 de Octubre | 105 | |
| Hospital Central de la Defensa Gómez Ulla | 22 | |
| Hospital Clínico San Carlos | 101 | |
| Hospital de Fuenlabrada | 15 | |
| Hospital de Torrejón | 4 | |
| Hospital del Henares | 11 | |
| Hospital General de Villalba | 1 | |
| Hospital General Universitario Gregorio Marañón | 176 | |
| Hospital Infanta Leonor | 24 | |
| Hospital Nisa Pardo de Aravaca | 10 | |
| Hospital Ramón y Cajal | 95 | |
| Hospital Rey Juan Carlos | 28 | |
| Hospital Ruber Internacional | 1 | |
| Hospital San Rafael | 3 | |
| Hospital Severo Ochoa | 22 | |
| Hospital Universitario de Getafe | 17 | |
| Hospital Universitario Infanta Elena | 4 | |
| Hospital Universitario La Paz | 108 | |
| Hospital Universitario Puerta de Hierro-Majadahonda | 145 | |
| Hospital Universitario Quirónsalud Madrid | 1 | |
| Hospital Virgen de la Paloma | 6 | |
| Hospital Virgen del Mar | 1 | |
| Sanatorio San Francisco de Asís | 1 | |
| Región de Murcia | ||
| Hospital General Universitario Morales Meseguer | 10 | |
| Hospital General Universitario Reina Sofía de Murcia | 21 | |
| Hospital General Universitario Santa Lucía | 64 | |
| Hospital La Vega - HLA | 3 | |
| Hospital Rafael Méndez | 36 | |
| Hospital Universitario Virgen de la Arrixaca | 57 | |
| Comunidad Foral de Navarra | ||
| Clínica San Miguel IMQ | 1 | |
| Clínica Universidad de Navarra | 42 | |
| Hospital de Navarra | 62 | |
| Hospital Reina Sofía de Navarra | 1 | |
| País Vasco | ||
| Álava | Hospital Universitario de Áraba | 73 |
| Guipúzcoa | Hospital Universitario de Donostia | 163 |
| Policlínica Gipuzcoa-Quirónsalud | 1 | |
| Vizcaya | Hospital de Basurto | 62 |
| Hospital de Cruces | 56 | |
| Hospital de Galdakao-Usansolo | 24 | |
| IMQ Zorrotzaurre | 1 | |
| No definido | 23 | |
Se disponía de esta información en 6.127 formularios remitidos a la SEC (el 85,7% de los dispositivos incluidos en el registro). Los primoimplantes fueron 4.551, lo que representa el 74,3% del total (el 71,5% en 2018, el 71,4% en 2017, el 66,8% en 2016 y el 71,8% en 2015). La tasa de primoimplantes por millón de habitantes fue de 96,8 (83,4 en 2018, 76,5 en 2017, 65,5 en 2016 y 75,1 en 2015).
Edad y sexoLa media de edad de los pacientes a los que se implantó o reemplazó un DAI fue 62,1±13,8 (4-97) años en 2019, en comparación con los 62,4±13,5 (7-97) de 2018, los 62,3±13,4 (6-90) de 2017, los 62,7±13,4 (6-90) de 2016 y los 62,8±13,3 (6-89) de 2015. La media de edad en los primoimplantes de DAI fue 60,8±13,8 años. Al igual que en años precedentes, los varones fueron una gran mayoría: el 82,1% de todos los pacientes y el 83,0% de los primoimplantes.
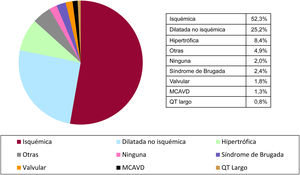
Cardiopatía de base, fracción de eyección del ventrículo izquierdo, clase funcional y ritmo de baseLa cardiopatía isquémica fue la cardiopatía de base más frecuente en los primoimplantes (52,3%), seguida de la miocardiopatía dilatada (25,2%), la hipertrófica (8,4%), el grupo de alteraciones eléctricas primarias —síndrome de Brugada y síndrome de QT largo— (3,2%), las valvulopatías (1,8%) y la miocardiopatía arritmogénica del ventrículo derecho (1,3%) (figura 4).
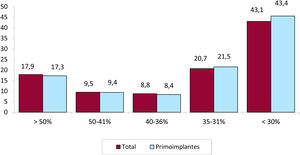
En el 68,6% de los formularios registrados, se indicó la función sistólica del ventrículo izquierdo. En el grupo total de pacientes, el 17,9% tenía una fracción de eyección del ventrículo izquierdo> 50%; el 9,5%, del 50-41%; el 8,8%, del 40-36%; el 20,7%, del 35-31%, y el 43,1%, ≤ 30% (figura 5). Al analizar por separado los primoimplantes y los recambios de DAI, se observa una distribución similar.
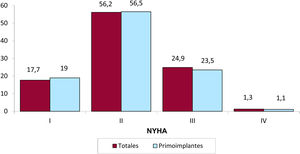
En el 44,7% de los formularios registrados se reflejó la clase funcional de la New York Heart Association (NYHA). La mayoría de los pacientes se encontraban en NYHA II (56,2%), seguida de NYHA III (24,9%), NYHA I (17,7%) y NYHA IV (1,3%). También en esta variable la distribución entre el total y los primoimplantes es muy similar (figura 6).
En el 68,4% de los casos, se registró el ritmo de base de los pacientes, que fue mayoritariamente sinusal (78,3%), seguido por la fibrilación auricular (17,1%) y el ritmo de marcapasos (4,2%). Los demás pacientes mostraban otros ritmos (aleteo auricular y otras arritmias).
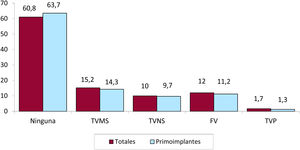
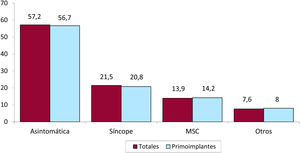
Arritmia clínica que motivó el implante, forma de presentación y arritmia inducida en el estudio electrofisiológicoLa arritmia clínica que motivó el implante consta en el 68,8% de los formularios remitidos al registro. En el grupo de primoimplantes, la mayoría de los pacientes no tenían arritmias clínicas documentadas (63,7%); el 14,3% mostró taquicardia ventricular monomorfa sostenida; el 9,7%, taquicardia ventricular no sostenida y el 11,2%, fibrilación ventricular. En el grupo total, los pacientes sin arritmia clínica documentada fueron el 60,8% (figura 7). La presentación clínica más frecuente, tanto en el grupo de total de implantes como en el de primoimplantes (el 41,3% de respuestas completadas), fue la ausencia de síntomas (en algo más de la mitad de los casos), seguida de síncope, muerte súbita y «otros síntomas» (figura 8).
En el 62,7% de los formularios del registro, se consignó la información sobre la realización de un estudio electrofisiológico antes del implante del DAI. Este se realizó en 324 casos (7,4%), mayoritariamente en pacientes con cardiopatía isquémica o miocardiopatía dilatada, y en el 38,7% de los pacientes con síndrome de Brugada. La arritmia inducida con mayor frecuencia fue la taquicardia ventricular monomorfa sostenida (44,8%), seguida de la fibrilación ventricular (24,1%), la taquicardia ventricular no sostenida (11,2%) y, en menor medida, otras arritmias (5,4%). El 14,6% de los estudios electrofisiológicos concluyeron sin que se indujera arritmia alguna.
Historia clínicaLas variables relacionadas con la historia clínica del paciente se registran desde el año 2011, lo que permite establecer el perfil de los pacientes a los que se implanta un DAI en España.
Se obtuvo respuesta a alguna de estas preguntas en el 68,8% de los casos. En relación con los factores de riesgo cardiovascular y antecedentes, los datos más relevantes son que presentaban hipertensión arterial el 54,4%, hipercolesterolemia el 35,1%, tabaquismo el 25,6%, diabetes mellitus el 28,9%, antecedentes de fibrilación auricular el 26,8%, antecedentes familiares de muerte súbita el 8,6%, insuficiencia renal el 12,6% y antecedentes de accidente cerebrovascular el 5,8%.
En el 42,1% de los registros correspondientes a primoimplantes, se documentó la anchura del QRS (media, 124,1ms). De ellos, en el 30,8% era> 140 ms, y el 86,1% de estos llevaban un desfibrilador resincronizador (DAI-terapia de resincronización cardiaca [TRC]).
IndicacionesLa tabla 2 muestra la evolución de los primoimplantes por tipo de cardiopatía y la forma de presentación desde 2015. En 2019 se obtuvo este dato del 66,1% de los registros. La cardiopatía isquémica es la indicación más frecuente para implantar un DAI en España y en 2019 supuso el 52,3% de todos los primoimplantes. Entre los pacientes con cardiopatía isquémica, la indicación más frecuente es la prevención primaria (68,1%). Sin embargo, en un gran porcentaje de los formularios registrados no constaba o la causa que motivó el implante no era clasificable. La miocardiopatía dilatada es la segunda causa de implante de DAI (un 25,2% de todos los primoimplantes) y en 2019 se produjo un aumento en el número absoluto de primoimplantes con respecto a los años precedentes (925 en 2019 frente a 803 en 2018, 830 en 2017, 866 en 2016, 964 en 2015). La recuperación observada en el número de unidades implantadas en pacientes con miocardiopatía dilatada atiende a un aumento en las indicaciones en prevención primaria (el 59,1 frente al 44,2% de 2018 o el 41% de 2017). En las cardiopatías menos habituales, la indicación más frecuente es la prevención primaria en miocardiopatía hipertrófica, valvulopatías congénitas, miocardiopatía arritmogénica de ventrículo derecho y síndrome de Brugada. Sin embargo, en el síndrome de QT largo, la indicación es similar considerando la prevención primaria y secundaria de muerte súbita (el 40,5% cada una).
Número de primoimplantes en función del tipo de cardiopatía, la arritmia clínica y la forma de presentación en los años 2015-2019
| 2015 | 2016 | 2017 | 2018 | 2019 | |
|---|---|---|---|---|---|
| Cardiopatía isquémica | |||||
| MS recuperada | 200 (11,9) | 135 (10,4) | 101 (6,5) | 165 (10,6) | 202 (11,2) |
| TVMS sincopal | 243 (14,5) | 142 (10,9) | 135 (8,7) | 92 (5,9) | 132 (7,3) |
| TVMS no sincopal | 121 (7,2) | 226 (17,3) | 212 (13,7) | 231 (14,9) | 232 (12,9) |
| Síncope sin arritmia | 174 (10,4) | 31 (2,4) | 61 (3,9) | 62 (3,9) | 62 (3,4) |
| Indicación profiláctica | 804 (48,9) | 650 (49,9) | 603 (39,0) | 793 (50,8) | 988 (54,9) |
| No consta/no clasificable | 158 (9,4) | 121 (9,3) | 434 (28,0) | 217 (13,9) | 181 (10,7) |
| Subtotal | 1.672 | 1.305 | 1.546 | 1.560 | 1.797 |
| Miocardiopatía dilatada | |||||
| MS recuperada | 63 (6,5) | 51 (5,9) | 61 (7,3) | 47 (5,6) | 42 (4,5) |
| TVMS sincopal | 67 (6,9) | 43 (5,0) | 65 (7,8) | 39 (4,8) | 45 (4,9) |
| TVMS no sincopal | 113 (11,7) | 91 (10,5) | 100 (12,0) | 53 (6,6) | 121 (13,0) |
| Síncope sin arritmia | 66 (6,8) | 59 (6,8) | 30 (3,6) | 26 (3,3) | 34 (3,7) |
| Indicación profiláctica | 459 (47,6) | 550 (63,5) | 341 (41,0) | 355 (44,2) | 547 (59,1) |
| No consta/no clasificable | 196 (20,3) | 72 (8,3) | 233 (28,7) | 283 (35,2) | 136 (14,7) |
| Subtotal | 964 | 866 | 830 | 803 | 925 |
| Valvulopatía | |||||
| MS recuperada | 19 (14,4) | 12 (10,5) | 5 (5,3) | 9 (9,8) | 12 (12,4) |
| TVMS | 33 (25,0) | 28 (24,5) | 22 (23,2) | 24 (26,1) | 28 (28,7) |
| Síncope sin arritmias | 13 (9,9) | 9 (7,9) | 5 (5,3) | 5 (5,4) | 2 (2,1) |
| Indicación profiláctica | 55 (41,7) | 52 (45,6) | 46 (48,4) | 37 (40,2) | 45 (46,4) |
| No consta/no clasificable | 12 (9,9) | 13 (11,4) | 17 (17,9) | 17 (18,5) | 10 (10,3) |
| Subtotal | 132 | 114 | 95 | 92 | 97 |
| Micardiopatía hipertrófica | |||||
| Prevención secundaria | 60 (24,3) | 49 (20,3) | 49 (21,5) | 48 (19,2) | 45 (14,2) |
| Indicación profiláctica | 179 (72,5) | 176 (70,3) | 166 (72,8) | 198 (79,2) | 207 (65,3) |
| No consta/no clasificable | 8 (3,2) | 16 (6,6) | 13 (5,7) | 4 (1,6) | 65 (20,5) |
| Subtotal | 247 | 241 | 228 | 250 | 317 |
| Síndrome de Brugada | |||||
| MS recuperada | 7 (15,9) | 16 (24,2) | 11 (15,5) | 14 (18,9) | 10 (12,0) |
| Implante profiláctico en síncope | 14 (31,8) | 10 (15,2) | 16 (22,5) | 14 (18,9) | 23 (27,7) |
| Implante profiláctico sin síncope | 12 (27,3) | 35 (53,0) | 38 (53,5) | 14 (18,9) | 40 (48,2) |
| No consta/no clasificable | 11 (25,0) | 5 (7,6) | 6 (8,4) | 17 (23,0) | 10 (12,0) |
| Subtotal | 47 | 66 | 71 | 74 | 83 |
| MCAVD | |||||
| MS recuperada | 8 (20,5) | 2 (4,3) | 3 (12,5) | 4 (10,3) | 4 (8,2) |
| TVMS | 17 (41,4) | 25 (54,3) | 7 (29,1) | 16 (41,0) | 14 (28,6) |
| Implante profiláctico | 14 (34,1) | 18 (39,1) | 10 (41,6) | 14 (35,9) | 22 (44,9) |
| No consta/no clasificable | 2 (4,8) | 1 (2,2) | 4 (16,6) | 5 (12,8) | 9 (18,4) |
| Subtotal | 41 | 46 | 24 | 39 | 49 |
| Cardiopatías congénitas | |||||
| MS recuperada | 9 (27,3) | 4 (12,1) | 6 (12,0) | 7 (15,2) | 6 (14,6) |
| TVMS | 9 (27,3) | 10 (30,3) | 10 (20,0) | 14 (30,4) | 11 (26,8) |
| Implante profiláctico | 12 (36,4) | 12 (36,4) | 29 (58,0) | 21 (45,6) | 20 (48,8) |
| No consta/no clasificable | 3 (36,4) | 7 (21,2) | 5 (10,0) | 4 (8,7) | 4 (9,7) |
| Subtotal | 33 | 33 | 50 | 46 | 41 |
| Síndrome de QT largo | |||||
| MS recuperada | 8 (38,1) | 10 (30,3) | 15 (48,4) | 9 (24,3) | 15 (40,5) |
| Implante profiláctico | 12 (54,5) | 15 (45,5) | 12 (38,7) | 18 (48,6) | 15 (40,5) |
| No consta/no clasificable | 2 (9,1) | 8 (24,2) | 4 (12,9) | 10 (27,3) | 7 (18,9) |
| Subtotal | 22 | 33 | 31 | 37 | 37 |
MCAVD: miocardiopatía arritmogénica de ventrículo derecho; MS: muerte súbita; TVMS: taquicardia ventricular monomorfa sostenida.
Los datos expresan n (%).
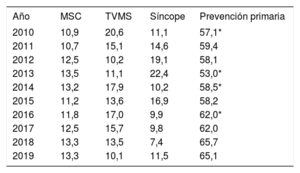
En el 66,0% de los formularios registrados se identificó la indicación del implante. El mayor número de primoimplantes se indicó para prevención primaria (65,1%), porcentaje similar al de 2018 (65,7%) y mayor que en años previos (tabla 3).
Evolución de las principales indicaciones de desfibrilador automático implantable (primoimplantes, 2010-2019)
| Año | MSC | TVMS | Síncope | Prevención primaria |
|---|---|---|---|---|
| 2010 | 10,9 | 20,6 | 11,1 | 57,1* |
| 2011 | 10,7 | 15,1 | 14,6 | 59,4 |
| 2012 | 12,5 | 10,2 | 19,1 | 58,1 |
| 2013 | 13,5 | 11,1 | 22,4 | 53,0* |
| 2014 | 13,2 | 17,9 | 10,2 | 58,5* |
| 2015 | 11,2 | 13,6 | 16,9 | 58,2 |
| 2016 | 11,8 | 17,0 | 9,9 | 62,0* |
| 2017 | 12,5 | 15,7 | 9,8 | 62,0 |
| 2018 | 13,3 | 13,5 | 7,4 | 65,7 |
| 2019 | 13,3 | 10,1 | 11,5 | 65,1 |
MSC: muerte súbita cardiaca; TVMS: taquicardia ventricular monomorfa sostenida.
Se consignó el lugar de implante y el especialista que lo realizó en el 72,3% de los formularios. En el 85,4%, el lugar predominante fue el laboratorio de electrofisiología (el 83,1% en 2018 y el 81,4% en 2012), seguido del quirófano (12,3%). Los electrofisiólogos realizaron el 82,06% de los implantes (el 80,6% en 2018 y 81,0% en 2012); los cirujanos, el 7,4% (el 9,2% en 2018 y el 14% en 2012), y de manera conjunta, el 6%. Otros especialistas e intensivistas estuvieron implicados en el 2,3 y el 2,4% respectivamente.
Localización del generadorSe documentó la localización de los primoimplantes en el 56,4% de los registros. Fue subcutánea en el 95,6% de los casos y subpectoral en el 4,4% restante. Del total de dispositivos, fueron el 94,9 y el 5,1% respectivamente.
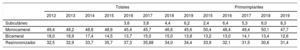
Tipo de dispositivoLa tabla 4 muestra el tipo de dispositivo implantado. Esta información consta en el 96,9% de los formularios comunicados al registro. En 2019, los primoimplantes de desfibrilador subcutáneo han aumentado hasta el 8,3% (el 6,0% en 2018, el 5,3% en 2017, el 6,4% en 2016 y el 2,4% en 2015) a expensas fundamentalmente de una reducción en el implante de desfibrilador monocameral.
Distribución (porcentaje) de los tipos de dispositivo implantados
| Totales | Primoimplantes | ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2012 | 2013 | 2014 | 2015 | 2016 | 2017 | 2018 | 2019 | 2015 | 2016 | 2017 | 2018 | 2019 | |
| Subcutáneo | 3,6 | 3,8 | 4,4 | 6,2 | 2,4 | 6,4 | 5,3 | 6,0 | 8,3 | ||||
| Monocameral | 49,4 | 48,2 | 48,8 | 48,6 | 45,4 | 45,7 | 46,6 | 45,6 | 50,4 | 48,4 | 49,4 | 50,1 | 47,7 |
| Bicameral | 18,0 | 18,9 | 17,4 | 14,5 | 13,7 | 15,0 | 15,0 | 13,8 | 13,2 | 13,0 | 14,1 | 13,4 | 12,6 |
| Resincronizador | 32,5 | 32,9 | 33,7 | 35,7 | 37,3 | 35,68 | 34,0 | 34,4 | 33,9 | 32,1 | 31,5 | 30,6 | 31,4 |
La causa más frecuente de los reemplazos fue el agotamiento de la batería (80,9%); a causa de complicaciones se realizó el 7,4% de los recambios (el 9,1% en 2018). De los 827 recambios en los que se obtuvo respuesta, el 2,1% se realizó antes de los 6 meses.
El 52,5% de los registros de recambio ofrecían información del estado de los electrodos; el 2,86% eran disfuncionantes (44 registros) y se explantaron en el 13,6% de los casos en que se consignó esta información.
Programación de los dispositivosSe registraron datos sobre la programación de los dispositivos en el 64,9% de los formularios. La programación más empleada fue VVI (52,7%), seguida de los modos DDD (28,1%), VVIR (6,3%), DDDR (6,6%) y otros (6,3%), que fundamentalmente eran algoritmos de prevención de estimulación ventricular.
Se realizó un test de inducción de fibrilación ventricular a 380 pacientes, el 8,1% (el 5,3% en 2018 y el 6,7% en 2012) de un total de 4.711 registros que facilitaron este dato. El número de choques medio fue 1,1, por lo que en la inmensa mayoría de los casos no se calculaba el umbral, simplemente se testaba el correcto funcionamiento del dispositivo.
ComplicacionesSe consignó la aparición de complicaciones en el 75,0% de los formularios. Se describieron 30 complicaciones: 8 disecciones del seno coronario, 1 taponamiento, 1 neumotórax, 7 fallecimientos y 12 no especificadas. La tasa de muertes fue del 0,1%, similar a los 3 años anteriores (el 0,2% en 2018, el 0,09% en 2017, el 0,02% en 2016, el 0,07% en 2015 y el 0,05% en 2014), afortunadamente con un número muy bajo.
DISCUSIÓNEl Registro de Desfibrilador Automático Implantable de 2019 muestra la actividad de la gran mayoría de los implantes de DAI realizados en España, con una tasa de datos del 95% respecto a los presentados por Eucomed. El elevado grado de cumplimentación del registro se basa en el trabajo realizado desde la SEC, pero fundamentalmente gracias a la colaboración de los centros implantadores. Al igual que en años precedentes, sus resultados muestran importantes diferencias en la tasa de implantes entre las diferentes comunidades autónomas y unas cifras de implante muy por debajo de la tasa media de implantes de DAI en Europa.
Comparación con el registro de años anterioresLa SEC tiene un compromiso con la calidad de la asistencia cardiovascular en nuestro país y el Registro Español de Desfibrilador Automático Implantable es un ejemplo con datos publicados sistemáticamente desde el año 20055. Esto nos permite identificar la tendencia en los implantes de DAI, los tipos de dispositivos empleados y las características de los pacientes con implante de DAI en nuestro país en los últimos años. A lo largo de periodo evaluado, se puede apreciar un incremento progresivo en el número de DAI implantados, con reducciones puntuales en el periodo 2011-2012 y en el año 2017 respecto a los años precedentes. En los últimos 2 años se ha producido un incremento en el número de unidades en nuestro país, lo que, unido a una ligera disminución en el número de implantes en Europa11 en este periodo, nos permite reducir, aunque sea ligeramente, la gran diferencia existente con los países de nuestro entorno. Si en 2010 la tasa de implantes por millón de habitantes en España era aproximadamente la mitad de la europea (116 frente a 248), el año pasado la diferencia con Europa se ha reducido ligeramente, con una tasa de 157 implantes por millón en 2019 (frente a 152 y 138 en 2018 y 2017 respectivamente), mientras que en Europa ha descendido de 311 en 2017 a 303 en 2019.
A pesar del aumento observado en los implantes de DAI en el año 2019, la tasa de implantes en nuestro país continua por debajo de lo esperable a la luz de la evidencia científica sustentada en las guías de práctica clínica1–3. La importancia de la infrautilización del tratamiento con DAI queda reflejada en un estudio recientemente publicado y realizado en Suecia, en el que se observa que, de todos los pacientes con indicación de DAI en prevención primaria de muerte súbita (según la guía de la ESC) entre los años 2000 y 2016, se implantó finalmente un DAI solo al 10% de los pacientes12. El implante del DAI se asoció con una reducción en la mortalidad del 27% el primer año y del 12% a los 5 años de seguimiento. El Registro de Desfibrilador Automático Implantable refleja una clara infrautilización del tratamiento con DAI en España y enfatiza la importancia de adoptar medidas para implementarlo para los pacientes que pueden beneficiarse de él.
Los datos del registro actual confirman el incremento de la indicación en prevención primaria observado en los últimos años, con un 65,1% de indicaciones profilácticas (tabla 3), lo que también nos acerca ligeramente al marco europeo. En los últimos 10 años la indicación profiláctica ha aumentado un 9,2%. En otros registros europeos también se observa que la prevención primaria es la indicación principal para el implante de DAI, con valores que se sitúan alrededor del 80%13,14.
En relación con el tipo de dispositivos implantados en España, se observa una estabilización el porcentaje de primoimplantes de DAI-TRC tras la reducción progresiva observada en los años precedentes (el 31,4% en 2019 frente al 30,6% de 2018, el 31,5% de 2017 y el 32,1% de 2016). En 2019 se aprecia una reducción en el porcentaje de primoimplantes de DAI bicameral y monocameral. La reducción observada en los dispositivos monocamerales puede explicarse por el aumento observado en el porcentaje de primoimplantes de DAI subcutáneo (el 8,3% en 2019 frente al 6,0% en 2018 o el 5,3% en 2017). Sin duda, los resultados del estudio Praetorian presentados en la última reunión de la Heart Rhythm Association, en el que se demostró que el DAI subcutáneo no es inferior al DAI transvenoso, apoyarán en los próximos años un aumento en la utilización del DAI subcutáneo15,16.
La indicación más frecuente en 2019 continúa siendo la cardiopatía isquémica (52%), seguida de la miocardiopatía dilatada (25,2%). En 2019 se puede observar una estabilización en el porcentaje de casos de miocardiopatía dilatada como tipo de cardiopatía que motivó el implante de DAI tras la reducción observada en los años previos. Dicha reducción se produjo, fundamentalmente, a expensas de una menor utilización de DAI en la prevención primaria de muerte súbita, que sufrió una marcada reducción en nuestro país tras la publicación del estudio DANISH17. Este fenómeno se apreció también en otros países europeos en mayor o menor medida18. Esta reducción no nos parece justificada con los datos disponibles, por varias razones. La primera, en el DANISH más de la mitad de los pacientes tenían un dispositivo de resincronización cardiaca, y eso limita en parte los resultados para pacientes sin indicación de resincronización. La segunda es el claro beneficio obtenido en los pacientes menores de 70 años, que suponen la inmensa mayoría de los implantes en nuestro país6,7. En tercer lugar, los resultados de 2 metanálisis siguen mostrando de manera constante un beneficio del DAI en esta población de pacientes, con una reducción en el riesgo relativo de muerte del 25%19,20. Por último, la única guía publicada tras los resultados del DANISH mantiene la indicación de implante de DAI en prevención primaria para los pacientes con miocardiopatía dilatada (clase I, nivel de evidencia A)1.
No hay cambios en cuanto a las características epidemiológicas de los pacientes respecto a registros previos. Siguen predominando los pacientes con disfunción ventricular grave y en NYHA II y III. Tampoco en el tipo de especialista que realiza el implante, y en la gran mayoría de los casos se llevó a cabo en el laboratorio de electrofisiología.
Diferencias entre comunidades autónomasAl igual que en años anteriores, los datos reflejados en el registro de 2019 confirman que se mantienen las diferencias en la tasa de implantes por millón de habitantes entre comunidades autónomas. Por encima de la media se encuentran varias: Cantabria (255), Principado de Asturias (200), Aragón (180), Galicia (175), País Vasco (172), Comunidad Valenciana (166), Castilla-La Mancha (165), Comunidad Foral de Navarra (162), Castilla y León (157), Extremadura (156) y Comunidad de Madrid (156). Por debajo de la media, Cataluña (135), Región de Murcia (128), La Rioja (126), Andalucía (121), Islas Baleares (121) y Canarias (116). Se observa un incremento generalizado en la tasa de implantes por millón de habitantes en 2019. Únicamente el Principado de Asturias (200 frente a 214 en 2018), Extremadura (156 frente a 168 en 2018) y Canarias (116 frente a 118 en 2018) muestran una menor tasa de implantes por millón de habitantes en comparación con 2018. La diferencia entre las comunidades con mayor y menor tasa de implantes sigue siendo importante, lo cual es difícil de explicar en el marco de un sistema de salud como el español, que debería ser homogéneo. Dichas diferencias no se explican por el nivel de renta ni por la densidad de población, tampoco por una diferente incidencia de cardiopatía isquémica e insuficiencia cardiaca en las distintas comunidades. Esta situación podría cuestionar la equidad de nuestro sistema de salud en un ámbito tan sensible como es el de la prevención de la muerte súbita.
Comparación con otros paísesEn 2019, la tasa de implantes en los países que participan en Eucomed fue de 303/millón de habitantes (302 en 2018, 307 en 2017 y 316 en 2016), incluidos DAI y DAI-TRC. Por primera vez desde que Eucomed publica los datos de implante en Europa, la República Checa, con 458 dispositivos por millón de habitantes, fue el país con mayor número de implantes superando a Alemania (457), que había sido el país con la mayor tasa de implante de DAI entre los países europeos en los años previos. El dato que permanece inalterable es que España (157 implantes/millón) es el país con menor número de implantes. Por encima de la media se encuentran: Italia (476), Dinamarca (391), Países Bajos (369) y Polonia (327). Por debajo de la media, Austria (266), Suecia (256), Bélgica (250), Irlanda (242), Finlandia (242), Noruega (239), Suiza (230), Portugal (226), Francia (223), Grecia (213), Reino Unido (212), Hungría (164) y, en último lugar, España (157). Sin embargo, la diferencia en la tasa de implantes de España respecto a la media se ha reducido ligeramente en 2019 (157 frente a 303, en comparación con 152 frente a 302 en 2018, 138 frente a 307 en 2017, 144 frente a 320 en 2016 y 138 frente a 315 en 2015). Como se puede apreciar en estas cifras, en Europa solo 2 países muestran una tasa de implante de DAI por millón de habitantes inferior a 200: Hungría y España.
La tasa de implantes de DAI-TRC es de 119/millón de habitantes (117 en 2018, 122 en 2017, 127 en 2016 y 124 en 2015). Al igual que en el grupo total y por primera vez, la Republica Checa (204 implantes) fue el país con un mayor número de implantes, y supera a Alemania (188), que fue el segundo país en número de unidades implantadas. En el lado contrario, España (53) destaca, lamentablemente, como el país con la menor tasa de implantes. La proporción de DAI-TRC con respecto al total oscila entre el 28% de Dinamarca, el 31% de Irlanda y el 45% de República Checa. La media europea es del 39%. Por encima se encuentran República Checa, Finlandia, Francia, Alemania, Hungría, Italia, Portugal, Suiza y Reino Unido. Por debajo del 30%, solo Dinamarca. España tiene una proporción del 33%21.
Los países del entorno tienen las mismas diferencias regionales14,22 que se aprecian en el registro español, y no existe una explicación sencilla que pueda explicarlo. Se invoca el número de unidades de arritmia disponibles, pero eso no guarda relación clara, al menos en España, donde comunidades con mayor número de unidades disponibles tienen menores tasas de implantes. Tampoco el nivel de renta parece guardar relación, ya que países con menor renta que la española, como Irlanda, República Checa o Polonia, están muy por encima en la tasa de implantes. Tampoco parece que la disparidad observada pueda explicarse por diferencias en prevalencia de las enfermedades cardiovasculares ni por la edad de la población. En cualquier caso, la tasa de implantes en España podría estar reflejando un menor grado de aceptación y seguimiento de las guías de práctica clínica, lo que se ha demostrado que se asocia con un incremento en la mortalidad del paciente con enfermedad cardiovascular. Esta situación que se viene reflejando en los sucesivos registros publicados nos obliga, a electrofisiólogos en primer lugar y a cardiólogos en general, a mejorar nuestra capacidad para identificar a los pacientes candidatos al implante de un DAI por las importantes consecuencias derivadas del tratamiento, que implican una reducción en la morbimortalidad de los pacientes en riesgo.
LimitacionesEste año nuestro registro recoge datos del 95% de los implantes, una cifra superior a las de años anteriores, sin alcanzar los datos de 2017, cuando el registro mostró los resultados del 97% de todos los implantes de DAI. Al igual que en ediciones anteriores, la cumplimentación de los campos recogidos en la hoja de implantes es variable y menor que la deseada. Tampoco se recogen datos prospectivos de los pacientes que permitan realizar estudios clínicos de mayor relevancia. Por último, la cumplimentación desigual de los datos de las complicaciones asociadas con el implante de DAI y la ausencia de datos de seguimiento probablemente esté subestimando la tasa real de complicaciones.
Perspectivas futuras del Registro Español de Desfibrilador Automático ImplantableEste registro es el decimosexto informe oficial. Que se haya mantenido durante tan largo tiempo es una realidad de la que deben sentirse satisfechos todos los miembros de Asociación del Ritmo Cardiaco de la SEC que participan en él. En 2019 se ha puesto en marcha una página web9 para la cumplimentación online de la hoja de implante tanto de DAI como de marcapasos, en la que han colaborado la SEC y la Agencia Española del Medicamento y Productos Sanitarios. Esta web permite el registro en tiempo real de ambos tipos de dispositivos cardiacos implantables. Deseamos que la disponibilidad de esta web facilite el grado de cumplimentación y la calidad del registro. Sin duda esta plataforma permitirá, en un futuro próximo, la realización de estudios prospectivos y mejorar la seguridad de los pacientes con dispositivos que presenten alertas de seguridad.
CONCLUSIONESEl Registro Español de Desfibrilador Automático Implantable del año 2019 recoge el 95% de los implantes realizados en España, lo que se aproxima a la práctica totalidad de la actividad y las indicaciones actuales de esta terapia en España. En 2019 el número total de implantes por millón de habitantes ha aumentado hasta el valor máximo desde que se registra esta actividad. A pesar de que este incremento ha permitido reducir ligeramente las diferencias en la tasa de implantes entre España y el resto de los países europeos, estas siguen siendo grandes, lo que nos obliga a mejorar nuestra capacidad para identificar a los pacientes que puedan beneficiarse de este tratamiento. Como en los años previos, persisten las importantes diferencias entre comunidades autónomas.
CONFLICTO DE INTERESESI. Fernández Lozano ha participado en estudios clínicos patrocinados por Medtronic, Abbott, y Biotronik y tiene becas para fellows patrocinadas por la SEC y la Fundación Interhospitalaria para la Investigación Cardiovascular. J. Osca Asensi ha participado en estudios clínicos patrocinados por Abbott, Boston y Biotronik. J. Alzueta Rodríguez ha participado en ponencias patrocinadas por Boston y tiene becas para fellows patrocinadas por la Fundación FIMABIS.