La prevención secundaria tras un síndrome coronario agudo (SCA) se ha centrado en los últimos años en reducir la concentración plasmática de colesterol unido a lipoproteínas de baja densidad (cLDL)1. Sin embargo, además del cLDL, el colesterol total se compone del unido a lipoproteínas de alta densidad (cHDL), ricas en apolipoproteína A-I, y del resto de lipoproteínas de baja densidad, denominado colesterol remanente o lipoproteínas ricas en triglicéridos (TRL), que contienen la apolipoproteína B-100 y la apolipoproteína B-482. La presencia de triglicéridos plasmáticos>260mg/dl acarrea un incremento de TRL, y con estas lipoproteínas se ha descrito un aumento del riesgo cardiovascular, aunque no de una forma tan robusta como con el cLDL2.
El objetivo del estudio es evaluar la probabilidad de sufrir un nuevo SCA en los 12 meses posteriores al evento coronario índice en función de los valores de TRL durante el ingreso. Se realizó un estudio retrospectivo en un hospital de tercer nivel. Se incluyó a todos los pacientes consecutivos ingresados por SCA desde el 1 de enero de 2013 hasta el 31 de diciembre de 2017. Se analizaron variables sociodemográficas, factores de riesgo cardiovascular, fibrilación auricular, enfermedad pulmonar obstructiva crónica, enfermedad renal crónica, técnica de revascularización, fracción de eyección del ventrículo izquierdo y tratamiento médico al alta. Se evaluó el perfil lipídico durante las primeras 72 h del ingreso, asegurando el ayuno del paciente al menos 12 h. Además, se obtuvieron valores de TRL, definido como colesterol total menos el cHDL y menos el cLDL, además del colesterol no HDL. La variable TRL y colesterol no HDL se definieron de forma dicotómica según la mediana muestral, ambas variables cuantitativas continuas con distribución no normal.
El análisis estadístico comparó las diferentes variables en el grupo en que se presentó un nuevo evento coronario tras 12 meses frente al que no lo tuvo. Se utilizó el test de la t de Student para variables cuantitativas y la prueba de la χ2 para variables cualitativas. Las comparaciones con diferencias estadísticamente significativas (p<0,05) se utilizaron en el análisis de regresión logística multivariable. Para el análisis estadístico se utilizó el programa Stata Statistical Software: Release 14 (StataCorp LP, Estados Unidos). El estudio recibió la aprobación de nuestro comité de ética. Debido a las características retrospectivas del estudio y el carácter anónimo de los datos analizados, el comité de ética no requirió consentimiento informado de los pacientes.
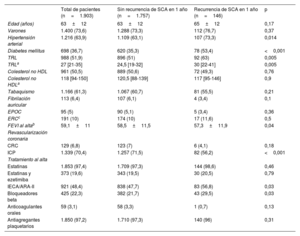
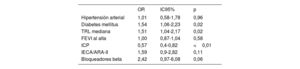
Se recogieron 2.234 pacientes, y finalmente se incluyó en el análisis a 1.903, tras excluir al resto por muerte hospitalaria durante el ingreso o porque no se pudo recoger completamente las variables reseñadas. La media de edad fue 64±12 años, con un 73% de varones. Las características de la población se muestran en la tabla 1 en función de si sufrieron o no un nuevo SCA en el seguimiento. En los pacientes con un nuevo SCA se hallaron menores cifras de fracción de eyección del ventrículo izquierdo al alta, menor frecuencia de revascularización percutánea, mayor bloqueo neurohormonal farmacológico y mayor proporción de hipertensión arterial, diabetes mellitus y TRL superior a la mediana muestral: 27 [intervalo intercuartílico, 21-35] mg/dl], con diferencias estadísticamente significativas frente al grupo de control. La mediana del colesterol no HDL fue de 118 [94-150] mg/dl, sin diferencias significativas entre grupos (tabla 1). El análisis multivariable demostró que un valor de TRL en el ingreso>27mg/dl es un factor predisponente a un nuevo SCA en los 12 meses posteriores (odds ratio=1,51; intervalo de confianza del 95%, 1,04-2,17; p=0,02) (tabla 2).
Características basales de los pacientes al ingreso por el evento coronario índice en función de si sufrieron un nuevo síndrome coronario agudo en los primeros 12 meses de seguimiento
| Total de pacientes (n=1.903) | Sin recurrencia de SCA en 1 año (n=1.757) | Recurrencia de SCA en 1 año (n=146) | p | |
|---|---|---|---|---|
| Edad (años) | 63±12 | 63±12 | 65±12 | 0,17 |
| Varones | 1.400 (73,6) | 1.288 (73,3) | 112 (76,7) | 0,37 |
| Hipertensión arterial | 1.216 (63,9) | 1.109 (63,1) | 107 (73,3) | 0,014 |
| Diabetes mellitus | 698 (36,7) | 620 (35,3) | 78 (53,4) | <0,001 |
| TRL | 988 (51,9) | 896 (51) | 92 (63) | 0,005 |
| TRLa | 27 [21-35] | 24,5 [19-32] | 30 [22-41] | 0,005 |
| Colesterol no HDL | 961 (50,5) | 889 (50,6) | 72 (49,3) | 0,76 |
| Colesterol no HDLa | 118 [94-150] | 120,5 [88-139] | 117 [95-146] | 0,9 |
| Tabaquismo | 1.166 (61,3) | 1.067 (60,7) | 81 (55,5) | 0,21 |
| Fibrilación auricular | 113 (6,4) | 107 (6,1) | 4 (3,4) | 0,1 |
| EPOC | 95 (5) | 90 (5,1) | 5 (3,4) | 0,36 |
| ERCc | 191 (10) | 174 (10) | 17 (11,6) | 0,5 |
| FEVI al altab | 59,1±11 | 58,5±11,5 | 57,3±11,9 | 0,04 |
| Revascularización coronaria | ||||
| CRC | 129 (6,8) | 123 (7) | 6 (4,1) | 0,18 |
| ICP | 1.339 (70,4) | 1.257 (71,5) | 82 (56,2) | <0,001 |
| Tratamiento al alta | ||||
| Estatinas | 1.853 (97,4) | 1.709 (97,3) | 144 (98,6) | 0,46 |
| Estatinas y ezetimiba | 373 (19,6) | 343 (19,5) | 30 (20,5) | 0,79 |
| IECA/ARA-II | 921 (48,4) | 838 (47,7) | 83 (56,8) | 0,03 |
| Bloqueadores beta | 425 (22,3) | 382 (21,7) | 43 (29,5) | 0,03 |
| Anticoagulantes orales | 59 (3,1) | 58 (3,3) | 1 (0,7) | 0,13 |
| Antiagregantes plaquetarios | 1.850 (97,2) | 1.710 (97,3) | 140 (96) | 0,31 |
ARA-II: antagonistas del receptor de la angiotensina II; CRC: cirugía de revascularización coronaria; EPOC: enfermedad pulmonar obstructiva crónica; ERC: enfermedad renal crónica; FEVI: fracción de eyección del ventrículo izquierdo; HDL: lipoproteínas de alta densidad; ICP: intervención coronaria percutánea; IECA: inhibidores de la enzima de conversión de la angiotensina; SCA: síndrome coronario agudo; TRL: lipoproteínas ricas en triglicéridos.
Los valores expresan n (%) para las variables dicotómicas, mediana [intervalo intercuartílico] para las continuas de distribución no normala y media±desviación estándar para las continuas de distribución normalb.
cEnfermedad renal crónica definida con un filtrado glomerular<30ml/min/1,73 m2.
Resultados del análisis de regresión logística usando como variable dependiente haber sufrido un nuevo síndrome coronario agudo en los primeros 12 meses de seguimiento
| OR | IC95% | p | |
|---|---|---|---|
| Hipertensión arterial | 1,01 | 0,58-1,78 | 0,96 |
| Diabetes mellitus | 1,54 | 1,06-2,23 | 0,02 |
| TRL mediana | 1,51 | 1,04-2,17 | 0,02 |
| FEVI al alta | 1,00 | 0,87-1,04 | 0,58 |
| ICP | 0,57 | 0,4-0,82 | <0,01 |
| IECA/ARA-II | 1,59 | 0,9-2,82 | 0,11 |
| Bloqueadores beta | 2,42 | 0,97-6,08 | 0,06 |
ARA-II: antagonistas del receptor de la angiotensina II; FEVI: fracción de eyección del ventrículo izquierdo; IC95%: intervalo de confianza del 95%; ICP: intervención coronaria percutánea; IECA: inhibidores de la enzima de conversión de la angiotensina; OR: odds ratio; TRL: lipoproteínas ricas en triglicéridos.
Este es el primer trabajo donde se refleja que cifras de TRL elevadas incrementan el riesgo de un SCA en los 12 meses siguientes a un evento coronario índice. En la prevención secundaria de pacientes con enfermedad coronaria previa (ECp), se recomiendan cifras de cLDL<55mg/dl e incluso se recomienda reducir el colesterol no HDL plasmático por debajo de 85 mg/dl1. Sin embargo, no se describe un objetivo de TRL.
Nuestro trabajo pone de manifiesto que los valores de TRL elevados al ingreso pueden predecir el riesgo de un nuevo evento coronario; esta relación no se encontró con el colesterol no HDL. Tienen mayor riesgo cardiovascular los pacientes con valores de TRL altos e incluso la reducción del TRL con estatinas en pacientes con ECp puede reducir el riesgo de eventos cardiovasculares3. Asimismo, Duran et al. evidenciaron que el riesgo de sufrir un SCA o enfermedad arterial periférica se incrementaba con mayores cifras de TRL4. Incluso el TRL puede suponer un factor independiente de eventos cardiovasculares en pacientes con ECp y valores de cLDL<70mg/dl5.
El TRL tiene una vida media más larga y es menos abundante en plasma que el cLDL, y por ello la prevención secundaria se ha centrado más en el cLDL2. Las apolipoproteínas E y C-III transportadas por el TRL son indispensables para su endocitosis. La formación de las células espumosas requiere la oxidación previa del cLDL; en cambio, los TRL son directamente fagocitados por los macrófagos y son más potentes que el cLDL para la génesis de células espumosas2,4. Por lo tanto, la aparición de eventos cardiovasculares se puede explicar por un depósito de colesterol más eficiente y la mayor aterogenicidad del TRL.
Las principales limitaciones de nuestro estudio son las inherentes a un estudio retrospectivo y observacional. Nuestros datos suponen que la prevención secundaria en pacientes con ECp se debe centrar también en el TRL pues, aunque no se pueda sacar conclusiones definitivas, permite establecer una hipótesis con potencial impacto clínico en el que esta variable podría suponer un factor predictor de nuevos eventos coronarios en el seguimiento.
FINANCIACIÓNLos autores declaran ausencia de financiación de este trabajo.
CONTRIBUCIÓN DE LOS AUTORESN. Báez-Ferrer: diseño del estudio, dirección del grupo de trabajo y elaboración inicial del manuscrito. M.A. Rivero-García y J.J. Castro-Martín: recopilación de datos clínicos. A. Domínguez-Rodríguez y P. Avanzas: revisión crítica del contenido intelectual del documento. N. Báez-Ferrer y P. Abreu-González: corrección del manuscrito y aprobación final.
CONFLICTO DE INTERESESP. Avanzas es editor asociado de Revista Española de Cardiología; se ha seguido el procedimiento editorial establecido en la Revista para garantizar la gestión imparcial del manuscrito. Los demás autores declaran la ausencia de conflictos de intereses.