El pronóstico de la estenosis aórtica (EAo) grave asintomática en la población anciana, que a menudo asocia fragilidad y comorbilidades no ha sido estudiado. Se propuso analizar qué factores podrían influir en la mortalidad precoz esta población.
MétodosEstudio ambispectivo de cohortes en 104 pacientes con edad ≥ 70 años y EAo grave asintomática. Se recogieron variables epidemiológicas, geriátricas, clínicas y ecocardiográficas y se compararon entre pacientes frágiles y no frágiles. Durante el seguimiento se recogió el tiempo desde el diagnóstico hasta la mortalidad.
ResultadosEl 59,6% de los pacientes eran frágiles. El 69,4% de los pacientes frágiles fallecieron, con una mediana de supervivencia de 2,52 años (IC95%, 1,36-3,69). La tasa de supervivencia global al año en estos sujetos fue del 76%. En el análisis multivariante la edad (HR=2,47; IC95%, 1,00-6,12), el índice de Charlson ≥ 5 (HR=3,75; IC95%, 1,47-9,52) y la fragilidad (HR=6,67; IC95%, 1,43-9,52) se asociaron independientemente a la mortalidad. Un 8,7% de los pacientes presentaron un índice de Charlson ≥ 5 y tuvieron una mediana de supervivencia de 1,01 años (IC95%, 0,36-1,67). El área bajo la curva receiver operating characteristic del índice de Charlson fue 0,739 (IC95%, 0,646-0,832). Los valores ≥ 5 mostraron una elevada especificidad (100%) pero baja sensibilidad.
ConclusionesExiste una elevada prevalencia de fragilidad en pacientes ancianos con EAo grave asintomáticos. La edad, un índice de Charlson ≥ 5 y la fragilidad son marcadores independientes de mortalidad, asociando un pronóstico desfavorable a corto plazo.
Palabras clave
Hay poca evidencia sobre la evolución natural de la estenosis aórtica (EAo) grave y sintomática en sujetos ancianos porque las principales series de estudio han incluido mayormente a pacientes menores de 70 años1,2. La población anciana presenta características especiales, como más morbilidad y síndromes geriátricos. Además, la detección de síntomas precoces puede ser difícil en los pacientes ancianos, sobre todo aquellos con movilidad física reducida.
La presencia de fragilidad es relativamente frecuente en pacientes con una cardiopatía. Esta enfermedad es un síndrome geriátrico que se caracteriza por un aumento de la vulnerabilidad a factores estresantes menores, que resulta en un deterioro de múltiples sistemas fisiológicos3. La fragilidad desempeña un papel importante en la selección de candidatos a implante percutáneo de válvula aórtica (TAVI)4–6 y recambio valvular aórtico (RVAo) en la población geriátrica con EAo grave7–9. En esta población, la presencia de fragilidad es altamente predictiva de malos resultados como mortalidad, discapacidad y hospitalización10. De hecho, en aproximadamente el 40% de los pacientes que se someten a TAVI, la intervención ha resultado fútil, con un resultado pobre y sin mejora de la supervivencia o la calidad de vida11. Las guías de práctica clínica recomiendan su evaluación para optimizar la selección de pacientes remitidos a tratamiento invasivo12,13. No obstante, no hay consenso sobre cuál es el mejor instrumento para evaluar la fragilidad14. Por otro lado, la EAo puede deberse en parte a la fragilidad y hay aspectos de esta que pueden ser reversibles y susceptibles de rehabilitación15. En consecuencia, una evaluación clínica de los diversos factores geriátricos y cardiológicos que puedan influir en esta población asintomática puede ser vital para prevenir la mortalidad precoz.
Otras variables relacionadas con la edad, tales como la comorbilidad, la capacidad funcional y cognitiva y la calidad de vida, pueden influir en el pronóstico de estos pacientes16. Todos estos factores deberían incluirse en una evaluación geriátrica integral. Con respecto a la alta prevalencia de comorbilidad en los pacientes geriátricos, algunas enfermedades no cardiacas influyen a corto y largo plazo en el pronóstico, independientemente del tratamiento. Se comprobó que la inclusión de una evaluación previa de la comorbilidad con el índice de comorbilidad de Charlson en el estudio preoperatorio17 era útil para predecir un mal resultado en los pacientes candidatos a un tratamiento invasivo18.
El objetivo del estudio es definir los factores de riesgo que influyen en la mortalidad precoz de una población anciana asintomática con EAo degenerativa grave.
MÉTODOSDiseño del estudioEste estudio de cohortes ambispectivo, observacional y longitudinal incluyó a 104 pacientes geriátricos de 70 años o más a quienes se había diagnosticado EAo grave asintomática. Los pacientes fueron incluidos en el estudio procedentes de una consulta externa de valvulopatías. El periodo de inclusión fue de enero de 2010 a enero de 2016, y el seguimiento se completó en junio de 2017. Los criterios de exclusión fueron: concomitancia de otra enfermedad valvular entre moderada y grave, haberse sometido a cirugía de válvula aórtica con anterioridad, presencia de síntomas en el momento de inclusión en el estudio o criterios ecocardiográficos para el RVAo19. Los datos biodemográficos recogidos fueron edad, sexo, peso, estatura, índice de masa corporal y superficie corporal. Las variables clínicas examinadas fueron factores de riesgo cardiovascular como presión arterial alta, dislipemia, diabetes mellitus tipo 2, clase funcional de la New York Heart Association, presencia de fibrilación auricular y puntuación de riesgo quirúrgico por EuroSCORE logístico20. Se recogieron todas las variables necesarias para calcular el índice de comorbilidad de Charlson17. La población en estudio se dividió en función de un valor discriminatorio ≥ 5 para determinar la influencia del índice de comorbilidad de Charlson en la mortalidad18. La fragilidad se evaluó con el cuestionario FRAIL (fatiga, resistencia, deambulación, comorbilidades y pérdida de peso) realizado por el mismo cardiólogo en el momento de la inclusión21,22, y se consideró como frágil cuando la puntuación obtenida era ≥ 3. Se analizó la población en general y según presencia o ausencia de fragilidad. Asimismo se obtuvieron el grado de dependencia utilizando la escala de Barthel y la presencia de demencia, ambas evaluadas por un geriatra23.
Los datos ecocardiográficos se obtuvieron con un sistema de ultrasonidos Philips Sonos 5500 (Andover, MA, Estados Unidos). Todos los pacientes se sometieron a un examen exhaustivo realizado por un ecocardiografista experto (M. Ramos). La gravedad del deterioro de la válvula aórtica se evaluó siguiendo las recomendaciones de la Sociedad Europea de Cardiología para evaluar los gradientes aórticos medio y máximo, el área valvular aórtica y la relación de integrales19. La hipertensión arterial pulmonar se consideró significativa cuando el gradiente tricuspídeo era ≥ 35mmHg24. Se consideró que la fracción de eyección del ventrículo izquierdo (FEVI) estaba conservada cuando era > 50%.
El objetivo clínico principal del estudio fue la mortalidad por cualquier causa. El seguimiento se llevó a cabo en consultas externas de cardiología o vía telefónica con el paciente o sus familiares. El periodo de seguimiento para evaluar la mortalidad duró desde el momento del diagnóstico ecocardiográfico hasta junio de 2017. La etiología principal de la mortalidad se evaluó utilizando registros clínicos electrónicos o informes de defunciones. También se obtuvieron los siguientes datos de la evaluación clínica: a) el inicio de los síntomas debidos a la EAo (síncope, disnea, dolor torácico); b) ingreso hospitalario por insuficiencia cardiaca congestiva (ICC), y c) cambios terapéuticos, tales como RVAo o TAVI. Los pacientes en quienes aparecieron síntomas fueron evaluados de nuevo por el equipo cardiológico multicisciplinario.
El ingreso por ICC se definió como hospitalización por enfermedad aguda con un diagnóstico principal de insuficiencia cardiaca según la Clasificación Internacional de Enfermedades y Problemas Relacionados con la Salud (CIE-10).
El protocolo de este proyecto de investigación fue aprobado por el Comité Ético de la Universidad Alfonso X el Sabio y conforme a las provisiones de la Declaración de Helsinki. Todos los participantes proporcionaron el consentimiento informado por escrito.
Análisis estadísticoLos datos se analizaron con la versión 21.0 del software estadístico SPSS (Statistical Package for the Social Sciences, Inc., Chicago, IL, Estados Unidos). Las variables cualitativas se presentan como frecuencias absolutas y relativas y porcentajes. En el caso de las variables cuantitativas, la normalidad se evaluó con la prueba de Kolmogorov-Smirnov, y a continuación se calcularon la media y la desviación estándar. Las variables cualitativas se compararon utilizando la prueba de la χ2 de Pearson con corrección de Yates o prueba exacta de Fisher. Las variables cuantitativas se compararon utilizando la prueba de la t de Student para muestras independientes.
La asociación entre las variables basales y la mortalidad posterior se resume como cociente de riesgos instantáneos (HR) y su intervalo de confianza del 95% (IC95%) obtenido mediante regresión de Cox. Las variables asociadas con la mortalidad (p<0,10) en el análisis univariante se seleccionaron para el análisis multivariante, que utilizaba un procedimiento retrógrado gradual para identificar las variables asociadas de manera independiente a la mortalidad. Las curvas de supervivencia se calcularon en función de la fragilidad y un índice de comorbilidad de Charlson ≥ 5. Los pacientes que sobrevivieron hasta el final del seguimiento fueron tratados como censurados.
Se calculó un valor discriminatorio para predecir la mortalidad a partir del índice de comorbilidad de Charlson utilizando la curva ROC (característica operativa del receptor) y evaluando el área bajo la curva y la sensibilidad, la especificidad y los valores predictivos positivos y negativos, todos con sus IC95%.
RESULTADOSCaracterísticas inicialesSe incluyó un total de 104 pacientes. La media de edad de los participantes era 83,3±8,8 (intervalo, 70-103) años; 62 pacientes (59,6%) cumplían criterios de fragilidad.
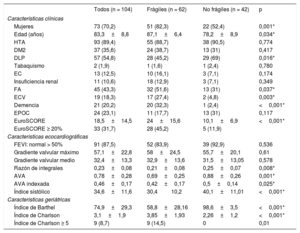
Las características basales en general y según la fragilidad se muestran en la tabla 1. Los pacientes con fragilidad eran mayores y la prevalencia de mujeres era más alta (82,3%) en ese grupo que entre los pacientes no frágiles. Con respecto a la presencia de factores de riesgo cardiovascular, entre los pacientes frágiles la prevalencia de dislipemia era inferior que entre los no frágiles, con una diferencia estadísticamente significativa (p=0,016). Se observó una alta prevalencia de comorbilidades en la población total; en los pacientes frágiles, las incidencias de fibrilación auricular, antecedentes de enfermedad cerebrovascular y demencia eran mayores que entre los pacientes no frágiles. Entre los pacientes frágiles, el 45% presentaba un EuroSCORE logístico > 20% (24±15,6%; p < 0,001).
Características clínicas, geriátricas y ecocardiográficas de toda la población en estudio
| Todos (n = 104) | Frágiles (n = 62) | No frágiles (n = 42) | p | |
|---|---|---|---|---|
| Características clínicas | ||||
| Mujeres | 73 (70,2) | 51 (82,3) | 22 (52,4) | 0,001* |
| Edad (años) | 83,3±8,8 | 87,1±6,4 | 78,2±8,9 | 0,034* |
| HTA | 93 (89,4) | 55 (88,7) | 38 (90,5) | 0,774 |
| DM2 | 37 (35,6) | 24 (38,7) | 13 (31) | 0,417 |
| DLP | 57 (54,8) | 28 (45,2) | 29 (69) | 0,016* |
| Tabaquismo | 2 (1,9) | 1 (1,6) | 1 (2,4) | 0,780 |
| EC | 13 (12,5) | 10 (16,1) | 3 (7,1) | 0,174 |
| Insuficiencia renal | 11 (10,6) | 18 (12,9) | 3 (7,1) | 0,349 |
| FA | 45 (43,3) | 32 (51,6) | 13 (31) | 0,037* |
| ECV | 19 (18,3) | 17 (27,4) | 2 (4,8) | 0,003* |
| Demencia | 21 (20,2) | 20 (32,3) | 1 (2,4) | <0,001* |
| EPOC | 24 (23,1) | 11 (17,7) | 13 (31) | 0,117 |
| EuroSCORE | 18,5±14,5 | 24±15,6 | 10,1±6,9 | <0,001* |
| EuroSCORE ≥ 20% | 33 (31,7) | 28 (45,2) | 5 (11,9) | |
| Características ecocardiográficas | ||||
| FEVI: normal > 50% | 91 (87,5) | 52 (83,9) | 39 (92,9) | 0,536 |
| Gradiente valvular máximo | 57,1±22,8 | 58±24,5 | 55,7±20,1 | 0,61 |
| Gradiente valvular medio | 32,4±13,3 | 32,9±13,6 | 31,5±13,05 | 0,578 |
| Razón de integrales | 0,23±0,08 | 0,21±0,08 | 0,25±0,07 | 0,008* |
| AVA | 0,78±0,28 | 0,69±0,25 | 0,88±0,26 | 0,001* |
| AVA indexada | 0,46±0,17 | 0,42±0,17 | 0,5±0,14 | 0,025* |
| Índice sistólico | 34,6±11,6 | 30,410,2 | 40,1±11,01 | <0,001* |
| Características geriátricas | ||||
| Índice de Barthel | 74,9±29,3 | 58,8±28,16 | 98,6±3,5 | <0,001* |
| Índice de Charlson | 3,1±1,9 | 3,85±1,93 | 2,26±1,2 | <0,001* |
| Índice de Charlson ≥ 5 | 9 (8,7) | 9 (14,5) | 0 | 0,01 |
AVA: área valvular aórtica; DLP: dislipemia; DM2: diabetes mellitus tipo 2; EC: enfermedad coronaria; ECV: enfermedad cardiovascular; EPOC: enfermedad pulmonar obstructiva crónica; FA: fibrilación auricular; FEVI: fracción de eyección del ventrículo izquierdo; HTA: hipertensión arterial.
Los valores expresan n (%) o media± desviación estándar.
Durante el periodo de seguimiento, 17 pacientes desarrollaron síntomas (disnea, angina, o síncope) (16,3%); 47 (45,2%) fueron hospitalizados por ICC y 40 (38,5%) permanecieron asintomáticos. En el seguimiento, entre los pacientes con síntomas u hospitalizados por ICC, 38 (59,4%) permanecieron en tratamiento clínico por EAo, 19 (29,7%) se sometieron a TAVI y 7 (10,9%), a cirugía de RVAo. Los motivos para mantener un tratamiento conservador tras la aparición de síntomas fueron el rechazo del equipo cardiológico debido a fragilidad, dependencia o comorbilidad grave significativas (30; 78,9%) o el rechazo del paciente (8; 21,1%). De los 7 pacientes remitidos a RVAo durante el seguimiento, solo falleció 1. De los pacientes remitidos a TAVI, 4 (21%) eran frágiles y ninguno falleció durante el seguimiento.
Los pacientes frágiles presentaban menores área valvular aórtica y área valvular aórtica indexada, índice sistólico y relación de integrales en comparación con los pacientes no frágiles (tabla 1). No se observaron diferencias estadísticamente significativas en los gradientes aórticos o la FEVI.
Las características geriátricas se muestran en la tabla 1. Los pacientes frágiles eran más dependientes según la escala de Barthel (p < 0,001) y tenían comorbilidad en mayor grado que los pacientes no frágiles. Entre los pacientes frágiles, el 14,5% presentaba un índice de comorbilidad de Charlson ≥ 5 (p < 0,001).
Curiosamente, 49 pacientes (38,5%) que se mantenían asintomáticos al final del estudio presentaban un valor estimado de la escala de Barthel de 82,9±24,39 y un índice de comorbilidad de Charlson de 1,8±1,6, y un 50% cumplía criterios de fragilidad.
MortalidadDurante una mediana de seguimiento de 2,86 [0,5-6,6] años, 47 pacientes (45,2%) fallecieron, con una mediana de tiempo hasta la muerte de 4,4 [3,75-5,18] años. La tasa general de supervivencia fue del 84% al cabo de 1 año, del 70% a los 2 años, del 62% a los 3 años, del 57% a los 4 años y del 42% a los 5 años. Las causas más frecuentes de defunción fueron ICC/shock (23; 48,9%), infección respiratoria (11; 23,4%) y otras causas no cardiacas (13; 27,7%). No se documentaron casos de muerte súbita, taquicardia ventricular o fibrilación en esta cohorte.
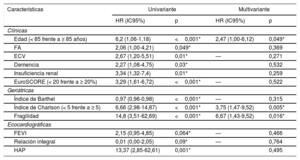
La edad y la mayor parte de variables biomédicas, geriátricas y ecocardiográficas se relacionaron con la mortalidad en los análisis univariantes. En el análisis multivariante, las variables clínicas independientes asociadas con el tiempo transcurrido hasta la muerte fueron la edad, un índice de comorbilidad de Charlson ≥ 5 y la fragilidad, el factor más importante (HR = 6,67; IC95%, 1,43-9,52) (tabla 2).
Predictores independientes de mortalidad (análisis multivariante con regresión de Cox)
| Características | Univariante | Multivariante | ||
|---|---|---|---|---|
| HR (IC95%) | p | HR (IC95%) | p | |
| Clínicas | ||||
| Edad (< 85 frente a ≥ 85 años) | 6,2 (1,06-1,18) | <0,001* | 2,47 (1,00-6,12) | 0,049* |
| FA | 2,06 (1,00-4,21) | 0,049* | 0,369 | |
| ECV | 2,67 (1,20-5,51) | 0,01* | — | 0,271 |
| Demencia | 2,27 (1,08-4,75) | 0,03* | 0,532 | |
| Insuficiencia renal | 3,34 (1,32-7,4) | 0,01* | 0,259 | |
| EuroSCORE (< 20 frente a ≥ 20%) | 3,29 (1,61-6,72) | <0,001* | — | 0,522 |
| Geriátricas | ||||
| Índice de Barthel | 0,97 (0,96-0,98) | <0,001* | — | 0,315 |
| Índice de Charlson (< 5 frente a ≥ 5) | 6,66 (2,98-14,87) | <0,001* | 3,75 (1,47-9,52) | 0,005* |
| Fragilidad | 14,8 (3,51-62,69) | <0,001* | 6,67 (1,43-9,52) | 0,016* |
| Ecocardiográficas | ||||
| FEVI | 2,15 (0,95-4,85) | 0,064* | — | 0,466 |
| Relación integral | 0,01 (0,00-2,05) | 0,09* | — | 0,764 |
| HAP | 13,37 (2,85-62,61) | 0,001* | 0,495 | |
ECV: enfermedad cardiovascular; FA: fibrilación auricular; FEVI: fracción de eyección del ventrículo izquierdo; HAP: hipertensión arterial pulmonar; HR: cociente de riesgos instantáneos; IC95%: intervalo de confianza del 95%.
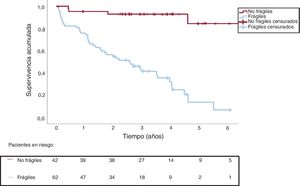
El análisis de supervivencia mostró que murieron el 69,4% de los pacientes frágiles, frente a solo el 9,5% de los no frágiles. La mediana de tiempo hasta la muerte en el caso de los pacientes frágiles fue de 2,52 (IC95%, 1,36-3,69) años. La de los no frágiles no se obtuvo (figura 1). La tasa general de supervivencia de estos pacientes fue del 76% al cabo de 1 año, el 54% a los 2 años, el 62% a los 3 años, el 32% a los 4 años y el 15% a los 5 años.
Supervivencia acumulada en función de la fragilidad: pacientes no frágiles (línea roja continua) frente a pacientes frágiles (línea azul discontinua) con estenosis aórtica grave y asintomática. La mediana de tiempo desde el diagnóstico de estenosis aórtica grave hasta la muerte fue de 2,52 años en pacientes frágiles.
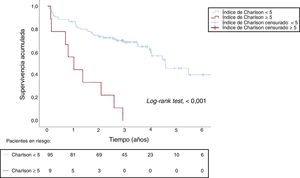
Asimismo se llevó a cabo un análisis de supervivencia utilizando un valor del índice de comorbilidad de Charlson ≥ 5 como valor discriminatorio; en el 8,7% de los pacientes se cumplió este criterio, y el 100% de estos fallecieron durante el seguimiento. La mediana de tiempo de supervivencia fue de 1,01 (IC95%, 0,36-1,67) años. Además, el 66,6% de la mortalidad se debió a una causa no cardiaca en estos pacientes (figura 2).
Supervivencia acumulada según el índice de Charlson: pacientes con un índice de Charlson < 5 (línea azul continua) y un índice de Charlson ≥ 5 (línea roja discontinua) en pacientes con estenosis aórtica asintomática y grave. La mediana de tiempo desde el diagnóstico de estenosis aórtica grave hasta la muerte fue de 1,01 años en pacientes con un índice de Charlson ≥ 5.
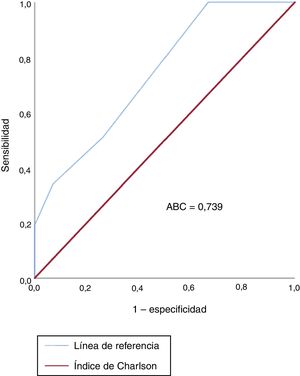
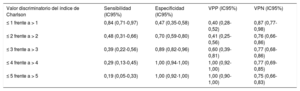
El área bajo la curva ROC del índice de comorbilidad de Charlson fue de 0,739 (IC95%, 0,646-0,832) (figura 3). La sensibilidad, la especificidad, los valores predictivos positivos y los valores predictivos negativos del índice de comorbilidad de Charlson relacionados con la mortalidad se muestran en la tabla 3.
Sensibilidad y especificidad del índice de Charlson como discriminador de la mortalidad
| Valor discriminatorio del índice de Charlson | Sensibilidad (IC95%) | Especificidad (IC95%) | VPP (IC95%) | VPN (IC95%) |
|---|---|---|---|---|
| ≤ 1 frente a > 1 | 0,84 (0,71-0,97) | 0,47 (0,35-0,58) | 0,40 (0,28-0,52) | 0,87 (0,77-0,98) |
| ≤ 2 frente a > 2 | 0,48 (0,31-0,66) | 0,70 (0,59-0,80) | 0,41 (0,25-0,56) | 0,76 (0,66-0,86) |
| ≤ 3 frente a > 3 | 0,39 (0,22-0,56) | 0,89 (0,82-0,96) | 0,60 (0,39-0,81) | 0,77 (0,68-0,86) |
| ≤ 4 frente a > 4 | 0,29 (0,13-0,45) | 1,00 (0,94-1,00) | 1,00 (0,92-1,00) | 0,77 (0,69-0,85) |
| ≤ 5 frente a > 5 | 0,19 (0,05-0,33) | 1,00 (0,92-1,00) | 1,00 (0,90-1,00) | 0,75 (0,66-0,83) |
IC95%: intervalo de confianza del 95%; VPN: valor predictivo negativo; VPP: valor predictivo positivo.
Por primera vez, se definen varios predictores de mortalidad en pacientes geriátricos asintomáticos con EAo degenerativa grave, y destacan la edad, la fragilidad y un índice de comorbilidad de Charlson ≥ 5 como factores predictivos.
Las poblaciones geriátricas con EAo grave constituyen una carga importante por los costes considerables en atención sanitaria. En la población anciana, la EAo grave puede llegar a afectar al 4,6 y el 8,1% de los pacientes de más de 75 y más de 85 años respectivamente25,26. En la población del presente estudio se observaron elevadas prevalencias de fragilidad (59,6%), dependencia de moderada a grave (49%) y comorbilidades. Todos estos factores dificultan la detección de los primeros síntomas en la población anciana, que a menudo experimenta un inicio repentino de los síntomas27. Según una revisión de Généreux et al.28, en las poblaciones con EAo asintomática grave, las tasas de supervivencia a 1 y a 5 años oscilan entre el 67 y el 97% y entre el 38 y el 83% respectivamente. En el presente estudio, la tasa general de supervivencia fue del 84% al cabo de 1 año y el 42% a los 5 años. Los resultados mostraron una tasa de supervivencia considerablemente inferior a la comunicada por Taniguchi et al. (el 58% a los 5 años) en un análisis retrospectivo29. Esta diferencia puede explicarse por la prevalencia aumentada de enfermedades concomitantes, así como por la mayor edad de la población (77,8±9,4 frente a 83,3±8,8 años).
La comorbilidad es frecuente en los pacientes ancianos; influye en los análisis de riesgo-beneficio del riesgo quirúrgico, en los resultados tardíos tras las intervenciones y en la esperanza de vida independientemente de la enfermedad valvular30,31. De un modo similar a los resultados del presente estudio, Martínez-Sellés et al.18 demostraron que en los pacientes con EAo grave y un índice de comorbilidad alto (índice de comorbilidad de Charlson ≥ 5) el pronóstico a corto plazo era malo, con una supervivencia media inferior a 1,5 años; la mortalidad se relacionó principalmente con causas no cardiacas y no pareció que los pacientes se beneficiaran del tratamiento intervencionista. El índice de comorbilidad de Charlson medio en ambos estudios fue muy parecido; no obstante, el número de pacientes con una comorbilidad elevada (≥ 5) fue mayor en el estudio de Martínez-Sellés et al. que en este. Por otro lado, es importante mencionar que la población de Martínez-Sellés et al. estaba sintomática y que la edad de inclusión en el estudio fue mayor (80 frente a 70 años), lo cual también podría influir en la evolución de estos pacientes. Este índice muestra una asociación independiente con la mortalidad y una supervivencia media de 1 año en pacientes con un valor ≥ 5. No obstante, es lógico considerar que un paciente anciano con 5 o más enfermedades concomitantes tendrá un pronóstico muy malo. Además, tal como se observó en la población del estudio, el grupo formado por pacientes frágiles sufría más comorbilidad y un mayor número de limitaciones en las actividades cotidianas que el grupo de pacientes no frágiles, lo que demuestra la interrelación de estos parámetros. Tal como Fried32 describió, la fragilidad y la comorbilidad a menudo se superponen en los sujetos ancianos, lo que lleva a un deterioro de la capacidad funcional, que resulta en un mal pronóstico.
Cuando el índice de comorbilidad de Charlson se evaluó como un discriminador de la mortalidad para estos pacientes, se halló un área bajo la curva <0,75. Un valor ≥ 4 tenía una especificidad del 100% pero una sensibilidad baja. Este hallazgo podría relacionarse con las limitaciones de este índice en los pacientes geriátricos33. El peso atribuido a cada una de las enfermedades no tiene correlación alguna con la carga de enfermedad que cada una de estas genera en la población geriátrica. Además, algunas de las enfermedades prevalentes e invalidantes que son causa de la gran mortalidad de la población anciana, como el parkinsonismo, la depresión o la cardiopatía isquémica sin infarto, no se incluyen en este índice.
La prevalencia de fragilidad fue muy alta en la población del estudio; en total, el 59,6% cumplía los criterios de fragilidad, comparado con el 49,3% del estudio de Rodríguez et al.34. Las medidas de fragilidad, incluso después de ajustar por edad y comorbilidad, son muy predictivas de malos resultados: defunción, discapacidad y hospitalización en pacientes con enfermedad cardiovascular10,35. Con respecto a la EAo, se ha demostrado que la fragilidad se relaciona con un mayor número de ingresos por ICC34. Según los resultados del estudio, los principales factores asociados con fragilidad son la edad avanzada, el sexo femenino, una carga de enfermedad alta, la discapacidad y el deterioro cognitivo31,36. Los pacientes frágiles mostraron fracciones reducidas de colesterol unido a lipoproteínas de baja densidad como consecuencia de la desnutrición proteico-calórica y la pérdida de masa muscular debido al reposo en cama, la sarcopenia y el ingreso hospitalario prolongado. Se observó una prevalencia aumentada de fibrilación auricular en la población en estudio, causante de influencias adversas en la morbilidad y la mortalidad35.
Los resultados demostraron que la fragilidad es un factor independiente de mortalidad. En total, el 69,4% de los pacientes frágiles fallecieron, con una mediana de supervivencia de 2,52 (IC95%, 1,36-3,69) años; la tasa de supervivencia a 5 años fue del 15%. Estos resultados son considerablemente inferiores a los de otros estudios realizados en la población general que no incluyeron la fragilidad28,29. Se ha demostrado ampliamente la importancia de la fragilidad como marcador pronóstico, la cual aparece como una herramienta cardiovascular vital y como uno de los principales componentes del proceso de toma de decisiones. Actualmente, la evaluación de la fragilidad es esencial para los pacientes que se someten a cirugía, en especial los que son candidatos a TAVI12,30. Prácticamente entre el 40% y el 50% de los pacientes que se someten a TAVI muestran malos resultados de salud, bien porque fallecen o porque su estado clínico no mejora37,38. No obstante, la fragilidad no debería ser una razón para la exclusión en todos los casos porque la EAo puede ser una de las causas de fragilidad y hay aspectos de esta que pueden ser reversibles. Así pues, en la población a estudio, cuatro pacientes (6,5%) con fragilidad se sometieron finalmente a TAVI con éxito, sobreviviendo al finalizar el seguimiento. En este sentido, los programas de rehabilitación podrían evitar algunos episodios de ICC y mejorar el pronóstico de las intervenciones invasivas39.
Sería interesante considerar si los parámetros actualmente utilizados para evaluar la fragilidad son válidos para los pacientes enfermos y debilitados. Quizá se debería tener en cuenta otros marcadores de la fragilidad avanzada o la discapacidad (incapacidad para andar, albúmina baja, dependencia en actividades cotidianas) para una mejor discriminación del riesgo40. Recientemente, los investigadores del estudio FRAILTY-AVR han demostrado que, tanto en TAVI como en el RVAo, el conjunto de indicadores esencial, que incluye debilidad de las extremidades inferiores, deterioro cognitivo, anemia e hipoalbuminemia, proporciona el valor predictivo más alto de mortalidad a 1 año y era el mejor predictor de empeoramiento de la discapacidad a 1 año y de la mortalidad a 30 días41.
Acorde con otros estudios, los pacientes ancianos a menudo fueron infratratados42,43. En la población en estudio, la principal razón era el rechazo del equipo cardiológico debido a la considerable fragilidad, dependencia o comorbilidad grave. Solo el 40,6% de los pacientes que presentaban síntomas eran remitidos a tratamiento invasivo. Se realizó tratamiento invasivo al 45% de la cohorte del registro PEGASO; esta proporción es similar al resultado del presente estudio43. En un estudio de Iung et al.42, se sometió a cirugía al 67% de los pacientes ancianos con EAo sintomática grave; el porcentaje fue superior al del presente estudio, pero los pacientes eran más jóvenes y la valoración de la fragilidad no se incluyó en el estudio. De hecho, la supervivencia de la población en nuestro estudio se vio afectada cuando a los pacientes que presentaban síntomas se les negó el tratamiento invasivo.
En la población del estudio, en un principio no se consideró el recambio valvular debido a la ausencia de síntomas. Sin embargo, cuando aparecieron síntomas los pacientes fueron rechazados por su estado de fragilidad. La necesidad de evaluar la fragilidad en el momento de establecer el diagnóstico de EAo grave, independientemente de los síntomas, es crucial en esta población. Hasta la fecha, la puntuación de fragilidad ha servido para decidir si se trata a un paciente sintomático; los resultados del presente estudio demuestran que una evaluación temprana de los pacientes con EAo asintomática podría mejorar la tasa de mortalidad y los resultados del tratamiento invasivo. En este sentido, el cuestionario FRAIL puede ser útil para el cribado de esta población14.
Se propone una actitud más restrictiva con respecto a los pacientes ancianos que requieren recambio valvular para mejorar los resultados de mortalidad. El cribado de fragilidad en pacientes con EAo grave asintomática permite personalizar este enfoque, independientemente de que implique un tratamiento más agresivo o la aplicación de medidas de rehabilitación para revertir aspectos mejorables de la fragilidad.
La fragilidad puede ser difícil de identificar44. La debilidad, la movilidad reducida y las limitaciones en la realización de actividades físicas cotidianas son frecuentes en pacientes frágiles, pero también podrían ser secundarias a la EAo. En consecuencia, la fragilidad en pacientes que refieren estar asintomáticos por una posible adaptación de su enfermedad podría ser una manifestación de la EAo. Teniendo en cuenta las pruebas, es crucial crear equipos multidisciplinarios centrados en los pacientes cardiacos geriátricos. Se requieren futuros estudios basados en programas específicos que ayuden a revertir la fragilidad y mejorar los resultados del tratamiento invasivo en esta población.
LimitacionesEste estudio tiene algunas limitaciones. El tamaño de la muestra es discreto, pero similar al de otros estudios de evolución natural de la enfermedad cardiaca valvular. Los pacientes incluidos en el estudio procedían de un hospital con una población geriátrica numerosa, lo cual podría asociarse con una dependencia y una fragilidad aumentadas en la población del estudio. El cuestionario FRAIL sirvió para evaluar la fragilidad; no obstante, este instrumento no el más preciso y es posible que haya sobrestimado el número de pacientes frágiles. En el caso concreto del presente estudio, este cuestionario fue lo más apropiado por su simplicidad y su fiabilidad como prueba de cribado. Además, según otros estudios35, se clasificó a los pacientes como frágiles y no frágiles, lo cual facilitó el análisis. No se incluyó a los pacientes prefrágiles, que se hallan en situación anterior a la fragilidad, y la intervención también habría podido modificar su pronóstico. Para evitar la subjetividad del entrevistador y el sesgo, habría sido deseable integrar un equipo multidisciplinario para realizar una mejor evaluación geriátrica de los pacientes. Por otro lado, durante el seguimiento, algunos pacientes terminaron por someterse a la cirugía de RVAo o a TAVI, lo cual influyó en el curso de la enfermedad y los resultados o la mortalidad. Asimismo, a algunos pacientes con síntomas se les denegó el tratamiento invasivo, lo que pudo afectar a la supervivencia de la población.
Se ha comprobado que el EuroSCORE logístico es insuficiente para predecir episodios en los pacientes ancianos con EAo grave. En este sentido, parece que el EuroSCORE II es más fiable; no obstante, aún no se hallaba disponible cuando empezó la inscripción de pacientes para el estudio45.
Muchos de los pacientes no pudieron someterse a pruebas de esfuerzo por falta de adaptación a la cinta de correr, por trastornos articulares o por alteración visual, de modo que únicamente un pequeño número de pacientes se sometieron a esta prueba. Los péptidos natriuréticos de los pacientes tampoco se determinaron de manera sistemática. Aunque pueden ser útiles para la toma de decisiones, no son demasiado específicos en la población anciana y deberían usarse con prudencia46.
Los pacientes que no habían fallecido al final del estudio se trataron como censurados. Por último, fue una sorpresa que no se registraran episodios de arritmias o muerte súbita. Puede que en los pacientes ancianos la evolución de la enfermedad sea distinta. La comorbilidad y la fragilidad podrían desempeñar un papel importante en la modificación de las causas cardiacas clásicas de la mortalidad relacionada con enfermedad aórtica degenerativa.
CONCLUSIONESEntre los factores de riesgo que influyen en la población anciana con EAo asintomática grave, la fragilidad es una condición frecuente y fue una de las principales razones para denegar el tratamiento invasivo cuando procedía. Este síndrome geriátrico fue un importante factor independiente de mortalidad y mal pronóstico. La mortalidad también se asoció con la edad y un índice de comorbilidad de Charlson ≥ 5, pero esta escala no es sensible en pacientes geriátricos.
FINANCIACIÓNEste estudio fue financiado en parte por subvenciones (a M. Ramos y a M. Quezada) de la VII Convocatoria del Banco de Santander y la Universidad Alfonso X el Sabio. Además, este estudio fue cofinanciado por el Ministerio de Sanidad de la Junta de Andalucía en el marco de la Iniciativa Territorial Integrada, número de expediente PI-0048-2017, y el Fondo Europeo de Desarrollo Regional (FEDER) dentro del Programa Operativo en Andalucía, FEDER 2014-2020.
CONFLICTO DE INTERESESNinguno.
- –
Se ha demostrado ampliamente el papel de la fragilidad como útil para orientar el proceso de toma de decisiones en pacientes sintomáticos con EAo.
- –
Evaluar la fragilidad permitirá evitar procedimientos inútiles y seleccionar a los mejores candidatos a TAVI.
- –
No obstante, la EAo puede ser la causa de la fragilidad y hay aspectos de esta que pueden ser reversibles con el tratamiento apropiado.
- –
Evaluar la fragilidad no es algo que suela hacerse hasta que se considera la posibilidad de una intervención.
- –
Los pacientes ancianos con gran número de enfermedades concomitantes tienen mal pronóstico a corto plazo y no parece que se beneficien del tratamiento intervencionista.
- –
Hay una gran prevalencia de fragilidad en los pacientes ancianos con EAo grave, a pesar de la falta de síntomas limitantes. La fragilidad puede enmascarar síntomas en esta población y podría ser una manifestación de enfermedad avanzada.
- –
La fragilidad es un marcador de mortalidad y mal pronóstico independientemente de los síntomas.
- –
Sería útil realizar un cribado de la fragilidad en el momento de establecer el diagnóstico de EAo para identificar a los candidatos a una nueva evaluación geriátrica integral.
- –
Identificar a los pacientes frágiles lo antes posible llevará a tomar las medidas apropiadas para revertir la fragilidad.
- –
El índice de comorbilidad de Charlson no es muy sensible en esta población.