Existe poca información sobre la dilatación de la aurícula izquierda (AI) y los parámetros electrocardiográficos en deportistas.
MétodosEstudio observacional multicéntrico en deportistas de competición y controles. La dilatación de la AI se definió como un volumen indexado por área de superficie corporal ≥ 34ml/m2. Se estudió su relación con parámetros electrocardiográficos auriculares.
ResultadosSe incluyó en total a 356 sujetos: 308 deportistas de competición (media de edad, 36,4±11,6 años) y 48 controles (49,3±16,1 años). Los deportistas de competición tenían un mayor volumen medio indexado de la AI (29,8±8,6 frente a 25,6±8,0ml/m2; p=0,006) y una mayor prevalencia de dilatación de la AI (113 [36,7%] frente a 5 [10,4%]; p <0,001), sin diferencias relevantes en cuanto a la duración de la onda P (106,3±12,5 frente a 108,2±7,7 ms; p=0,31), la prevalencia de bloqueo interauricular (40 [13,0%] frente a 4 [8,3%]; p=0,36) ni la puntuación Morphology-Voltage-P-wave duration (1,8±0,84 frente a 1,5±0,8; p=0,71). El entrenamiento competitivo se asoció de manera independiente con la dilatación de la AI (OR=14,7; IC95%, 4,7-44,0; p < 0,001), pero no con la duración de la onda P (OR=1,02; IC95%, 0,99-1,04), el bloqueo interauricular (OR=1,4; IC95%, 0,7-3,1) o la puntuación Morphology-Voltage-P-wave duration (OR=1,4; IC95%, 0,9-2,2).
ConclusionesLa dilatación de la AI es frecuente en deportistas de competición, pero no se acompaña de una modificación relevante en los parámetros electrocardiográficos.
Palabras clave
El ejercicio físico es beneficioso, pero si se realiza de forma intensiva, puede inducir un remodelado cardiaco potencialmente deletéreo1. Entre las características que definen el «corazón de atleta»2,3, se encuentra la dilatación de las cámaras cardiacas4. La dilatación de la aurícula izquierda (AI) en atletas de competición se puede considerar un mecanismo adaptativo, que no es secundario a un aumento de las presiones de llenado del ventrículo izquierdo ni a valvulopatía mitral5. Sin embargo, existe una clara asociación entre la dilatación de la AI y una mayor tasa de eventos cardiovasculares, incluso en sujetos sin taquiarritmias supraventriculares ni enfermedad valvular6,7. Estudios recientes han analizado los riesgos que puede entrañar la dilatación de la AI en deportistas, principalmente debido a la posible predisposición a la fibrilación auricular8.
La ecocardiografía es el método utilizado más ampliamente para evaluar el volumen de la AI9, y el volumen de la AI indexado por área de superficie corporal (ViAI) ha mostrado valor pronóstico10. Estudios previos han indicado una pobre correlación entre los índices electrocardiográficos de la onda P y el tamaño de la AI en la población general11. La relación entre la dilatación de la AI y las características de la electrofisiología auricular no se ha analizado en deportistas de competición, un grupo en el que no está claro cuál es el límite superior para definir el tamaño normal de la AI4,5. Nuestro objetivo es analizar la dilatación de la AI, la duración de la onda P y el bloqueo interauricular (BIA) en deportistas de alta competición.
MÉTODOSALMUDAINA (Análisis y Lectura de Mediciones Uniformes de Dilatación Auricular Izquierda Notificadas en Atletas) es un estudio observacional retrospectivo de ámbito nacional en el que han participado 9 centros de nuestro país. El periodo de estudio comprendió de enero a septiembre de 2020. Los individuos que reunían las condiciones para participar en el estudio tenían una edad ≥ 16 años y se debía disponer de un electrocardiograma (ECG) digitalizado y un ecocardiograma transtorácico realizados el mismo día. Los criterios de exclusión fueron los siguientes: a) cardiopatía isquémica, valvulopatía moderada o grave, fracción de eyección del ventrículo izquierdo <50% o miocardiopatía primaria conocida (hipertrófica, dilatada, arritmogénica o no compactada); b) arritmias relevantes; c) dispositivos cardiacos implantados; d) ausencia de ondas P medibles en el ECG de superficie; e) mala ventana transtorácica; f) anomalías y deformidades de la pared torácica, y g) enfermedad pulmonar obstructiva crónica.
Se seleccionaron los casos que cumplían la definición de consenso de atleta de competición (aquel que practica un deporte individual o de equipo que requiere una competición regular contra otros deportistas, otorga una gran importancia a la excelencia y el éxito y exige un entrenamiento sistemático y generalmente de intensidad)12,13 en deportes de habilidad, potencia, de resistencia o mixtos, a nivel nacional o internacional.
Los controles seleccionados fueron individuos que no participaban en deportes de competición (aunque sí de forma recreativa) y no realizaban programas de entrenamiento regular.
Se obtuvo un ECG de superficie de 12 derivaciones en reposo de cada sujeto de acuerdo con los estándares establecidos (25mm/s y 10mm/mV), con una amplitud de filtrado de 0,05-150Hz y filtro de 50Hz. Se analizaron los siguientes parámetros de la onda P: a) duración; b) voltaje en la derivación I, y c) la puntuación MVP (Morphology-Voltage-P-wave duration) de la onda P14. Se analizó la presencia de BIA, tanto parcial (definido por una duración de la onda P ≥ 120ms, con una polaridad positiva en las derivaciones inferiores) como avanzado (duración de la onda P ≥ 120ms con una morfología bifásica [±] en derivaciones inferiores)15. La puntuación MVP es una escala de riesgo que puede ayudar a predecir la aparición de fibrilación auricular de novo, y se calcula asignando puntos según la morfología de la onda P en las derivaciones inferiores (0-2), su voltaje en la derivación I (0-2) y su duración (0-2)14. La duración de la onda P se midió manualmente en un laboratorio central utilizando el software GeoGebra 4.2 después de amplificar el tamaño original del ECG por un factor de 20. Todas las mediciones se realizaron por un observador cegado a los datos clínicos y ecocardiográficos de los sujetos y, en caso de duda, se consultó a un segundo observador experto.
Los ecocardiogramas transtorácicos Doppler bidimensionales se analizaron por ecocardiografistas experimentados y adquiridos de acuerdo con las directrices de la American Society of Echocardiography/European Association of Cardiovascular para la cuantificación de las cámaras cardiacas9. El tamaño de la AI se cuantificó en telesístole con las siguientes medidas promediadas después de 3 ciclos consecutivos: a) diámetro anteroposterior de la AI (plano paraesternal del eje largo); b) área de la AI (plano apical de 4 cámaras), y c) volumen de la AI (en planos apical de 2 y 4 cámaras, mediante el método de disco biplano modificado). El volumen de la AI se indexó por el área de superficie corporal para obtener el ViAI. Un ViAI ≥ 34ml/m2 definió la dilatación de la AI9,16. En los casos en que no se pudo calcular el ViAI, se empleó el criterio de área de la AI (≥ 20cm2) para definir la dilatación de la AI9. La dilatación de la aurícula derecha se definió con el criterio de área (> 18cm2) o volumen indexado (25 ml/m2).
Se registraron las características clínicas basales de todos los participantes: la edad, el peso, la estatura, los factores de riesgo cardiovascular, las comorbilidades, la historia familiar de muerte súbita y el tratamiento farmacológico. La presión arterial se midió con dispositivos automáticos después de un periodo en reposo de 5min.
Este estudio cumplió con la Declaración de Helsinki y se aprobó por el Comité de Ética local del hospital coordinador. Al tratarse de un estudio estrictamente observacional, descriptivo y de carácter retrospectivo, en el que ningún participante se sometió a intervención alguna, el Comité de Ética concedió la exención del consentimiento informado.
Análisis estadísticoLas variables categóricas se expresan como frecuencias y porcentajes. Las variables continuas se presentan como media±desviación estándar o mediana [intervalo intercuartílico] si no siguieron una distribución normal. Se utilizó la prueba de la χ2 para la comparación de variables categóricas y la prueba de la t de Student o la prueba de Kruskall-Wallis o de analysis of variance (ANOVA) para la comparación de variables continuas. Mediante regresión logística multivariante, se analizó la relación entre el entrenamiento competitivo y la presencia de dilatación de la AI y los índices de electrocardiografía auricular. Todas las variables se ingresaron inicialmente en el modelo y la selección se realizó mediante la técnica de regresión escalonada hacia atrás (backward selection-stepwise regression). Para estudiar la asociación de la dilatación de la AI con la práctica de deporte competitivo se realizó también un ajuste por puntuación de propensión. Para ello se recodificaron las variables numéricas y los valores perdidos para no perder tamaño muestral. El modelo logístico para predecir entre casos y controles mostró una calibración (Hosmer-Lemeshow, p=0,549) y una discriminación (área bajo la curva receiver operating characteristic [ROC], 0,891) adecuadas. Todas las pruebas estadísticas se basaron en una prueba de hipótesis de 2 colas. El análisis estadístico se realizó con el paquete de software SPSS, versión 23.0 (IBM, Estados Unidos).
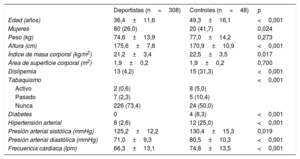
RESULTADOSLa población final incluyó a 356 sujetos caucásicos: 308 casos y 48 controles. La tabla 1 resume las características basales de los participantes. En comparación con los controles, el grupo de deportistas era más joven (36,4±11,6 frente a 49,3±16,1 años) y tenía una menor prevalencia de factores de riesgo cardiovascular, con cifras de presión arterial sistólica y diastólica y de frecuencia cardiaca más bajas. Los deportes de resistencia (n=221, 71,8%) fueron los más practicados en el subgrupo de atletas de competición (seguido de los de potencia, n=35 [11,4%] y de los que combinan ambas modalidades, n=52 [16,9%]).
Características clínicas basales de los deportistas y los controles
| Deportistas (n=308) | Controles (n=48) | p | |
|---|---|---|---|
| Edad (años) | 36,4±11,6 | 49,3±16,1 | <0,001 |
| Mujeres | 80 (26,0) | 20 (41,7) | 0,024 |
| Peso (kg) | 74,6±13,9 | 77,0±14,2 | 0,273 |
| Altura (cm) | 175,6±7,8 | 170,9±10,9 | <0,001 |
| Índice de masa corporal (kg/m2) | 21,2±3,4 | 22,5±3,5 | 0,017 |
| Área de superficie corporal (m2) | 1,9±0,2 | 1,9±0,2 | 0,700 |
| Dislipemia | 13 (4,2) | 15 (31,3) | <0,001 |
| Tabaquismo | <0,001 | ||
| Activo | 2 (0,6) | 8 (5,0) | |
| Pasado | 7 (2,3) | 5 (10,4) | |
| Nunca | 226 (73,4) | 24 (50,0) | |
| Diabetes | 0 | 4 (8,3) | <0,001 |
| Hipertensión arterial | 8 (2,6) | 12 (25,0) | <0,001 |
| Presión arterial sistólica (mmHg) | 125,2±12,2 | 130,4±15,3 | 0,019 |
| Presión arterial diastólica (mmHg) | 71,0±9,3 | 80,5±10,3 | <0,001 |
| Frecuencia cardiaca (lpm) | 66,3±13,1 | 74,8±13,5 | <0,001 |
Los valores expresan n (%) o media±desviación estándar.
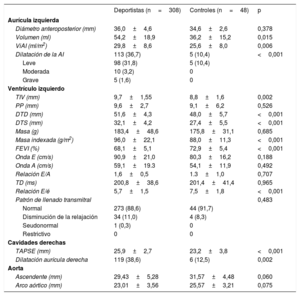
La tabla 2 resume las características ecocardiográficas de ambos grupos. En comparación con los controles, los deportistas mostraban un mayor ViAI (29,8±8,6 frente a 25,6±8,0ml/m2) y una mayor prevalencia de dilatación de la AI (el 36,7 frente al 10,4%). El espesor del tabique interventricular, los volúmenes del ventrículo izquierdo y la excursión sistólica del plano anular tricuspídeo también fueron mayores en los atletas que en los controles.
Datos ecocardiográficos de los deportistas y los controles
| Deportistas (n=308) | Controles (n=48) | p | |
|---|---|---|---|
| Aurícula izquierda | |||
| Diámetro anteroposterior (mm) | 36,0±4,6 | 34,6±2,6 | 0,378 |
| Volumen (ml) | 54,2±18,9 | 36,2±15,2 | 0,015 |
| ViAI (ml/m2) | 29,8±8,6 | 25,6±8,0 | 0,006 |
| Dilatación de la AI | 113 (36,7) | 5 (10,4) | <0,001 |
| Leve | 98 (31,8) | 5 (10,4) | |
| Moderada | 10 (3,2) | 0 | |
| Grave | 5 (1,6) | 0 | |
| Ventrículo izquierdo | |||
| TIV (mm) | 9,7±1,55 | 8,8±1,6 | 0,002 |
| PP (mm) | 9,6±2,7 | 9,1±6,2 | 0,526 |
| DTD (mm) | 51,6±4,3 | 48,0±5,7 | <0,001 |
| DTS (mm) | 32,1±4,2 | 27,4±5,5 | <0,001 |
| Masa (g) | 183,4±48,6 | 175,8±31,1 | 0,685 |
| Masa indexada (g/m2) | 96,0±22,1 | 88,0±11,3 | <0,001 |
| FEVI (%) | 68,1±5,1 | 72,9±5,4 | <0,001 |
| Onda E (cm/s) | 90,9±21,0 | 80,3±16,2 | 0,188 |
| Onda A (cm/s) | 59,1±19.3 | 54,1±11,9 | 0,492 |
| Relación E/A | 1,6±0,5 | 1.3±1,0 | 0,707 |
| TD (ms) | 200,8±38,6 | 201,4±41,4 | 0,965 |
| Relación E/é | 5,7±1,5 | 7,5±1,8 | <0,001 |
| Patrón de llenado transmitral | 0,483 | ||
| Normal | 273 (88,6) | 44 (91,7) | |
| Disminución de la relajación | 34 (11,0) | 4 (8,3) | |
| Seudonormal | 1 (0,3) | 0 | |
| Restrictivo | 0 | 0 | |
| Cavidades derechas | |||
| TAPSE (mm) | 25,9±2,7 | 23,2±3,8 | <0,001 |
| Dilatación aurícula derecha | 119 (38,6) | 6 (12,5) | 0,002 |
| Aorta | |||
| Ascendente (mm) | 29,43±5,28 | 31,57±4,48 | 0,060 |
| Arco aórtico (mm) | 23,01±3,56 | 25,57±3,21 | 0,075 |
AI: aurícula izquierda; DTD: diámetro telediastólico; DTS: diámetro telesistólico; FEVI: fracción de eyección del ventrículo izquierdo; PP: pared posterior; TAPSE: excursión sistólica del plano del anillo tricuspídeo; TD: tiempo de desaceleración; TIV: tabique interventricular; ViAI: volumen de la aurícula izquierda indexado al área de superficie corporal.
Los valores expresan n (%) o media±desviación estándar.
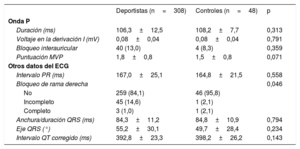
La tabla 3 muestra datos sobre la evaluación del ECG. No hubo diferencias significativas en los índices electrocardiográficos entre atletas y controles: duración de la onda P (106,3±12,5 frente a 108,2±7,7 ms), prevalencia de BIA (40 [13,0%] frente a 4 [8,3%]) y puntuación MVP (1,8±0,84 frente a 1,5±0,8). Solo se detectó 1 caso de BIA avanzado en un deportista de 37 años sin comorbilidad, que practicaba atletismo unas 16 h semanales y no presentaba dilatación de la AI.
Datos del ECG de deportistas y controles
| Deportistas (n=308) | Controles (n=48) | p | |
|---|---|---|---|
| Onda P | |||
| Duración (ms) | 106,3±12,5 | 108,2±7,7 | 0,313 |
| Voltaje en la derivación I (mV) | 0,08±0,04 | 0,08±0,04 | 0,791 |
| Bloqueo interauricular | 40 (13,0) | 4 (8,3) | 0,359 |
| Puntuación MVP | 1,8±0,8 | 1,5±0,8 | 0,071 |
| Otros datos del ECG | |||
| Intervalo PR (ms) | 167,0±25,1 | 164,8±21,5 | 0,558 |
| Bloqueo de rama derecha | 0,046 | ||
| No | 259 (84,1) | 46 (95,8) | |
| Incompleto | 45 (14,6) | 1 (2,1) | |
| Completo | 3 (1,0) | 1 (2,1) | |
| Anchura/duración QRS (ms) | 84,3±11,2 | 84,8±10,9 | 0,794 |
| Eje QRS (°) | 55,2±30,1 | 49,7±28,4 | 0,234 |
| Intervalo QT corregido (ms) | 392,8±23,3 | 398,2±26,2 | 0,143 |
ECG: electrocardiograma; MVP: Morphology-Voltage-P-wave duration.
Los valores expresan n (%) o media±desviación estándar.
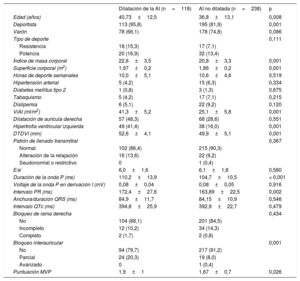
La tabla 4 muestra la comparación de los sujetos con y sin dilatación de la AI. Los sujetos con dilatación de la AI presentaban mayores media de edad, duración de la onda P, frecuencia de BIA y puntuación en el MVP (1,9±1,0 frente a 1,7±0,7; p=0,01). Como solo 5 controles tuvieron dilatación de la AI, las diferencias en los parámetros electrocardiográficos de activación auricular se debieron principalmente a los atletas (tabla 5).
Características clínicas, ecocardiográficas y electrocardiográficas de los sujetos con y sin dilatación de la aurícula izquierda
| Dilatación de la AI (n=118) | AI no dilatada (n=238) | p | |
|---|---|---|---|
| Edad (años) | 40,73±12,5 | 36,8±13,1 | 0,008 |
| Deportista | 113 (95,8) | 195 (81,9) | 0,001 |
| Varón | 78 (66,1) | 178 (74,8) | 0,086 |
| Tipo de deporte | 0,111 | ||
| Resistencia | 18 (15,3) | 17 (7,1) | |
| Potencia | 20 (16,9) | 32 (13,4) | |
| Índice de masa corporal | 22,6±3,5 | 20,8±3,3 | 0,001 |
| Superficie corporal (m2) | 1,97±0,2 | 1,86±0,2 | 0,001 |
| Horas de deporte semanales | 10,0±5,1 | 10,6±4,6 | 0,519 |
| Hipertensión arterial | 5 (4,2) | 15 (6,3) | 0,334 |
| Diabetes mellitus tipo 2 | 1 (0,8) | 3 (1,3) | 0,675 |
| Tabaquismo | 5 (4,2) | 17 (7,1) | 0,215 |
| Dislipemia | 6 (5,1) | 22 (9,2) | 0,120 |
| ViAI (ml/m2) | 41,3±5,2 | 25,1±5,8 | 0,001 |
| Dilatación de aurícula derecha | 57 (48,3) | 68 (28,6) | 0,551 |
| Hipertrofia ventricular izquierda | 49 (41,4) | 38 (16,0) | 0,001 |
| DTDVI (mm) | 52,6±4,1 | 49,9±5,1 | 0,001 |
| Patrón de llenado transmitral | 0,367 | ||
| Normal | 102 (86,4) | 215 (90,3) | |
| Alteración de la relajación | 16 (13,6) | 22 (9,2) | |
| Seudonormal o restrictivo | 0 | 1 (0,4) | |
| E/e’ | 6,0±1,6 | 6,1±1,8 | 0,580 |
| Duración de la onda P (ms) | 110,2±13,9 | 104,7±10,5 | < 0,001 |
| Voltaje de la onda P en derivación I (mV) | 0,08±0,04 | 0,08±0,05 | 0,916 |
| Intervalo PR (ms) | 172,4±27,6 | 163,89±22,5 | 0,002 |
| Anchura/duración QRS (ms) | 84,9±11,7 | 84,15±10,9 | 0,546 |
| Intervalo QTc (ms) | 394,8±25,9 | 392,9±22,7 | 0,479 |
| Bloqueo de rama derecha | 0,434 | ||
| No | 104 (88,1) | 201 (84,5) | |
| Incompleto | 12 (10,2) | 34 (14,3) | |
| Completo | 2 (1,7) | 2 (0,8) | |
| Bloqueo interauricular | 0,001 | ||
| No | 94 (79,7) | 217 (91,2) | |
| Parcial | 24 (20,3) | 19 (8,0) | |
| Avanzado | 0 | 1 (0,4) | |
| Puntuación MVP | 1,9±1 | 1,67±0,7 | 0,026 |
AI: aurícula izquierda; DTDVI: diámetro telediastólico del ventrículo izquierdo; MVP: Morphology-Voltage-P-wave duration; ViAI: volumen indexado de la AI por superficie corporal.
Los valores expresan n (%) o media±desviación estándar.
Valores de onda P de los deportistas y los controles con y sin dilatación de la aurícula izquierda
| Deportistas (n=308) | Dilatación de la AI (n=113) | Sin dilatación de la AI (n=195) | p |
|---|---|---|---|
| Duración de la onda P (ms) | 110,3±14,1 | 103,9±10,9 | <0,001 |
| Bloqueo interauricular | 23 (20,4) | 17 (8,8) | 0,004 |
| Puntuación MVP | 1,9±1,0 | 1,7±0,7 | 0,081 |
| Controles (n=48) | Dilatación de la AI (n=5) | Sin dilatación AI (n=43) | |
|---|---|---|---|
| Duración de la onda P (ms) | 108,4±7,4 | 108,1±7,8 | 0,939 |
| Bloqueo interauricular | 1 (20,0) | 3 (7,0) | 0,366 |
| Puntuación MVP | 2,0±1,2 | 1,5±0,4 | 0,177 |
AI: aurícula izquierda; MVP: Morphology-Voltage-P-wave duration.
Los valores expresan n (%) o media±desviación estándar.
No se encontró correlación significativa entre la duración de la onda P y el ViAI ni en la muestra total (coeficiente de correlación lineal r=0,01; p=0,901) ni en el grupo de deportistas (r=0,004; p=0,966).
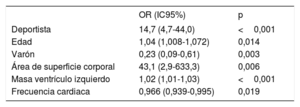
La tabla 6 muestra el análisis multivariado en lo que respecta a la dilatación de la AI. El entrenamiento competitivo se asoció de manera independiente con la dilatación de la AI (odds ratio [OR]=14,7; intervalo de confianza del 95% [IC95%], 4,7-44,0). También se forzó la inclusión en el modelo de factores de riesgo cardiovascular, diámetros ventriculares, duración del intervalo PR y duración de la onda P, sin que se produjeran cambios relevantes en la asociación de la práctica de deportes de competición y la dilatación de la AI.
Análisis multivariado con los predictores independientes de dilatación de la aurícula izquierda
| OR (IC95%) | p | |
|---|---|---|
| Deportista | 14,7 (4,7-44,0) | <0,001 |
| Edad | 1,04 (1,008-1,072) | 0,014 |
| Varón | 0,23 (0,09-0,61) | 0,003 |
| Área de superficie corporal | 43,1 (2,9-633,3) | 0,006 |
| Masa ventrículo izquierdo | 1,02 (1,01-1,03) | <0,001 |
| Frecuencia cardiaca | 0,966 (0,939-0,995) | 0,019 |
IC95%: intervalo de confianza del 95%; OR: odds ratio.
Sin embargo, el entrenamiento competitivo no se asoció con la duración de la onda P (OR=1,02; IC95%, 0,99-1,04; p=0,19), la puntuación MVP (OR=1,4; IC95%, 0,9-2,2; p=0,14) ni la presencia de BIA (OR=1,4; IC95%, 0,7-3,1; p=0,34). Las únicas variables que se asociaron de forma independiente con la presencia de BIA fueron la edad en años (OR=1,05; IC95%, 1,01-1,09; p=0,015) y la masa del ventrículo izquierdo en gramos (OR=1,013; IC95%, 1,004-1,023; p=0,06).
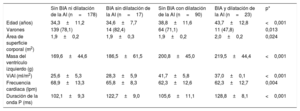
La tabla 7 muestra las principales diferencias en las características clínicas, ecocardiográficas y electrocardiográficas de los deportistas en función de la presencia de BIA y de dilatación de la AI. Comparados con los otros 3 grupos, los deportistas con BIA y dilatación de la AI eran más añosos y con más frecuencia mujeres y tenían una mayor masa de ventrículo izquierdo.
Principales diferencias en las características clínicas, ecocardiográficas y electrocardiográficas de los deportistas en función de la presencia de bloqueo interauricular y dilatación de la aurícula izquierda
| Sin BIA ni dilatación de la AI (n=178) | BIA sin dilatación de la AI (n=17) | Sin BIA con dilatación de la AI (n=90) | BIA y dilatación de la AI (n=23) | p* | |
|---|---|---|---|---|---|
| Edad (años) | 34,3±11,2 | 34,6±7,7 | 38,8±11,6 | 43,7±12,8 | <0,001 |
| Varones | 139 (78,1) | 14 (82,4) | 64 (71,1) | 11 (47,8) | 0,013 |
| Área de superficie corporal (m2) | 1,9±0,2 | 1,9±0,3 | 1,9±0,2 | 2,0±0,2 | 0,024 |
| Masa del ventrículo izquierdo (g) | 169,6±44,6 | 186,5±61,5 | 200,8±45,0 | 219,5±44,4 | <0,001 |
| ViAI (ml/m2) | 25,6±5,3 | 28,3±5,9 | 41,7±5,8 | 37,0±0,1 | <0,001 |
| Frecuencia cardiaca (lpm) | 68,9±13,3 | 65,8±8,3 | 62,3±12,6 | 62,3±12,7 | 0,004 |
| Duración de la onda P (ms) | 102,1±9,3 | 122,7±9,0 | 105,6±11,1 | 128,8±8,1 | <0,001 |
AI: aurícula izquierda; BIA: bloqueo interauricular; ViAI: volumen indexado de la AI por superficie corporal.
La tabla 8 muestra la asociación de la dilatación de la AI con la práctica de deporte competitivo mediante el ajuste por puntuación de propensión.
Asociación de la dilatación de la aurícula izquierda con la práctica de deporte competitivo mediante el ajuste por puntuación de propensión
| OR (IC95%) | p | |
|---|---|---|
| Ajustado por PS | 9,19 (2,70-31,32) | <0,001 |
| Estratificado por PS | 6,49 (2,19-19,26) | 0,001 |
| Emparejado por PS | 10,54 (2,00-55,47) | 0,005 |
| Probabilidad inversa de los pesos | 13,91 (3,23-59,97) | <0,001 |
IC95%: intervalo de confianza del 95%; OR: odds ratio; PS: puntuación de propensión.
Nuestro estudio muestra que, a pesar de ser más jóvenes y sanos que los controles, los atletas tienen una prevalencia mucho mayor de dilatación de la AI, aunque esta se correlaciona escasamente con alteraciones electrocardiográficas.
El remodelado y la dilatación de la AI en los deportistas son características casi definitorias del corazón del atleta3,4. Sin embargo, el umbral para definir el tamaño normal de la AI en los deportistas es aún objeto de debate5,17. Dos metanálisis han demostrado que el volumen de la AI es significativamente mayor en los deportistas en comparación con los controles. Sin embargo, los estudios analizados proporcionan resultados heterogéneos sobre la prevalencia de la dilatación de la AI, presumiblemente debido a discrepancias relacionadas con la disciplina deportiva (fuerza o resistencia), el nivel de entrenamiento y la edad18,19. Se han descrito tasas de dilatación de la AI de hasta un 42-48% en remeros de élite20 y en jugadores profesionales de baloncesto21,22, aunque la dilatación grave es un hallazgo poco habitual. Nuestros datos confirman tanto la asociación del deporte competitivo con la dilatación de la AI como que la dilatación grave es excepcional (solo el 1,6% de nuestros atletas).
La principal aportación del estudio ALMUDAINA es que demuestra que el entrenamiento competitivo en atletas no se asocia con una mayor duración de la onda P ni con la presencia de BIA. A pesar de una alta prevalencia de dilatación de la AI, no se detectaron cambios significativos en los índices electrocardiográficos auriculares. Un reciente estudio en jóvenes atletas mostró que menos del 1% tenía una duración de onda P ≥ 120ms y una porción negativa ≥ 1mm de profundidad en la derivación V123. Incluso en la población general, los criterios electrocardiográficos de dilatación de la AI muestran una baja sensibilidad11,24,25. Además, los cambios en la duración y la morfología de la onda P pueden deberse a un BIA en aurículas de tamaño normal. Este hecho se ha mostrado experimentalmente26 y en situaciones como la presencia de un tumor auricular, que pueden producir BIA sin dilatación de la AI27. Nuestro estudio también respalda que la dilatación de la AI y el BIA son 2 entidades diferentes, ya que la mayoría de nuestros atletas con dilatación de la AI no presentaron BIA.
Sin embargo, los documentos de consenso de la American Heart Association sobre deportistas recomiendan considerar cualquier alteración de la onda P, ya sean por dilatación de la AI o por BIA, como «anomalías de la onda P»28,29: creemos que esto incluso podría aumentar la confusión con respecto a la evaluación de la AI. Asimismo, el índice ECG con mayor sensibilidad diagnóstica para la dilatación de la AI (índice de Morris) tiene baja reproducibilidad30 y la negatividad de la onda P aumenta cuando el electrodo V1 se coloca en el segundo espacio intercostal31. Además, este patrón en V1 podría representar solo un defecto de la conducción interauricular25.
En cualquier caso, en comparación con los deportistas sin dilatación de la AI, aquellos con dilatación de la AI tenían una mayor duración de onda P (110 frente a 104 ms) y una mayor prevalencia de BIA (el 20 frente al 9%). Dado lo previo, se puede hipotetizar como probable que haya cierto grado de remodelado eléctrico también en los deportistas con dilatación de la AI. No obstante, el hecho de que ningún deportista con dilatación de la AI presentara BIA avanzado también indica una dilatación de la AI menos patológica en relación con la práctica deportiva.
Las recomendaciones internacionales de 2017 para la interpretación del ECG en deportistas enfatizan que la dilatación de la AI en el ECG sigue siendo un criterio límite que no requiere una evaluación cardiológica adicional, a menos que se acompañe de otras anomalías29. Los hallazgos de nuestro estudio (el entrenamiento competitivo no se asoció con los índices ECG de onda P) refuerzan esta recomendación.
Respecto a la relación de otras variables con la dilatación de la AI, nuestros datos están en concordancia con estudios previos en los que se vio una asociación de la edad32,33 y el sexo femenino con la dilatación de la AI32,34.
LimitacionesHay que reconocer ciertas limitaciones en nuestro estudio. El ViAI se calculó con ecocardiografía bidimensional y no se utilizó resonancia magnética cardiaca. Las mujeres estaban infrarrepresentadas en el grupo de deportistas, y dado que el corazón de las deportistas puede tener adaptaciones diferenciales al ejercicio23,35, nuestros resultados son principalmente extrapolables al subgrupo de varones. Nuestra muestra es heterogénea, ya que no se limita a una única práctica deportiva e incluyó a atletas con diferentes niveles e intensidad de entrenamiento. Aunque esto podría verse como una limitación, también contribuye a la generalización de nuestros hallazgos. No se analizó la correlación entre la función y la rigidez (medida por strain) de la AI36–39. La media de edad de los deportistas adultos en nuestro estudio (36 años) se puede considerar relativamente elevada. Probablemente el hecho de que el 89% practicara un deporte de resistencia (combinado con potencia en el 17%) explique, en parte, este hallazgo. En cualquier caso, algunos estudios previos realizados en atletas en España también se realizaron en poblaciones con edades relativamente elevadas: 2940, 4041 y 52 años42. El bajo número de controles (justificado por la pandemia de la COVID-19) es también una limitación, aunque en las distintas opciones de ajuste con puntuación de propensión se mantuvo una clara asociación de la dilatación de la AI con la práctica de deporte de competición. No creemos que la pandemia haya influido en las características de los controles reclutados, sino en el bajo número de individuos incluidos como controles. Merece la pena destacar que la prevalencia de la dilatación de la AI encontrada en nuestro grupo de control (10%) es superior a la previamente comunicada en población general de 35 o más años (6%)43, por lo que la diferencia entre la prevalencia de la dilatación de la AI en nuestro grupo de atletas (37%) y la población general podría ser incluso más grande. Hasta la fecha, este es el primer estudio que evalúa la asociación de la dilatación de la AI con los índices electrocardiográficos de la onda P en deportistas.
CONCLUSIONESLa dilatación de la AI es frecuente en los atletas, pero no se acompaña de una modificación relevante en los parámetros electrocardiográficos. Nuestros datos respaldan la hipótesis de que la dilatación de la AI y el BIA son 2 entidades diferentes. Estos hallazgos podrían no extrapolarse a atletas más jóvenes, en los que se deberían hacer estudios prospectivos encaminados a estudiar la dilatación de la AI y los parámetros electrocardiográficos.
- –
La relación entre la dilatación de la AI y las características electrofisiológicas auriculares no se ha analizado en atletas, un grupo en el que la definición del límite superior de la normalidad para el tamaño de la AI todavía está por determinar.
- –
ALMUDAINA es un estudio multicéntrico que evalúa la correlación entre la presencia de dilatación de la AI (por criterios anatómicos) y los parámetros electrocardiográficos de crecimiento auricular. Aunque la dilatación de la AI es frecuente en los atletas, no se acompaña de una mayor duración de la onda P, una mayor prevalencia de BIA ni una mayor puntuación en la puntuación MVP (predictor del riesgo de fibrilación auricular). Nuestros datos muestran que el deporte se acompaña de un remodelado auricular con poca expresividad en el ECG de superficie e indican que la dilatación de la AI y el BIA son entidades diferentes.
Ninguna.
CONTRIBUCIÓN DE LOS AUTORESDefinición de los objetivos y del diseño del estudio (M. Martínez-Sellés, C. Herrera), recogida de los datos (todos los autores), análisis de los datos, interpretación de los resultados y redacción del primer borrador del artículo (M. Martínez-Sellés, C. Herrera). Todos los autores revisaron y están de acuerdo con la versión final del manuscrito.
CONFLICTO DE INTERESESLos autores no tienen ningún conflicto de intereses.
Los autores quieren agradecer a José María Bellón Cano, estadístico de investigación del Instituto de Investigación Sanitaria Gregorio Marañón por la realización del ajuste mediante puntuación de propensión.