La supervivencia en cirugía cardiaca es un parámetro de calidad de la cirugía realizada. Este estudio analiza la supervivencia y los factores de riesgo asociados con la mortalidad a medio plazo en la cirugía cardiaca del Hospital Universitario Son Dureta.
MétodosDesde noviembre de 2002 hasta diciembre de 2007, se intervino a 1.938 pacientes, que fueron estratificados en cuatro grupos de edad. De los 1.900 dados de alta vivos, se pudo realizar el seguimiento de 1.844 (fecha de corte, 31 de diciembre de 2008). La supervivencia se estimó mediante curvas de Kaplan-Meier y las variables asociadas con la mortalidad a medio plazo, mediante un análisis de regresión de Cox.
ResultadosLa mortalidad hospitalaria de los 1.938 pacientes fue del 1,96% (intervalo de confianza [IC] del 95%, 1,36-2,6%). La supervivencia acumulada a 1, 3 y 5 años fue del 98, el 94 y el 90%, respectivamente. La media del tiempo de seguimiento fue de 3,2 (0,01-6,06) años. La supervivencia de los pacientes de 70 años o más fue menor que la de los menores de dicha edad (log rank test, < 0,0001). La mortalidad observada al final del seguimiento fue del 6,5% (IC del 95%, 5,4-7,7%) y se asoció de forma independiente con la edad ≥ 70 años, el antecedente de función ventricular muy deprimida (fracción de eyección < 30%), hipertensión pulmonar severa, diabetes mellitus, anemia preoperatoria, accidente cerebrovascular postoperatorio y estancia hospitalaria.
ConclusionesLos pacientes dados de alta vivos presentaron una supervivencia excelente a medio plazo. La tasa de mortalidad varió en función de la edad y de otros factores presentes antes y después de la cirugía cardiaca.
Palabras clave
La mortalidad y la morbilidad hospitalarias de los pacientes operados en cirugía cardiaca han ido disminuyendo a pesar de su envejecimiento progresivo y su complejidad creciente1. La supervivencia a corto y medio plazo y la calidad de vida de los pacientes que son dados de alta vivos del hospital después de la cirugía cardiaca también han mejorado. Esto se ha observado en la cirugía coronaria aislada, en la cirugía valvular y en la cirugía coronaria combinada con la valvular, tanto en pacientes octogenarios como en aquellos con insuficiencia ventricular izquierda grave2, 3, 4, 5, 6.
La información sobre la supervivencia a corto y medio plazo de los pacientes operados en cirugía cardiaca en España es escasa, aunque recientemente se ha publicado un interesante estudio sobre la supervivencia y la calidad de vida después del primer injerto aortocoronario (estudio ARCA)7 y otro en pacientes octogenarios operados de varias cardiopatías8. Valorar la calidad asistencial de la cirugía cardiaca realizada en un hospital requiere compararla con la de otros centros, pero resulta difícil por las diferencias existentes en la selección de los pacientes estudiados y la gran heterogeneidad tanto de los factores de riesgo presentes como de los que se analizan. El uso del EuroSCORE9, una escala de estimación del riesgo quirúrgico frecuentemente utilizada en Europa, es útil para predecir la mortalidad a corto y a largo plazo10, 11, 12, 13 y comparar los distintos resultados publicados.
La edad es un factor de riesgo independiente de mortalidad hospitalaria y de supervivencia a medio plazo14, 15 tras la cirugía cardiaca. Sin embargo, este aspecto no se ha estudiado suficientemente en nuestro país y en un mismo ámbito geográfico para poder comparar la supervivencia de los pacientes operados con la de su misma población de referencia. El objetivo de este estudio es analizar la supervivencia a medio plazo de los pacientes operados en el Servicio de Cirugía Cardiaca del Hospital Universitario Son Dureta de Palma de Mallorca. También investigamos el efecto de la edad y los potenciales factores de riesgo asociados con la mortalidad a medio plazo.
MétodosPacientesNuestro estudio incluye a todos los pacientes mayores de 17 años intervenidos consecutivamente en cirugía cardiaca mayor desde el inicio de esta actividad en el hospital en noviembre de 2002 hasta diciembre de 2007. Nuestro hospital es el centro de referencia de la sanidad pública para la cirugía cardiaca de la comunidad de las Islas Baleares y cubre la asistencia de una población cercana al millón de habitantes, aunque existen otros tres centros privados que realizan dicha actividad. Los enfermos fueron atendidos en la unidad de cuidados intensivos (UCI) de cirugía cardiaca durante su periodo postoperatorio con un protocolo estandarizado. En los pacientes operados más de una vez en distintos ingresos hospitalarios, sólo se consideró la primera operación en este hospital, lo que redujo la población final estudiada a 1.938. Dada la creciente población de pacientes octogenarios, hemos estratificado a nuestros pacientes en cuatro grupos de edad: < 60, 60-69, 70-79 y ≥ 80 años.
Los datos preoperatorios, intraoperatorios y postoperatorios se obtuvieron a partir de la base de datos del registro de cirugía cardiaca de nuestro hospital. Estos datos los introducen prospectivamente médicos intensivistas y cirujanos cardiacos. Las variables de interés analizadas fueron los factores de riesgo cardiovascular clásicos (Tabla 1) y las incluidas en la escala logística de valoración de riesgo quirúrgico (EuroSCORE logístico)16. Se estudiaron también las variables específicas en función del tipo de cirugía realizada y las complicaciones perioperatorias y postoperatorias.
Tabla 1. Variables preoperatorias de cada grupo de edad (n=1.938)
| Variables | < 60 años | 60-69 años | 70-79 años | 80-89 años | p |
| Pacientes | 605 | 575 | 691 | 67 | |
| Edad (años) | 49,6±8,9 | 65±2,9 | 74,1±2,7 | 81,4±1,4 | < 0,0001 |
| Mujeres | 160 (26,4) | 167 (29) | 272 (39,4) | 27 (40,3) | < 0,0001 |
| Cirugía | < 0,0001 | ||||
| Coronaria | 266 (44) | 265 (46) | 252 (36,5) | 21 (31,3) | |
| Valvular | 193 (32) | 179 (31,1) | 235 (34) | 22 (32,8) | |
| Coronaria+valvular | 30 (5) | 78 (13) | 157 (22,7) | 23 (34,3) | |
| Otras | 116 (19,2) | 53 (9,2) | 47 (6,8) | 1 (1,5) | |
| Tipo de cirugía | 0,006 | ||||
| Programada | 524 (86,6) | 525 (91,3) | 637 (92,2) | 60 (89,6) | |
| Urgente | 81 (13,4) | 50 (8,7) | 54 (7,8) | 7 (10,4) | |
| Peso (kg) | 78,3±15,9 | 77,1±13 | 73±11,7 | 71,8±13,6 | < 0,0001 |
| Talla (cm) | 165,4±17,9 | 162,8±16,5 | 159±18,8 | 160,8±8,1 | < 0,0001 |
| IMC | 27,98±5,14 | 28,66±4,47 | 28,26±4,27 | 27,7±4,49 | 0,058 |
| Fumadores | 218 (36) | 94 (16,4) | 51 (7,4) | 1 (1,5) | < 0,0001 |
| HTA | 277 (45,8) | 371 (64,6) | 489 (70,8) | 43 (64,2) | < 0,0001 |
| IAM previo | 167 (27,6) | 150 (26,1) | 193 (27,9) | 18 (26,9) | 0,904 |
| FE < 30% | 19 (3,1) | 28 (4,9) | 22 (3,2) | 7 (9,2) | 0,012 |
| HTP severa | 42 (6,9) | 27 (4,7) | 38 (5,5) | 1 (1,5) | 0,184 |
| Diabetes mellitus | 115 (19) | 196 (34) | 254 (37) | 21 (31,3) | < 0,0001 |
| Enfermedad arterial periférica | 35 (5,8) | 62 (10,8) | 65 (9,4) | 1 (1,5) | 0,002 |
| EPOC | 70 (11,6) | 96 (16,7) | 91 (13,2) | 7 (10,4) | 0,056 |
| IRC | 23 (3,8) | 57 (9,9) | 89 (12,9) | 11 (16,4) | < 0,0001 |
| Diálisis | 4 (0,7) | 3 (0,5) | 4 (0,6) | 0 | 0,92 |
| ACV | 43 (7,1) | 61 (10,6) | 72 (10,4) | 7 (10,4) | 0,13 |
| CC previa | 44 (7,3) | 34 (5,9) | 43 (6,2) | 2 (3) | 0,506 |
| EuroSCORE logístico | 2,3 (1,5-4,7) | 3,7 (2,4-6,2) | 6,6 (4,5-10,7) | 11,1 (7-19,9) | < 0,0001 |
| Hemoglobina (g/dl) | 13,4±1,8 | 13,1±1,7 | 12,7±1,7 | 12,4±1,7 | < 0,0001 |
| Anemia preoperatoria | 174 (29) | 198 (34) | 303 (44) | 35 (52) | < 0,0001 |
| Creatinina (mg/dl) | 1,1±0,8 | 1,1±0,4 | 1,2±0,6 | 1,2±0,4 | 0,049 |
ACV: accidente cerebrovascular; CC: cirugía cardiaca; EPOC: enfermedad pulmonar obstructiva crónica; FE: fracción de eyección; HTA: hipertensión arterial; HTP: hipertensión pulmonar; IAM: infarto agudo de miocardio; IMC: índice de masa corporal; IRC: insuficiencia renal crónica.
Los datos expresan n (%) o media±desviación estándar.
Las complicaciones cardiacas que se analizaron durante el periodo postoperatorio fueron la parada cardiaca, la fibrilación ventricular, el shock cardiogénico y el infarto agudo de miocardio. Se definió el infarto agudo de miocardio ante la presencia de nuevas ondas Q o alteraciones típicas de isquemia aguda en el electrocardiograma y de un valor de la fracción MB de la creatincinasa superior a 5 veces el límite alto de la normalidad.
Las complicaciones no cardiacas incluyeron el accidente cerebrovascular agudo, la disfunción renal y las infecciones respiratorias. Se definió el accidente cerebrovascular postoperatorio como la aparición de un déficit focal neurológico persistente durante al menos 24 h y confirmado mediante una tomografía computarizada. Los criterios para el diagnóstico de mediastinitis y de neumonía fueron los de la guía publicada por el Centro para el Control de Enfermedades. El tiempo de ventilación mecánica se definió como el tiempo durante el cual el paciente necesitó soporte ventilatorio tras la cirugía cardiaca, desde el ingreso en la UCI hasta la extubación, incluido el tiempo de ventilación mecánica asociado a las reintubaciones. El tiempo de estancia hospitalaria incluyó el tiempo transcurrido desde la cirugía cardiaca hasta el alta hospitalaria y el tiempo de estancia en la UCI, la duración del ingreso en la UCI tras la cirugía cardiaca, incluyendo los reingresos.
SeguimientoLa mortalidad hospitalaria se calculó identificando a todos los pacientes que fallecieron en el hospital. La mortalidad de los pacientes que fueron dados de alta vivos del hospital se calculó a partir de la información proporcionada por el Servicio Balear de Estadística sobre el estado vital de los pacientes a 31 de diciembre de 2008. En los pacientes que no disponían de DNI por ser extranjeros, se consultó la historia de salud electrónica para detectar si habían tenido contactos posteriores a su alta hospitalaria con el servicio de salud (6 pacientes). En el seguimiento se perdió a 56 pacientes y no se los incluyó en el análisis de supervivencia. El comité de investigación de nuestro hospital autorizó la realización de este estudio.
Estudio estadísticoLa distribución de las variables cuantitativas se expresó con la media±desviación estándar. Las diferencias entre los grupos de edad se compararon con el análisis de la varianza y la corrección de Bonferroni. Las que no seguían una distribución simétrica se expresaron como mediana [intervalo intercuartílico] y las diferencias entre grupos, con la prueba no paramétrica de Kruskal-Wallis. Las variables cualitativas se expresaron como valor absoluto y porcentaje y las diferencias entre ellas se analizaron con el test de la χ2. Se estimó el riesgo preoperatorio mediante el modelo logístico EuroSCORE16. Se llevó a cabo un análisis de regresión de Cox para determinar si la edad y otras potenciales variables pronósticas se asocian o no con la mortalidad a medio plazo. El modelo se construyó seleccionando las variables relacionadas con la mortalidad, tanto preoperatorias como postoperatorias, con un nivel de significación < 0,1 en el análisis univariable. Dado que la mortalidad fue mayor en los pacientes ≥ 70 años respecto a los de menor edad y que no hubo diferencias estadísticamente significativas entre los pacientes de edad ≥ 80 años y los de 71-79 años, se utilizó la edad estratificada en dos grupos (< 70 años y ≥ 70 años). Se comprobó el supuesto de riesgos proporcionales. Para este estudio se eliminó a los pacientes fallecidos durante su estancia hospitalaria.
La supervivencia se estimó durante el seguimiento de todos los pacientes a partir del alta hospitalaria mediante curvas de Kaplan-Meier. Se consideró censurados a los pacientes que seguían vivos a 31 diciembre de 2008 y los que seguían vivos en su último contacto anterior a la fecha de cierre. Se calcularon las tasas de supervivencia en cada grupo de edad y sexo. Los datos se analizaron con el programa SPSS (versión 15.0).
ResultadosLa media de edad de los 1.938 pacientes fue de 64±11,9 años y las mujeres fueron el 32,3%. La estratificación en cuatro grupos de edad fue la siguiente: < 60 años (n=605), 60-69 (n=575), 70-79 (n=691) y 80-89 (n=67). El EuroSCORE logístico fue de 6,8±7,4 (mediana 4,4 [intervalo intercuartílico, 2,5-8,1]). La mortalidad bruta hospitalaria observada en los 1.938 pacientes fue del 1,96% (n=38) (intervalo de confianza [IC] del 95%, 1,36-2,6%).
En la Tabla 1 se presenta un resumen de las principales variables preoperatorias de estos pacientes. En los pacientes de más edad (≥ 70 años) hubo más mujeres y mayor prevalencia de hipertensión arterial, diabetes mellitus, disfunción ventricular grave, enfermedad arterial periférica, insuficiencia renal crónica y anemia preoperatoria. La indicación de cirugía cardiaca urgente fue más frecuente en los pacientes < 70 años y la cirugía valvular combinada con la coronaria, en los mayores de 70 años. La prevalencia de la hipertensión pulmonar severa fue del 5,6%. En el grupo de cirugía de la válvula mitral (n=378), la hipertensión pulmonar fue severa en el 16% de los pacientes.
En la Tabla 2 se presentan las variables operatorias principales de las intervenciones practicadas con y sin circulación extracorpórea (n=109; 5,6%). En la cirugía de revascularización coronaria, se implantaron más injertos en los pacientes más jóvenes, mientras que la frecuencia de la cirugía de sustitución de válvula aórtica aumentó en los pacientes de mayor edad. En el grupo de otras intervenciones, el 58% se hizo sobre la aorta. En este grupo también se incluyó a los pacientes sometidos a miectomías septales, las exéresis de tumoraciones cardiacas y las reparaciones de traumatismos cardiacos. Se trasfundieron concentrados de hematíes a 1.376 pacientes (70%). Las complicaciones postoperatorias se presentan en la Tabla 3. En los pacientes de mayor edad (≥ 70 años), la incidencia de fibrilación auricular, el tiempo de ventilación mecánica en la UCI y la estancia hospitalaria fueron mayores que en los pacientes menores 70 años y las diferencias fueron estadísticamente significativas.
Tabla 2. Características operatorias de cada grupo de edad (n=1.938)
| Variables | < 60 años | 60-69 años | 70-79 años | 80-89 años | p |
| Pacientes | 605 | 575 | 691 | 67 | |
| Número de injertos | 2,9±1 | 2,6±1 | 2,4±1 | 2±0,9 | < 0,0001 |
| Sustitución de válvula aórtica | 167 (27,6) | 195 (33,9) | 326 (47,2) | 41 (61,2) | < 0,0001 |
| Tiempo de CEC (min) a | 106±43,9 | 100±37 | 102±38,4 | 89±31,3 | 0,002 |
| Tiempo de isquemia (min)a | 76±35,6 | 72±31,7 | 75±33,3 | 67±26 | 0,079 |
| Hematíes (unidades) | 3,7±3,2 | 3,2±2,8 | 3,7±2,8 | 3,6±2,2 | 0,094 |
CEC: circulación extracorpórea.
Los datos expresan n (%) o media±desviación estándar.
a Pacientes operados con CEC, n=1.829.
Tabla 3. Complicaciones postoperatorias de cada grupo de edad (n=1.938)
| Variables | < 60 años | 60-69 años | 70-79 años | 80-89 años | p |
| Pacientes | 605 | 575 | 691 | 67 | |
| IAM | 19 (3,1) | 16 (2,8) | 24 (3,5) | 3 (4,5) | 0,839 |
| Shock cardiogénico | 11 (1,8) | 11 (1,9) | 22 (3,2) | 0 | 0,169 |
| FV | 7 (1,2) | 8 (1,4) | 8 (1,2) | 0 | 0,796 |
| FA | 97 (16) | 114 (19,8) | 169 (24,5) | 17 (25,4) | 0,002 |
| Reoperación | 10 (1,7) | 10 (1,7) | 23 (3,3) | 3 (4,5) | 0,096 |
| Neumonía | 3 (0,5) | 7 (1,2) | 14 (2) | 1 (1,5) | 0,11 |
| Mediastinitis | 0 | 1 | 1 | 0 | 0,779 |
| ACV | 7 (1,2) | 5 (0,9) | 9 (1,3) | 0 | 0,72 |
| Tiempo de VM (h) | 12,5±43,3 | 14,4±63,3 | 22,2±105,3 | 22,8±102,9 | < 0,0001 |
| Mediana | 5 | 5,5 | 6,6 | 6,5 | |
| VM > 72 h | 15 (2,5) | 6 (1) | 12 (1,7) | 0 | 0,184 |
| Estancia en UCI (días) | 3,6±3,3 | 3,6±5,6 | 4,2±5,1 | 3,7±5 | 0,104 |
| Mediana | 2 | 2 | 3 | 3 | |
| Estancia hospital (días) | 14,3±10,5 | 15,2±11,7 | 17,5±12,4 | 17,4±11,5 | 0,0001 |
| Mediana | 10 | 11 | 13 | 15 | |
| Mortalidad hospital | 6 (1) | 6 (1) | 23 (3,3) | 3 (4,5) | < 0,002 |
ACV: accidente cerebrovascular; FA: fibrilación auricular; FV: fibrilación ventricular; IAM: infarto agudo de miocardio; UCI: unidad de cuidados intensivos; VM: ventilación mecánica.
Los datos expresan n (%) o media±desviación estándar.
La mortalidad hospitalaria aumentó con la edad y fue significativamente mayor en los pacientes de 70 o más años respecto a los de menor edad. El EuroSCORE logístico aumentó con la edad y sobrestimó la mortalidad observada en los cuatro grupos de edad.
De los 1.900 pacientes dados de alta vivos, se excluyó del análisis a 56 porque no se pudo hacer el seguimiento, y en este grupo la media de edad era 59±15,2 años, el 25% eran mujeres y el EuroSCORE logístico era 8,8±10,1 (mediana 4,8 [2,5-9,9]). Se practicó cirugía coronaria en el 52%, y en un 30% se realizó cirugía valvular aislada o combinada con cirugía coronaria. La estancia media en UCI fue de 4,5 días y en el hospital, 17 días. Las complicaciones postoperatorias fueron infrecuentes (fibrilación auricular, 27%; infarto agudo de miocardio, 3,6%; fibrilación ventricular, neumonía, mediastinitis y accidente isquémico transitorio, 0%).
El análisis de supervivencia incluye a 1.844 pacientes cuyos media de edad, porcentaje de mujeres y distribución por grupos de edad eran muy similares a los observados en el total de la población descrita anteriormente (datos no mostrados). La mortalidad observada al final del seguimiento fue del 6,5% (n=120) (IC del 95%, 5,4-7,7%). Los pacientes de 70 o más años (n=718) presentaron una mortalidad del 10% (n=48) (IC del 95%, 7,8%-12,3%) respecto al 4,5% (n=72) (IC del 95%, 3-5,5%; p < 0,0001) de la de los menores de 70 años (n=1.126). El EuroSCORE logístico de los pacientes que seguían vivos al final del seguimiento fue mucho más bajo (6,1±6,1; mediana, 4,2 [2,3-7,4]) que el de los que habían fallecido en ese periodo (11,9±13,2; mediana, 7,6 [2,9-13,9]; p<0,0001).
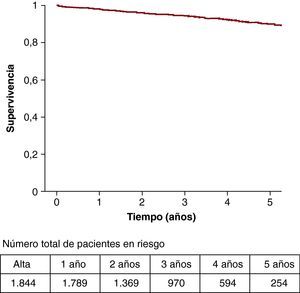
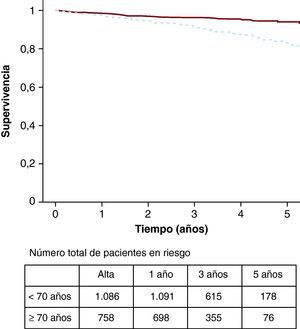
Las probabilidades de supervivencia a 1, 3 y 5 años de los pacientes dados de alta vivos del hospital (n=1.844) fueron del 98, el 94 y el 90%, respectivamente (Figura 1). La media del tiempo de seguimiento de estos pacientes fue 3,2 (0,01-6,06) años, muy similar en los cuatro grupos de edad. La supervivencia (Figura 2) de los pacientes de 70 o más años fue menor que la de los menores de 70 años (p<0,0001). Las probabilidades de supervivencia en los pacientes de edad ≥ 70 años a 1, 3 y 5 años fueron del 97, el 91 y el 83%, respectivamente, en comparación con el 98, el 96 y el 93% de los menores de 70 años. En 63 pacientes octogenarios, la supervivencia a 1 y 3 años fue del 97 y el 91%, respectivamente.
Figura 1. Supervivencia de los pacientes operados en cirugía cardiaca y dados de alta vivos del hospital (n=1.844).
Figura 2. Supervivencia en los pacientes operados en cirugía cardiaca y dados de alta vivos del hospital (n=1.844) según tengan edad < 70 (línea continua) o ≥ 70 años (línea punteada).
En los pacientes dados de alta vivos del hospital (n=1.844), las variables relacionadas con la mortalidad en el análisis univariable fueron la edad, el EuroSCORE, los antecedentes de diabetes mellitus, una función ventricular muy deprimida (fracción de eyección [FE] < 30%), anemia preoperatoria, enfermedad arterial periférica y la aparición en el postoperatorio de infarto agudo de miocardio, fibrilación auricular, accidente cerebrovascular y un tiempo de ventilación mecánica, estancia en UCI y estancia hospitalaria más largos. El análisis de regresión de Cox mostró (Tabla 4) que la edad ≥ 70 años, los antecedentes de función ventricular muy deprimida (FE < 30%), hipertensión pulmonar severa, diabetes mellitus, la anemia preoperatoria, el accidente cerebrovascular postoperatorio y la estancia hospitalaria se asociaron de forma independiente con una mayor mortalidad al final del seguimiento.
Tabla 4. Variables relacionadas con la mortalidad durante el seguimiento de los supervivientes al alta hospitalaria mediante el análisis de regresión de Cox
| Variable | HR (IC del 95%) | p |
| Edad ≥ 70 | 2,04 (1,41-2,97) | < 0,001 |
| Diabetes mellitus | 1,6 (1,11-2,3) | 0,012 |
| Accidente cerebrovascular postoperatorio | 3,23 (1,18-8,81) | 0,022 |
| Anemia preoperatoria | 1,74 (1,19-2,55) | 0,004 |
| Hipertensión pulmonar severa | 2,22 (1,3-3,8) | 0,003 |
| Estancia hospitalaria | 1,02 (1,02-1,03) | < 0,001 |
| Disfunción ventricular severa (FE < 30%) | 2,88 (1,61-5,14) | < 0,001 |
IC: intervalo de confianza; FE: fracción de eyección; HR: hazard ratio.
Los resultados de este estudio muestran que el pronóstico de los pacientes operados en cirugía cardiaca en nuestro centro es muy satisfactorio. Aporta información relevante sobre la supervivencia a medio plazo en relación con la edad. Comparada con otros registros nacionales y extranjeros7, 17, 18, 19, 20, nuestra mortalidad hospitalaria fue menor, incluida la de los pacientes octogenarios8, 21.
La mortalidad hospitalaria observada siempre fue menor que la estimada con el EuroSCORE logístico, en todos los grupos de edad. Este hallazgo ha sido descrito por otros autores10, 11 y por nosotros22, 23 y plantea dudas sobre si sigue siendo un buen modelo para predecir la mortalidad esperada de la cirugía cardiaca, ya que fue desarrollado durante los años noventa y ha habido en esta década notables cambios favorables en esta actividad asistencial. A pesar de esta y otras limitaciones descritas24, se sigue utilizando porque es el único modelo validado en Europa que permite identificar correctamente a los grupos de pacientes de alto riesgo25.
En los pacientes dados de alta vivos del hospital, la supervivencia fue excelente tanto al año de seguimiento como a los 5 años. No se apreciaron diferencias atribuibles al sexo, al igual que en otros estudios26. La mayor mortalidad tardía (> 3 años) asociada a la cirugía cardiaca se produjo en los pacientes de edad ≥ 70 años. La supervivencia del grupo estudiado a los 3 y 5 años de haber sido dados de alta vivos del hospital fue mayor que la detectada en otras series7, 27. El perfil de riesgo operatorio y el tipo de cirugía varían en los diferentes estudios y dificulta la comparación, pero nuestros resultados globales muestran que los pacientes intervenidos presentaban un riesgo elevado. En el grupo de octogenarios, tanto la mortalidad hospitalaria como la observada al final del seguimiento (6,3%) fueron menores que las de otras series8, 21, 28, 29.
Los resultados aquí presentados son de los primeros obtenidos de un estudio de seguimiento a medio plazo de la morbimortalidad y la supervivencia de los pacientes operados en cirugía cardiaca en nuestro hospital. Las tasas de mortalidad y supervivencia estimadas hasta la fecha son brutas, y por ello pueden incluir todas las limitaciones consustanciales a la falta de ajuste. Conociendo esta limitación, los próximos dos pasos de este estudio prospectivo consistirán, primero, en construir modelos de supervivencia ajustados por edad, sexo y otros posibles factores de confusión. Habida cuenta de la importancia que entraña separar la mortalidad de los pacientes operados en cirugía cardiaca de la atribuible en ellos a otras causas competitivas de mortalidad, el segundo paso consistirá en estimar, además de la mortalidad y la supervivencia ajustadas, la supervivencia relativa (relative survival), esto es, la razón entre la supervivencia observada en ellos (considerando las muertes por todas las causas) y la esperada (la que se habría observado en ellos si esta cohorte hubiese formado parte de la población general y no hubiera padecido las enfermedades cardiacas tratadas con cirugía cardiaca que fueron la causa específica de muerte)30. La supervivencia relativa en estos pacientes intenta separar la mortalidad atribuible a las enfermedades cardiacas y quirúrgicas de interés de la mortalidad atribuible a las restantes causas de muerte que pueden observarse en ellos.
De acuerdo con otros estudios, en cirugía coronaria aislada, en la cirugía de sustitución valvular o en la cirugía combinada2, 31, 32, 33, encontramos que en los pacientes dados de alta vivos del hospital la edad avanzada (≥ 70 años), los antecedentes de una función ventricular deprimida, la hipertensión pulmonar severa, la anemia preoperatoria, la diabetes mellitus y el accidente cerebrovascular postoperatorio fueron factores de riesgo independientes asociados con una mayor mortalidad a medio plazo. Junto con estos hallazgos, la estancia hospitalaria también fue un predictor independiente de mayor mortalidad. Por otra parte, el accidente cerebrovascular postoperatorio tuvo un impacto en la mortalidad tardía, lo cual difiere de los resultados del estudio ARCA7. Claramente, la edad avanzada se asocia con una menor supervivencia a medio y largo plazo34, excepto cuando sólo se ha considerado como población de estudio a los pacientes operados con estancias en UCI ≤ 10 días31. Es frecuente observar en este tipo de estudios que las variables examinadas como posibles factores de riesgo preoperatorio, el tipo de cirugía, las complicaciones postoperatorias no siempre coinciden, lo cual también dificulta la comparación y puede explicar las discrepancias detectadas entre ellos.
La presencia de anemia preoperatoria (como variable dicotómica), definida según la Organización Mundial de la Salud (OMS) como hemoglobina < 13g/dl para los varones y < 12g/dl para las mujeres, fue un factor de riesgo de mortalidad a medio plazo. Este resultado es congruente con un reciente estudio (n=10.025) en el que por primera vez se ha demostrado que la concentración preoperatoria de hemoglobina o la anemia preoperatoria definida según el criterio de la OMS son factores de riesgo independientes de la mortalidad tardía (a 5 y 9 años) en pacientes operados de cirugía de revascularización coronaria34. No está claro por qué estos pacientes tienen una menor supervivencia a largo plazo. Es posible que otras variables que se le asocian frecuentemente, como la edad avanzada, la diabetes mellitus, la insuficiencia cardiaca y la disfunción renal, actúen como factores de confusión. La etiología de esta anemia no está bien establecida y se desconoce si su tratamiento puede mejorar el pronóstico a largo plazo.
Este estudio tiene algunas limitaciones. Las conclusiones derivadas de un estudio observacional basadas en los resultados de un solo centro tienen una aplicación limitada. Pensamos que el efecto sinérgico de factores como la meticulosidad en la cirugía cardiaca realizada (de difícil medición) y la buena organización de los cuidados intensivos postoperatorios en UCI pueden explicar la incidencia tan baja de complicaciones y de mortalidad hospitalaria. Existe una plena cooperación multidisciplinaria entre los distintos servicios implicados en los procedimientos quirúrgicos y una aplicación estricta de los protocolos de indicación quirúrgica, además de las técnicas idóneas y las medidas preventivas. Otra limitación del estudio es que no se estableció una misma duración para el seguimiento de todos los pacientes dados de alta vivos después de la cirugía cardiaca. Tampoco hicimos una valoración de la calidad de vida al final del seguimiento, aunque otros estudios realizados recientemente en nuestro país muestran que los pacientes operados en cirugía cardiaca con una supervivencia correcta a medio y largo plazo presentan buena capacidad funcional y una calidad de vida equivalente a la de la población general española7, 8.
ConclusionesEste estudio muestra que los pacientes sometidos a cirugía cardiaca en nuestro centro tienen un buen pronóstico a medio plazo. La edad es un predictor independiente e importante de la mortalidad después de la cirugía cardiaca. Otros predictores independientes de mortalidad incluyen factores presentes antes de la cirugía cardiaca, como una función ventricular muy deprimida (FE < 30%), la hipertensión pulmonar severa, la diabetes mellitus y la anemia preoperatoria, y factores que aparecen después de la cirugía, como el accidente cerebrovascular postoperatorio y una estancia hospitalaria más larga.
AgradecimientosA Silvia Carretero, del Institut Balear d’Estadística, su inestimable ayuda en la gestión de datos de mortalidad.
FinanciaciónLos resultados aquí presentados forman parte de un estudio de seguimiento a medio y largo plazo de la morbimortalidad y la supervivencia de pacientes operados en cirugía cardiaca, que ha sido financiado en parte por un acuerdo de colaboración entre el Servei de Salut de les Illes Balears y Merck Sharp Dohme de España, S.A.
Conflicto de interesesLos autores del artículo declaran acuerdo de colaboración entre el Servei de Salut de les Illes Balears y Merck Sharp Dhome de España, S.A.
Recibido 14 Mayo 2010
Aceptado 16 Diciembre 2010
Autor para correspondencia: Servicio de Medicina Intensiva, Hospital Universitario Son Dureta, Andrea Doria 55, 07014 Palma, Islas Baleares, España. rierasagrera@gmail.com