El foramen oval permeable (FOP) es la causa más frecuente de ictus criptogénico en menores de 55 años. La ecocardiografía transesofágica (ETE) ha sido aceptada como la técnica diagnóstica de referencia. El propósito del estudio es comparar la exactitud de la ecocardiografía transtorácica (ETT), la ETE y el Doppler transcraneal (DTC) en el diagnóstico y la cuantificación del FOP.
MétodosSe estudió de forma prospectiva a 134 pacientes. Se practicaron simultáneamente DTC y ETT, y DTC y ETE con moderada sedación, utilizando la inyección de suero salino agitado para detectar cortocircuito derecha-izquierda.
ResultadosSe diagnosticó FOP a 93 pacientes. El cortocircuito se visualizó basalmente por DTC en el 69% de los FOP, por ETT en el 74% y por ETE en el 58%. La maniobra de Valsalva aumentó el diagnóstico del cortocircuito de forma similar en las tres técnicas (26-28%). La ETT y el DTC mostraron mayor sensibilidad (el 100 y el 97%; diferencias no significativas) que la ETE en el diagnóstico de FOP (86%; p<0,001). El DTC practicado durante la ETE no diagnosticó 12 (13%) cortocircuitos previamente diagnosticados en el estudio durante la ETT. La severidad del cortocircuito también se subestimó mediante la ETE.
ConclusionesLa ETT permite un adecuado diagnóstico y cuantificar la severidad del FOP. La ETE tiene menor sensibilidad y tiende a subestimar la severidad del cortocircuito.
Palabras clave
La presencia de foramen oval permeable (FOP) se ha asociado a diversos procesos patológicos como la embolia paradójica en el ictus criptogénico1, la embolia gaseosa venoarterial por descompresión2 o el síndrome de platipnea-ortodeoxia3. En los últimos años el papel del FOP en el ictus criptogénico y la migraña y su manejo terapéutico ha generado una importante controversia4,5,6,7,8,9,10, y aún está por definir el método clínico de elección para el diagnóstico y la cuantificación del cortocircuito derecha-izquierda11,12,13. La inyección de suero salino agitado se ha utilizado en la ecocardiografía transtorácica (ETT) y transesofágica (ETE) y el Doppler transcraneal (DTC) en la detección de cortocircuitos intracardiacos. Aunque la ETE se ha considerado el método de referencia en el diagnóstico de FOP, estudios recientes han comunicado que se producen falsos negativos secundarios a la dificultad en la realización de la maniobra de Valsalva14,15,16,17. Por otra parte, la asociación con aneurisma del septo interauricular (ASI) y la severidad del shunt valorados por ETE se han relacionado con mayor riesgo de recidivas18,19. Con la utilización de la imagen armónica, la ETT ha mejorado la valoración del cortocircuito interauricular14,15,16,17,20 y hay pocos estudios que hayan analizado la estrategia más adecuada para el diagnóstico y la cuantificación del FOP. El propósito del presente estudio es comparar los resultados obtenidos por ETE y ETT con el DTC realizado simultáneamente con ambas técnicas en el diagnóstico y la cuantificación del cortocircuito secundario al FOP y definir la estrategia diagnóstica más adecuada para su valoración en la práctica clínica.
MétodosSe realizó un estudio prospectivo con 134 pacientes (75 varones y 59 mujeres; media de edad, 46,4±14,2 [17-75] años) referidos por el Departamento de Neurología al Laboratorio de Ecocardiografía para descartar FOP por haber presentado un accidente cerebrovascular transitorio (28; 21%), accidente cerebrovascular (91; 68%) o episodios de migraña (15; 11%). El estudio fue aprobado por el Comité Ético del Hospital Vall d’Hebron y todos los pacientes fueron informados previamente y firmaron el consentimiento. En todos los pacientes se descartó previamente enfermedad arterial intracraneal o extracraneal, anomalías en el Doppler transcraneal o infarto lacunar mediante tomografía computarizada o resonancia magnética. Las características de la población estudiada se especifican en la Tabla 1.
Tabla 1. Características demográficas de la población.
| Pacientes | 134 |
| Edad (años) | 46,4±14,2 (17-75) |
| Varones | 75 (56) |
| Mujeres | 59 (44) |
| Tabaquismo | 57 (43) |
| Hipertensión arterial | 31 (23) |
| Diabetes mellitus | 12 (9) |
| Dislipemia | 35 (26) |
Los datos expresan n (%) o media±desviación estándar (intervalo).
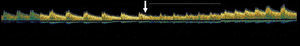
Se realizó un estudio con DTC y ETT simultáneos y, 5 min después, un estudio con DTC y ETE simultáneos utilizando suero salino agitado para la detección de un cortocircuito derecha-izquierda. En ambos estudios el paciente estaba en decúbito lateral izquierdo. Los pacientes fueron instruidos previamente para una correcta realización de la maniobra de Valsalva, que se consideró efectiva cuando se demostraba una reducción de la velocidad máxima de la arteria cerebral media>25%21 (Figura 1).
Figura 1. Registro del Doppler transcraneal durante la maniobra de Valsalva. La flecha señala el inicio de la maniobra de Valsalva.
Doppler transcranealEl examen con DTC se realizó con un equipo DTC 100 ML, Tecnología Spencer y Multidoppler x 4. El flujo de la arteria cerebral media se monitorizó mediante la ventana temporal con un transductor de 2 MHz. El transductor del DTC estaba fijado a un casco elástico que contenía la sonda a 55-65 mm con insonación estable. Este estudio fue practicado por un neurólogo, especialista en esta técnica, que desconocía los resultados del estudio ecocardiográfico.
El registro de la velocidad del flujo de la arteria cerebral media mediante DTC realizado simultáneamente a la ETT y la ETE sirvió de referencia para comprobar la efectividad de la maniobra de Valsalva.
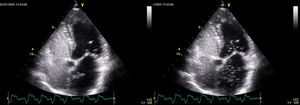
Ecocardiografía transtorácicaTodos los estudios se realizaron con un equipo Vivid 7 (GE) con sonda multifrecuencia de 1,5-4,3 MHz usando imagen armónica. Se utilizó la ventana apical de cuatro cámaras optimizando la visión de ambas aurículas, los ventrículos y el tabique interauricular (Figura 2). Tres pacientes tenían ventana acústica subóptima, pero no se los excluyó del estudio. El ASI se diagnosticó cuando había un desplazamiento ≥ 10 mm en modo-M anatómico respecto a la línea media o cuando el desplazamiento total bidireccional era>15 mm.
Figura 2. Ecocardiografía transtorácica que muestra el paso de contraste a través del foramen oval permeable.
Ecocardiografía transesofágicaSe realizó una ETE incluyendo Doppler color utilizando el mismo equipo con una sonda multifrecuencia de 2,9-8 MHz. Para mejorar la tolerabilidad de la prueba, se administró sedación endovenosa con midazolam, iniciada con 2 mg y añadiendo dosis adicionales de 2 mg hasta conseguir una adecuada tolerancia y la correcta colaboración. Se controlaron la presión arterial, la frecuencia cardiaca y la saturación de oxígeno. Se registró el valor basal durante la ETT y cada minuto de la ETE. Se utilizaron un pulsioxímetro Nellcor modelo N-550 y un esfigmomanómetro automático Omron modelo M4-1-Intelli-sense.
Para el propósito del estudio se visualizó la parte del tabique interauricular en la que se localiza el foramen oval utilizando un corte sagital entre 90° y 110° en el plano de cavas (Figura 3). Se midió el diámetro máximo del FOP durante la maniobra de Valsalva en el extremo distal del tracto formado por el ostium primum y el ostium secundum. Se consideró que había ASI con los mismos criterios descritos para la ETT.
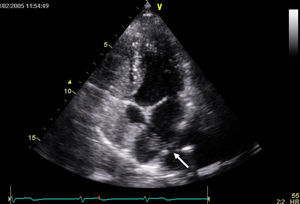
Figura 3. Ecocardiografía transesofágica que muestra el paso de contraste a través del foramen oval permeable.
Estudio con contraste mediante suero salino agitadoSe utilizó suero fisiológico agitado en proporción de 9 ml con 1 ml de aire, en dos jeringas de 10 ml conectadas a una llave de tres pasos para intercambiar el suero-aire entre ambas unas diez veces, para conseguir una buena disolución. Se inyectó la solución salina en bolo en una vía insertada en una vena antecubital. No se inició el estudio hasta conseguir una inyección con adecuado relleno de la aurícula derecha. Se realizaron al menos dos inyecciones en situación basal y hasta dos con maniobra de Valsalva tanto en el estudio con ETT como en la ETE. La maniobra de Valsalva se inició cuando el contraste llenaba la aurícula derecha, se mantuvo durante > 5 s y se valoró el cortocircuito durante los primeros tres latidos tras Valsalva. En la ETE se valoró el paso de contraste a través del FOP; si no se visualizaba el paso, se aplicaban inyecciones adicionales valorando la desembocadura de las venas pulmonares para descartar un cortocircuito intrapulmonar.
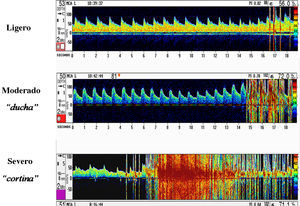
Diagnóstico y cuantificaciónSe consideró la presencia de un FOP por ETT o ETE cuando se observaban burbujas en la aurícula izquierda en los primeros latidos después de la opacificación del contraste en aurícula derecha, ya fuera basal o después de la maniobra de Valsalva. La severidad del cortocircuito se cuantificó como ligera (< 10 microburbujas), moderada (10-20 microburbujas) y severa (> 20)16. Por DTC se diagnósticó cortocircuito derecha-izquierda cuando se registraban microseñales en la arteria cerebral media, y se cuantificó la severidad según criterios establecidos22 (Figura 4). Se consideró el diagnóstico definitivo de FOP cuando dos técnicas mostraron concordancia en su diagnóstico.
Figura 4. Cuantificación del cortocircuito por Doppler transcraneal.
Análisis estadísticoLa sensibilidad, la especificidad y los valores predictivos se determinaron del porcentaje de pacientes con resultados verdaderos positivos y verdaderos negativos con un intervalo de confianza del 95%. El método de referencia para diagnosticar los verdaderos positivos y negativos fue la coincidencia de dos de las tres técnicas: ETT, ETE y DTC, en el diagnóstico de FOP. La exactitud diagnóstica del DTC se determinó en el estudio que se realizó simultáneamente con la ETT, ya que en la práctica clínica el DTC se realiza sin sedación. Los valores continuos se expresaron como media±desviación estándar. El test de kappa se utilizó para valorar la concordancia en la cuantificación de la severidad de los cortocircuitos por diferentes métodos. Para el análisis estadístico se utilizó el software SPSS 13.0. Se consideró significativo un valor de p<0,05.
ResultadosSe diagnosticó de FOP a 93 (69%) de los 134 pacientes estudiados.
Diagnóstico del cortocircuito derecha-izquierdaEl cortocircuito derecha-izquierda se evidenció basalmente por ETT en 69 pacientes (74%), por DTC en 64 (69%) y por ETE sólo en 54 (58%). La maniobra de Valsalva fue efectiva en todos los casos de ETT. En 10 casos la maniobra de Valsalva se consideró insuficiente durante la ETE, por lo que se realizó una compresión abdominal externa hasta conseguir una disminución > 25% en la velocidad máxima por Doppler del flujo de la arteria cerebral media. La maniobra de Valsalva facilitó el diagnóstico de cortocircuito derecha-izquierda no visualizado basalmente, de forma similar en las tres técnicas: ETT, 24/93 (26%); DTC, 26/93 (28%), y ETE, 26/93 (28%). La sensibilidad, la especificidad y los valores predictivos de las 3 técnicas se muestran en la Tabla 2.
Tabla 2. Diagnóstico de foramen oval permeable por las tres técnicas de imagen.
| Sensibilidad, % | Especificidad, % | VPP, % | VPN, % | |
| Doppler transcraneal | 97 | 98 | 99 | 93 |
| Ecocardiografía transtorácica | 100 | 100 | 100 | 100 |
| Ecocardiografía transesofágica | 86 | 100 | 100 | 76 |
VPN: valor pronóstico negativo; VPP: valor pronóstico positivo.
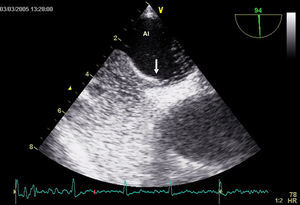
Durante el estudio con ETT, el DTC no diagnósticó 3 cortocircuitos ligeros y dio un falso positivo en 1 caso con una fístula arteriovenosa pulmonar en la que la ETT mostraba la llegada del contraste a la aurícula izquierda por una vena pulmonar (Figura 5). El DTC practicado durante la ETE no diagnosticó 2 cortocircuitos ligeros evidenciados por ETE y dio el mismo falso positivo en el paciente con fístula arteriovenosa pulmonar. En 13 pacientes la ETE no diagnosticó el cortocircuito demostrado por ETT, que era ligero en 11 casos, moderado en 1 y severo en 1 (Tabla 3). El DTC practicado simultáneamente a la ETT diagnosticó 12 (13%) cortocircuitos más que cuando se practicó simultáneamente a la ETE; de ellos, 10 eran ligeros, 1 moderado y 1 severo.
Figura 5. Ecocardiografía transtorácica en proyección apical de cuatro cámaras, en la que se pueden ver las cavidades derechas llenas de contraste y, en la aurícula izquierda, las burbujas que llegan desde la vena pulmonar inferior derecha (flecha).
Tabla 3. Características ecocardiográficas y dosis de sedación de los casos que fueron falsos negativos por ecocardiografía transesofágica.
| Paciente | Cortocircuito por DTC | Cortocircuito por ETT | ASI | Midazolam (mg) durante ETE |
| 1 | No | Ligero | No | 8 |
| 2 | No | Ligero | Sí | 10 |
| 3 | No | Ligero | No | 8 |
| 4 | Ligero | Ligero | No | 8 |
| 5 | Ligero | Ligero | No | 6 |
| 6 | Ligero | Ligero | Sí | 5 |
| 7 | Ligero | Ligero | No | 12 |
| 8 | Ligero | Ligero | Sí | 8 |
| 9 | Ligero | Ligero | No | 10 |
| 10 | Ligero | Ligero | Sí | 8 |
| 11 | Moderado | Ligero | No | 6 |
| 12 | Moderado | Moderado | Sí | 8 |
| 13 | Severo | Severo | No | 9 |
ASI: aneurisma del septo interauricular; DTC: Doppler transcraneal; ETE: ecocardiografía transesofágica; ETT: ecocardiografía transtorácica.
La dosis de midazolam administrada a los pacientes con concordancia entre ETT y ETE fue similar a la que recibió el grupo con discordancia (8,1±3,2 frente a 8,2±1,3 mg, respectivamente). Durante la ETE, aumentó la frecuencia cardiaca (74±18 frente a 94±18 lpm; p<0,001) y disminuyeron la presión arterial sistólica (121±11 frente a 101±32 mmHg; p<0,05) y la saturación de oxígeno (98±2% frente a 93±4%; p<0,001). No hubo diferencias significativas con la presión arterial diastólica (72±8 frente a 72±10 mmHg).
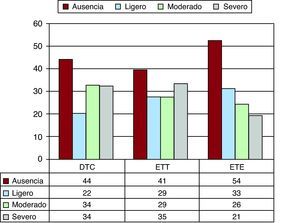
Cuantificación del cortocircuitoEl cortocircuito se cuantificó como severo por ETT en el 69% de los casos (64/93), por DTC en el 76% (68/90) y por ETE en el 59% (47/80) (Figura 6). La concordancia en la cuantificación del cortocircuito entre la ETT y el DTC fue del 93% (84/90) (κ=0,83; p<0,0001); entre la ETE y el DTC fue del 74% (59/80) (κ=0,41; p<0,0001) y entre la ETT y la ETE fue del 81% (65/80) (κ=0,59; p<0,0001). La separación del FOP durante la maniobra de Valsalva visualizada por ETE fue de 3,81±2,62 mm en los pacientes con cortocircuito y de sólo 0,3±0,8 mm en los pacientes sin cortocircuito (p<0,001). El diámetro del FOP fue mayor en los pacientes con mayor severidad en el cortocircuito determinado por ETT; así, en los de grado ligero el diámetro fue de 2,3±1,3 mm; en los de grado moderado, 3,6±1,6 mm, y en los de grado severo, 5,6±3,5 mm (p<0,001).
Figura 6. Cuantificación del cortocircuito por las tres técnicas. DTC: Doppler transcraneal; ETE: ecocardiografía transesofágica; ETT: ecocardiografía transtorácica.
Aneurisma del septo interauricularEn 57 pacientes con cortocircuito derecha-izquierda, la ETE diagnosticó ASI (61%), mientras que en los pacientes sin FOP sólo se encontró en 5/41 casos (12%). La ETT diagnosticó ASI en todos los casos excepto 1. Los pacientes con FOP y ASI tenían un cortocircuito moderado o severo con mayor frecuencia que los pacientes con FOP sin ASI (el 71 frente al 13%; p<0,001).
DiscusiónEste estudio demuestra, en una amplia serie de pacientes evaluados para descartar la presencia de cortocircuito derecha-izquierda, que la ETT es superior a la ETE en el diagnóstico de FOP. La ETE dio falsos negativos en más del 10% de los casos y tendió a subestimar la severidad del shunt derecha-izquierda. La realización del DTC simultáneamente a la ETT y a la ETE evidenció que estos falsos negativos no estaban en relación con la técnica de imagen en sí misma, ya que el DTC realizado durante la ETE también presentó un similar número de falsos negativos. La ETE mostró menor sensibilidad que la ETT en el diagnóstico del cortocircuito derecha-izquierda en situación basal, con un número similar de casos diagnosticados con maniobra de Valsalva. Los resultados tienen trascendencia clínica, dado que indican que la práctica de la ETE no aporta mayor beneficio en el diagnóstico y la cuantificación del FOP que la ETT o el DTC. La ETE estaría indicada sólo en presencia de malas ventanas ecocardiográficas o en la valoración de las caracteristicas morfológicas del FOP antes del cierre percutáneo.
Diagnóstico de foramen oval permeable por diferentes técnicas de imagenDiversos estudios han valorado la utilidad del DTC6,13,23, la ETT14,15,16,17,20 y la ETE24,25 en el diagnóstico de FOP, pero las disparidades de los resultados obtenidos han generado una importante controversia. Los neurólogos han utilizado el DTC de forma generalizada para diagnosticar el FOP. En estudios comparativos con la ETE, la sensibilidad se ha considerado superior al 90%, pero con especificidad de un 65-90%15,26,27. Varios estudios han aceptado esta baja especificidad del DTC por la posible presencia de cortocircuitos extracardiacos26. En el presente estudio, la concordancia del DTC realizado simultáneamente con ambas técnicas ecocardiográficas fue buena y únicamente presentó un falso positivo secundario a un cortocircuito derecha-izquierda por una fístula pulmonar. El DTC no evidenció 3 cortocircuitos ligeros diagnosticados por ETT y 2 cortocircuitos ligeros diagnosticados por ETE. Estos resultados ponen de manifiesto que una limitación del DTC es que no permite visualizar la llegada del contraste a la aurícula derecha, por lo que la maniobra de Valsalva puede no realizarse con la aurícula derecha llena de contraste y cortocircuitos ligeros pueden pasar inadvertidos.
Hasta recientemente, diversos estudios destacaron la baja sensibilidad de la ETT respecto a la ETE, pues detectaron el cortocircuito interauricular solamente en un 31-47% de los casos27,28. La calidad subóptima de la imagen se ha considerado el factor más limitante29. No obstante, con la introducción de la imagen armónica ha mejorado significativamente la calidad de imagen y la detección de las microburbujas del suero agitado. Recientes estudios han señalado que la ETT con imagen armónica y la ETE tienen similar exactitud en la detección del cortocircuito auricular derecha-izquierda14,20,30, y se acepta que, cuando la calidad de imagen es adecuada, la ETT puede ser suficiente para la detección del FOP31.
En pacientes jóvenes sin evidencia clínica de cardiopatía o fibrilación auricular, la ETT parece ser suficiente para diagnosticar y cuantificar la presencia de FOP. Recientemente, estudios preliminares han señalado la posible utilidad de la ETT tridimensional para este diagnóstico32,33.
Falsos negativos de la ecocardiografía transesofágicaTrece de los 93 pacientes con FOP (14%) no fueron diagnosticados por la ETE; 2 de ellos tenían un cortocircuito de grado moderado-severo. Algunos estudios han registrado falsos negativos de la ETE en el diagnóstico del FOP y los han atribuido a la menor eficacia en la realización de la maniobra de Valsalva26. En el estudio realizado por Kúlh et al14, el cortocircuito interauricular no fue diagnosticado por la ETE en 6 de 57 pacientes con FOP diagnosticados por ETT.
Tanto la sedación como la intubación esofágica se han considerado factores limitantes para la realización de una adecuada maniobra de Valsalva. No obstante, en nuestra serie la maniobra de Valsalva aportó un número similar de diagnósticos positivos con la ETT (26%) y con la ETE con sedación moderada (33%). Llamativamente, sin la utilización de la maniobra de Valsalva, la ETT diagnosticó el shunt en el 74% de los casos y la ETE, sólo en el 58%. Souteyrand et al15 evidenciaron que basalmente la ETT diagnosticó el cortocircuito en el 50% de los casos y mediante la ETE con moderada sedación (midazolam 5 mg), sólo en el 33%. No hay explicaciones definitivas que permitan justificar estos resultados, pero es posible que el estrecho equilibrio entre las presiones intraauriculares34 pueda modificarse con ligeros cambios hemodinámicos secundarios a la sedación o a la misma intubación esofágica.
El presente estudio es el primero que ha utilizado el DTC simultáneamente a la ETT y la ETE, lo que ha permitido evidenciar que, con una moderada sedación y la intubación esofágica, también disminuyó la sensibilidad del DTC en la detección del cortocircuito derecha-izquierda. Por otra parte, la monitorización continua durante el procedimiento demostró una disminución significativa de la presión arterial sistólica sistémica y un aumento de la frecuencia cardiaca. Esta respuesta hemodinámica es explicable, ya que está comprobado que el midazolam disminuye moderadamente la presión arterial sistólica y también la presión arterial pulmonar media35,36. Por otra parte, las bajas dosis de atropina y las mismas molestias generadas por la prueba pueden explicar la taquicardización durante la ETE. Es posible que estos cambios hemodinámicos o la intubación dificulten la inversión del gradiente de presiones interauriculares derecha-izquierda34 y, por lo tanto, el paso de microburbujas entre las aurículas.
Severidad del cortocircuito derecha-izquierda y valoración del aneurisma del septo interauricularEn este estudio se evidencia que la ETE puede subestimar la severidad del shunt, probablemente por la dificultad de practicar una adecuada maniobra de Valsalva en pacientes sedados. El tamaño máximo de la separación del FOP durante la maniobra de Valsalva fue significativamente mayor en cada grado de severidad del cortocircuito, y se observó que todos los pacientes que tenían un diametro del FOP > 4 mm presentaban un cortocircuito moderado o severo.
El ASI se asocia frecuentemente con FOP y condiciona un mayor riesgo de recurrencias de accidente cerebrovascular4,37. Mientras el DTC no permite hacer el diagnóstico de ASI, tanto la ETT como la ETE son útiles en su detección. La utilización de la imagen armónica facilita el diagnóstico por ETT, que muestra similar exactitud que la ETE. En el presente estudio, 57 de los pacientes con FOP presentaban ASI (61%), mientras que entre los pacientes sin FOP sólo se encontró en 5/41 casos (12%).
LimitacionesLos resultados del presente estudio son aplicables sólo al grupo poblacional seleccionado. Los pacientes recibieron una sedación moderada superior a la dada en otras series. La ETE es una prueba semiinvasiva con baja tolerancia sin sedación, especialmente en la población joven. En este sentido, seguimos el mismo protocolo de sedación que para otras indicaciones de la técnica, ya que nos pareció cuestionable asumir un mayor grado de intolerancia para esta indicación. Aunque los pacientes fueron instruidos para la práctica adecuada de la maniobra de Valsalva y se monitorizó su efectividad mediante la disminución del 25% de la velocidad máxima del flujo de la arteria cerebral media por DTC; esto no significa que la intensidad de la maniobra de Valsalva fuera idéntica a la realizada sin sedación y sin intubación esofágica. El estudio no ha analizado la variabilidad del observador o entre observadores, dado que la mayor variabilidad se genera con la administración del contraste y la efectividad de la maniobra de Valsalva, no con la revisión de las imágenes adquiridas, y no se consideró ética la repetición de las pruebas según el diseño aplicado en el estudio.
ConclusionesLa ETT con imagen armónica y administración de suero fisiológico agitado permite una adecuada valoración y la cuantificación del cortocircuito derecha-izquierda secundario a la presencia de FOP. La ETE con sedación moderada tiende a dar falsos negativos y subestimar la severidad del cortocircuito. Esta técnica estaría indicada particularmente en casos de mala calidad de imagen o cuando se plantee el cierre del FOP para hacer una adecuada valoración morfológica del tabique interauricular.
Conflicto de interesesNinguno.
Agradecimientos
A las enfermeras Rosa M. García y Carmen Abad por su ayuda e importante colaboración en la realización de los estudios.
Recibido 14 Abril 2010
Aceptado 12 Octubre 2010
Autor para correspondencia: Pg. Vall d’Hebron 119-129, 08035 Barcelona, España. mtegonzalez@vhebron.net